Этиология и патогенез
Первичные опухоли легких у собак и кошек встречаются редко и составляют менее 1% всех опухолей23. Средний возраст собак и кошек с первичными опухолями легких – более 10 лет. Анапластические карциномы, как правило, возникают в несколько более молодом возрасте (от 8 до 9 лет)19. Породной предрасположенности нет, хотя некоторые исследования показали, что у боксеров и персидских кошек может быть более высокий риск заболеваемости карциномой легкого по сравнению с другими породами23. Исследования половой предрасположенности указывают на повышенный риск заболевания у самок13.Подобно людям, у которых химический канцерогенез играет заметную роль в возникновении первичных опухолей легких, подозревается существование причинно-следственной связи между пассивным курением и первичными опухолями легких у собак, особенно мезоцефальных и брахицефальных пород14. В городской среде у животных чаще возникают опухоли легких, чем в сельской местности. У кошек ретровирусы могут быть вовлечены в патогенез опухолей легких11.
Первичные опухоли легких обычно возникают из бронхиол и альвеол. Они иногда развиваются как вторая случайная опухоль, что может затруднить дифференциацию между первичным и метастатическим заболеванием16. Аденокарцинома является наиболее распространенной первичной опухолью легкого (80%), второе место занимает плоскоклеточная карцинома, реже встречаются анапластические и другие виды первичных опухолей (< 5%). Анапластическая карцинома – самый редкий морфологический подтип у собак и кошек, но он все же встречается чаще, чем первичные мезенхимальные опухоли легких и доброкачественные опухоли (например, папиллярная аденома, бронхиальная аденома, фиброма, миксохондрома и плазмоцитома). Чаще всего поражаются каудальные доли легких19.
Метастатическое распространение первичных опухолей обычно происходит в соседние ткани легких и трахеобронхиальные лимфатические узлы. Внутрилегочное распространение через дыхательные пути происходит примерно у 50% пациентов с аденокарциномой11. Может произойти распространение на плевру, перикард, сердце и диафрагму; различные экстраторакальные локализации включают печень, селезенку и почки.
Частота метастазирования первичных опухолей легких составляет 75%, вовлечение регионарных лимфатических узлов – 29–35% и отдаленных метастазов – 46–58%10.
Классификация
В ветеринарии классификация первичных новообразований легких осуществляется по общей клеточной морфологии, которая включает аденокарциному, плоскоклеточную и анапластическую карциному, различные виды сарком (например, остеосаркома, фибросаркома и гемангиосаркома), а также круглоклеточные опухоли. Некоторые исследования относят бронхоальвеолярную карциному к отдельному клеточному морфологическому подтипу13.Первичные карциномы легких также можно классифицировать по топографическому расположению, включая бронхиальную, бронхоальвеолярную или альвеолярную20. Но нередко встречаются поздние стадии заболевания на момент постановки диагноза, что чрезвычайно затрудняет определение точного топографического происхождения опухолей легких23.
Стандартная клиническая классификация по системе TNM представлена в табл. 1.
Клинические признаки. Первичные опухоли легких имеют вариабельные проявления, которые зависят от локализации опухоли, скорости ее роста, наличия предшествующего или сопутствующего легочного заболевания. Наиболее частым клиническим проявлением является хронический непродуктивный кашель, хотя у 25% пациентов с первичными опухолями легких отсутствуют клинические признаки, связанные с опухолью16.
Острая дыхательная недостаточность может быть вызвана опухолевой массой, метастазированием или развитием вторичного плеврального выпота. У кошек с первичными опухолями легких респираторные признаки могут присутствовать всего у 1/3 больных животных21.
Общие симптомы у пациентов с первичными опухолями легких включают непродуктивный кашель, непереносимость физической нагрузки, одышку, хрипы, тахипноэ, кровохарканье, вялость, потерю веса, анорексию, дисфагию, рвоту или регургитацию, лихорадку, хромоту26. Хромота может быть связана с метастазами в кости/скелетные мышцы либо с развитием гипертрофической остеопатии8. Чаще всего поражаются опорные пальцы и третья фаланга. Был описан паранеопластический нейтрофильный лейкоцитоз у собаки, который разрешился после лобэктомии легкого. Сообщалось о гиперкальциемии при злокачественных новообразованиях легких у кошек и собак17.
Диагностика
Стандартный набор диагностических методик для постановки диагноза и оценки общего состояния организма включает сбор анамнеза, клинический осмотр, пальпацию, аускультацию, визуальную диагностику (УЗИ брюшной полости, рентген грудной полости, КТ, МРТ), лабораторную диагностику (биохимический анализ крови, клинический анализ крови, Т4 для кошек старше 12 лет, общий анализ мочи, морфологические исследования)13.Предварительный цитологический или гистопатологический диагноз обычно не требуется, поскольку результаты не влияют на варианты лечения при солидных новообразованиях10. Тем не менее бывают ситуации, при которых необходимо подтвердить диагноз. Для проведения морфологического исследования обычно используются следующие методы взятия образцов: трансторакальная тонкоигольная биопсия, щеточная биопсия, транстрахеальный смыв и бронхоальвеолярный лаваж, торакоцентез25.
Тонкоигольная биопсия представляется самым безопасным и наиболее удобным методом отбора цитологических образцов. В недавнем исследовании, сравнивающем цитологический и гистологический диагнозы легочной неоплазии, было продемонстрировано, что предварительный диагноз, полученный при оценке цитологических образцов, набранных с помощью игл 25–27G, схож с гистологическим диагнозом в 82% случаев со 100%-ной специфичностью и 77%-ной чувствительностью. Образцы, полученные посредством игл большего калибра (18–21G), демонстрируют еще большую корреляцию между цитологическими и гистологическими результатами, однако, несмотря на большее количество материала, частота осложнений при использовании игл 18–21G составляет 46%, а уровень летальности – 15%19,23.
В дополнение к размеру иглы важна техника, используемая для взятия образцов. Техника получения образцов без применения отрицательного давления (неаспирационная биопсия) оказалась более эффективной, чем аспирация, ввиду меньшей гемодилюции. Также при проведении биопсии нужно учитывать центрально расположенный некроз в опухолях23.
Другие методы получения цитологических образцов, такие как транстрахеальный смыв и бронхоальвеолярный лаваж, используются при наличии диффузного процесса и имеют низкую диагностическую ценность при первичных опухолях легких по сравнению с тонкоигольной аспирацией. Щеточная цитология используется при центрально расположенных поражениях, распространяющихся на бронх. Торакоцентез возможен при плевральном выпоте и также нередко является неэффективным методом9.
Визуальная диагностика. Оценка грудной полости должна включать рентгенографическое исследование в трех проекциях (противоположные боковые проекции и ортогональная проекция). Рентгенограмма грудной клетки является относительно нечувствительным индикатором легочной неоплазии, поскольку узелки должны быть примерно от 0,5 до 1 см в диаметре, чтобы их можно было надежно распознать. Рентгенограммы также должны быть оценены на наличие стернальной или внутригрудной лимфаденопатии и/или плеврального выпота15. Иногда трудно отличить метастатическую легочную неоплазию от легочного метастаза первичной легочной опухоли. По сравнению с первичными поражениями метастатические опухоли, как правило, меньше по размеру, более четко очерчены и обычно локализуются в периферических или средних отделах легкого18. Множественные узелки, связанные с первичными опухолями легких, часто состоят из одного большого образования и более мелких вторичных узлов. Когда множественные узлы являются метастазами, обычно имеется несколько крупных образований и множество более мелких поражений.
Одна треть или более первичных опухолей легких выявляются случайно во время проведения рентгенографии, назначенной по поводу других проблем. Рентгенограммы грудной клетки необходимы для постановки предварительного диагноза у животных со сходными клиническими признаками3,19.
КТ и МРТ дают более точную информацию о стадии новообразований для оценки их операбельности и увеличения прикорневых лимфатических узлов, а также для выявления скрытых метастазов7,8.
КТ с неселективной ангиографией является наиболее чувствительным методом выявления поражений легких. Она позволяет установить, распространился ли рак на другие доли легких, грудные лимфатические узлы или средостение в грудной клетке, и помогает определить, можно ли удалить опухоль хирургическим путем.
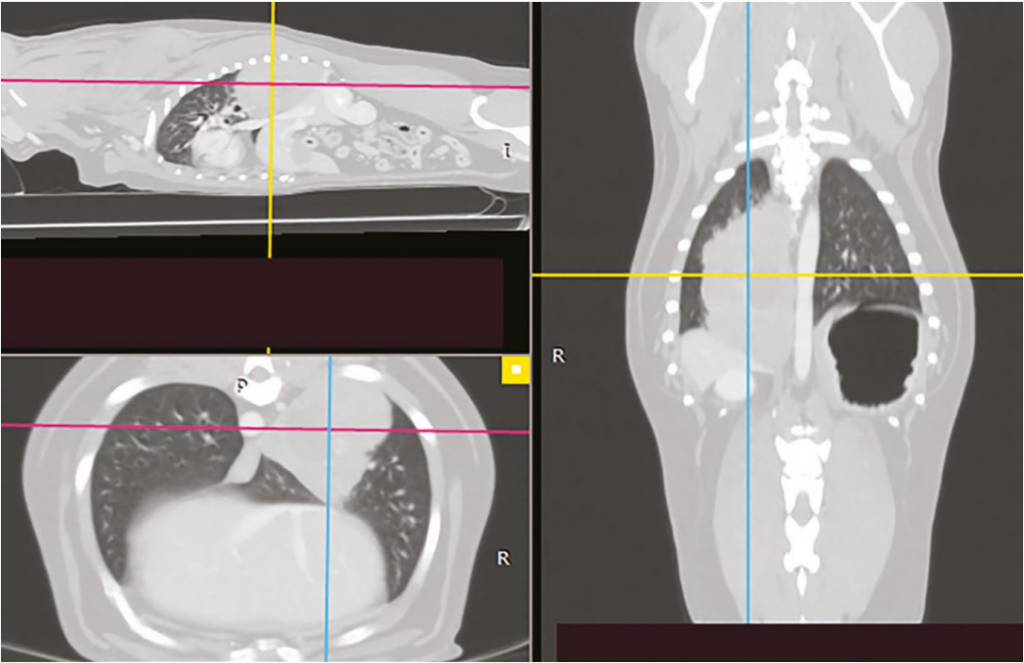
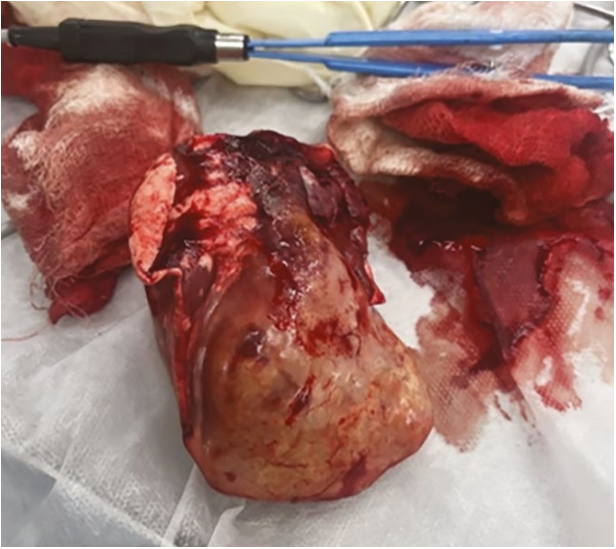
На фото 1 представлены срез КТ 12-летней суки стаффордширского бультерьера с аденокарциномой доли легкого и макрофотография данной опухоли после лобэктомии (фото 2). Общая точность КТ при обнаружении метастазов в лимфатических узлах составляет 93% по сравнению с рентгенограммами грудной клетки (57%)1.
К дифференциальным диагнозам можно отнести такие процессы, как воспалительные заболевания органов грудной полости, метастатическую легочную неоплазию, перекрут доли легкого, инородное тело, консолидацию, гранулему, ателектаз, фиброз, грыжу, отек.
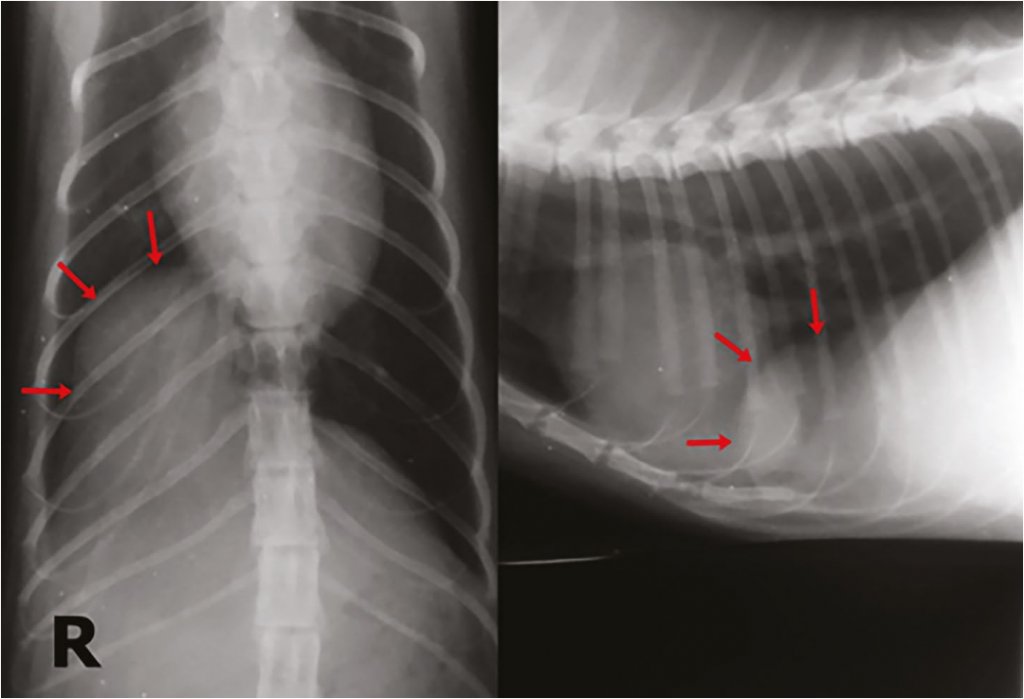
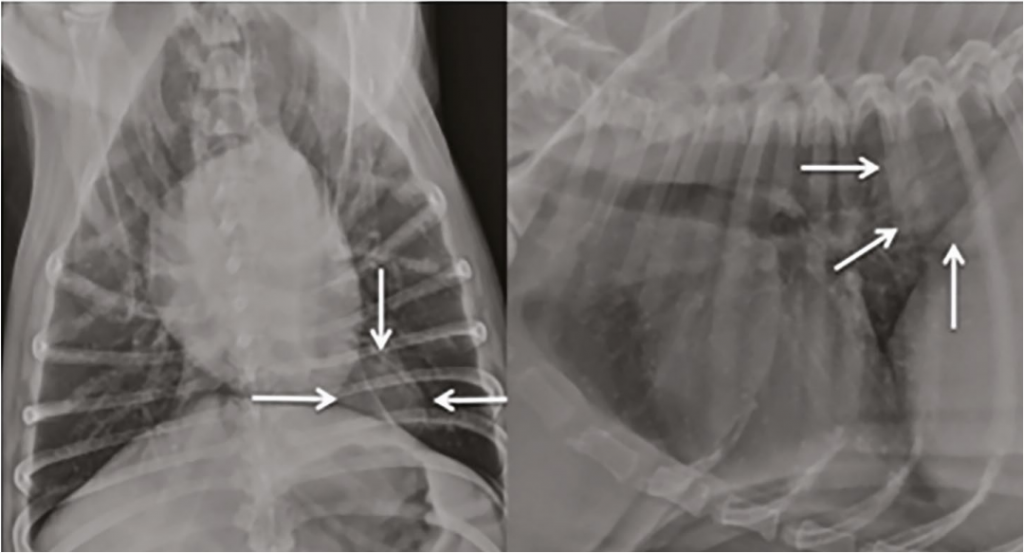
В качестве примера представлены рентгенограммы с патологиями грудной полости у пациентов с диафрагмальной грыжей (фото 3)8 и с аденокарциномой легкого для сравнения (фото 4)2. Рентгенограммы демонстрируют схожую картину, что говорит о невозможности полноценной постановки диагноза без дополнительных методов диагностики.
Лечение
Наиболее эффективным вариантом лечения новообразований легкого является хирургическая резекция при одиночных узлах или множественных образованиях, поражающих одну долю, если нет признаков отдаленных метастазов или экстраплеврального поражения21. Межреберная торакотомия (4–6-е межреберье) предпочтительнее срединной стернотомии, поскольку она обеспечивает достаточный доступ для лобэктомии и биопсии лимфатических узлов. Ранее проводились исследования с участием 134 собак с патологиями легких, требующими хирургического вмешательства. 41 (31%) собака подверглась стернотомии и 93 собаки (69%) – межреберной торакотомии. По результатам исследования осложнения и смерть, ассоциированные с проведением хирургического лечения, чаще встречались в группе с применением стернотомии22.Частичную лобэктомию следует выполнять только при локализации опухоли на периферии доли легкого, в противном случае осуществляется тотальная лобэктомия6. Торакоскопия помогает определить наличие легочных метастазов перед торакотомией, особенно если наличие метастазов является важным фактором при определении необходимости выполнения резекции легочной массы. Возможно торакоскопическое удаление первичных опухолей легких у собак, однако исследования показывают, что объем осложнений при торакоскопии значительно больше и нередко требуется переход к открытой операции21.
Собаки могут пережить потерю до 50 процентов объема легких, однако появляется риск возникновения транзиторного респираторного ацидоза и непереносимости физических нагрузок.
При наличии выпота рекомендуется постановка дренажа для постепенного расправления легких с целью предотвращения реэкспансивного отека.
В случае распространения опухоли или при ее агрессивной природе химиотерапия может использоваться с целью замедления ее прогрессирования3. Химиотерапию применяют в сочетании с лучевой терапией или хирургическим вмешательством. Наиболее эффективным препаратом является «Винорелбин» из-за его значительного накопления (высокой концентрации) в легочной ткани. Также возможно использование препаратов платины, антрациклинов и алкилирующих агентов, но с меньшей эффективностью23.
Внутриполостная химиотерапия ± склерозирующие агенты (например, тальк или тетрациклин) могут применяться при злокачественных выпотах. Также в качестве склерозирующего агента выступает карбоплатин21.
Ингаляционная химиотерапия с использованием препарата «Паклитаксел» или «Доксорубицин» исследовалась у собак с первичными и метастатическими опухолями легких. Ответы на «Доксорубицин» зарегистрированы при саркомах, но не при карциномах; ответы на «Паклитаксел» были в обоих случаях, однако его использование сопровождалось выраженными аллергическими реакциями23.
Стереотаксическая лучевая терапия (радиохирургия и/или терапия типа «Кибернож») является новейшим и наиболее удобным методом лечения первичного новообразования легкого. Метод позволяет накапливать высокие дозы радиации в опухоли, в то время как близлежащие важные органы (например, легкие, сердце, крупные кровеносные сосуды) получают гораздо меньшую дозу радиации, чем опухоль5.
Другой перспективной альтернативой хирургическому удалению первичных опухолей легкого является радиочастотная абляция. Нагревательный электрод чрескожно вводят непосредственно в опухоль под контролем КТ и пропускают через электрод переменные электрические токи в неопластическую массу с целью вызвать некроз опухолевых клеток23.
Метрономная химиотерапия также является разумным вариантом лечения. Чаще используются такие препараты, как «Хлорамбуцил» и «Циклофосфамид»13.
Возможна таргетная терапия тоцеранибом или иматинибом, который имеет чуть меньшее количество подавляемых факторов роста13.
В качестве паллиативного лечения могут быть назначены комбинации обезболивающих, средств от кашля, противовоспалительных препаратов (например, стероидов) и антибиотиков для борьбы с вторичными инфекциями, вызванными опухолями21.
Прогнозы
У собак выживаемость после лобэктомии легкого по поводу первичной опухоли доли легкого во многих случаях составляет в среднем 1 год или более. Выживаемость повышается, если размер опухоли составляет менее 2 см (20 месяцев) или если она расположена на периферии доли легкого (15–17,5 месяцев)14. Медиана выживаемости (англ. median survival time; MST) при удалении более крупных новообразований составляет 8 месяцев, при новообразованиях с поражением лимфатических узлов или при метастатическом распространении – 2 месяца14,23. Выживаемость также зависит от типа опухоли: MST при наличии высокодифференцированной карциномы составляет 23 месяца, недифференцированной карциномы – 2,5 месяца12.У кошек вероятность распространения первичных опухолей легких гораздо выше, поэтому их прогноз может быть не таким хорошим, как у собак. MST при наличии опухолей без поражения лимфатических узлов составляет 412 дней, с поражением лимфатических узлов – 73 дня. MST у кошек с метастатическим поражением пальцев – 67 дней4. MST при наличии высокодифференцированной карциномы – 23 месяца, недифференцированной карциномы – 2,5 месяца23.
Список литературы:
- Aarsvold C., Reetz J., Reichle J., et al. Computed tomographic findings in 57 cats with primary pulmonary neoplasia. Vet Radiol Ultrasound, 56:272–277, 2015.
- Barrett L. E., Pollard R. E. Radiographic characterization of primary lung tumors in 74 dogs. Vet Radiol Ultrasound, Vol. 00, No. 0, pp 1–8, 2014.
- Cartagena-Albertus J. C., Moise A., Moya-García S., CámaraFernández N., Montoya-Alonso J. A. Presumptive primary intrathoracic mast cell tumours in two dogs. BMC Vet Res, 15(1):204, 2019.
- Choi U. S., Alleman A. R., Choi J-H., Kim H. W., Youn H-J., Lee C. W. Cytologic and immunohistochemical characterization of a lung carcinoid in a dog. Vet Clin Pathol, 37(2):249–252, 2008.
- Dhumeaux M. P., Haudiquet P. R. Primary pulmonary osteosarcoma treated by thoracoscopy-assisted lung resection in a dog. Can Vet J, 50(7):755–758, 10, 2009.
- Follette C. M., Giuffrida M. A., Balsa I. M., et al. A systematic review of criteria used to report complications in soft tissue and oncologic surgical clinical research studies in dogs and cats. Vet Surg, 49(1):61–69, 2020.
- Gadbois J., Blond L., Lapointe C., Collard F. Computed tomographic evaluation of a bronchogenic cyst in a German shepherd dog. Can Vet J, 53:86–88, 2012.
- Hayashi H, Ashizawa K, Ogihara Y, et al. [Last accessed May 17, 2021]; CT signs of solitary pulmonary lesions: Revisited. Published online 2015. ссылка
- Honda O., Tsubamoto M., Inoue A., et al. Pulmonary cavitary nodules on computed tomography: Differentiation of malignancy and benignancy. J Comput Assist Tomogr, 31:943–949, 20, 2007.
- Kagawa Y., Nakano Y., Kobayashi T., Asano K., Takagi S. Localized pulmonary histiocytic sarcomas in Pembroke Welsh Corgi. J Vet Med Sci, 77(12):1659–1661, 2016.
- Lee B. M., Clarke D., Watson M., Laver T. Retrospective evaluation of a modified human lung cancer stage classification in dogs with surgically excised primary pulmonary carcinomas. Vet Comp Oncol, 18(4):590–598, 2020.
- Lenz J. A., Furrow E., Craig L. E., Cannon C. M. Histiocytic sarcoma in 14 Miniature Schnauzers–a new breed predisposition? J Small Anim Pract, 58(8):461–467, 2017.
- Lung lobe tumors. American College of Veterinary Surgeons. Accessed September 4, 2020.
- Marlowe K. W., Robat C. S., Clarke D. M., et al. Primary pulmonary histiocytic sarcoma in dogs: a retrospective analysis of 37 cases (2000–2015). Vet Comp Oncol, 16(4):658–663, 2018.
- Marolf A. J., Gibbons D. S., Podell B. K., Park R. D. Computed tomographic appearance of primary lung tumors in dogs: CT appearance of primary lung tumors in Dogs. Vet Radiol Ultrasound, 52:168–172, 2011.
- Masseau I., Reinero C. R. Thoracic computed tomographic interpretation for clinicians to aid in the diagnosis of dogs and cats with respiratory disease. Vet J, 253:105–388, 2019.
- Mutz M. L., Boudreaux B. B., Royal A., Merchant S., Pucheu-Haston C., Griffith E. H., et al. Cytologic comparison of the percentage of mast cells in lymph node aspirate samples from clinically normal dogs vs. dogs with allergic dermatologic disease and dogs with cutaneous mast cell tumors. J Am Vet Med Assoc, 251:421–8, 2017.
- Nikolaou K., Bamberg F., Laghi A., Rubin G. Multislice CT. 4th Edition. Manhattan, New York: Springer International Publishing, 2019.
- Nin C. S., de Souza V. V. S., Alves G. R. T., et al. Solitary lung cavities: CT findings in malignant and non-malignant disease. Clin Radiol, 71:1132–1136, 2016.
- O’Sullivan B., Brierley J., Byrd D., et al. The TNM classification of malignant tumours–towards common understanding and reasonable expectations. Lancet Oncol, 18(7):849–851, 2017
- Ogilvie G. K., Weigel R. M., Haschek W. M., et al. Prognostic factors for tumor remission and survival in dogs after surgery for primary lung tumor: 76 cases (1975–1985). J Am Vet Med Assoc, 195(1):109–112, 1989.
- Phipps K., Petrovsky B., et al. Median sternotomy versus intercostal thoracotomy for lung lobectomy: A comparison of short-term outcome in 134 dogs. Veterinary Surgery, 1–10, 2017.
- Rebhun R., Culp W. Tumors of the respiratory system, section D: pulmonary neoplasia. In: Withrow S. J., Vail D. M., Page R. L., eds. Withrow and MacEwen’s Small Animal Clinical Oncology. 5th ed. Elsevier, 432–462, 2013.
- Rose R. J., Worley D. R. A contemporary retrospective study of survival in dogs with primary lung tumors: 40 cases (2005–2017). Front Vet Sci, 7:519703, 2020.
- Snoeckx A., Reyntiens P., Desbuquoit D., et al. Evaluation of the solitary pulmonary nodule: Size matters, but do not ignore the power of morphology. Insights Imaging, 9:73–86, 2018.
- Walker C. M., Chung J. H. Muller’s Imaging of the Chest E-Book: Expert Radiology Series. 2nd ed. St. Louis, Missouri: Elsevier, 2019.


 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург