В практике ветеринарного врача встречаются онкологические пациенты с нерезектабельными новообразованиями в различных областях. Поскольку некоторые новообразования затрагивают жизненно важные структуры, предполагается проведение паллиативной химиотерапии, которая зачастую не дает длительной ремиссии.
С появлением современных методов интервенционной онкологии стало возможным локальное применение химиотерапевтических препаратов. Эти методы особенно полезны в случаях регионарного заболевания, они позволяют повысить местную эффективность препаратов и минимизировать их системную токсичность или осложнения. Проведение таких операций осуществляется под контролем флюороскопа.
Существуют методы периодического внутриартериального введения препарата непосредственно в питающую опухоль артерию. Определенные подтипы опухолевых клеток, как правило, более чувствительны к определенным химиотерапевтическим агентам, и повышение концентрации этих препаратов имеет тенденцию не только ускорять гибель опухолевых клеток, но и усиливать системную токсичность. Внутриартериальное введение препарата позволяет доставить его в терминальные артерии, питающие опухоль, и создать там наибольшую концентрацию при минимальном системном влиянии на организм. Было показано, что внутриартериальная химиотерапия приводит к 10–50-кратному увеличению внутриопухолевых концентраций лекарств по сравнению с системным внутривенным введением химиотерапевтических препаратов2.
В 2011 году коллегами из Animal Medical Center3 было проведено исследование групп животных с карциномой уротелия. Участникам первой группы проводили системную противоопухолевую терапию посредством внутривенного введения карбоплатина и перорального введения НПВП. Животным из второй группы осуществляли таргетное внутриартериальное введение карбоплатина и пероральное введение мелоксикама. В этой же группе было отмечено более значимое уменьшение новообразований в размерах, а также меньшее проявление побочных действий препаратов. Данный способ требует нескольких вмешательств через одни и те же сосуды доступа, что впоследствии может усложнить проведение процедуры или сделать ее невозможной.
Трансартериальная химиоэмболизация
Более перспективной представляется полная окклюзия ветвей, питающих новообразование эмболизирующим материалом, который содержит противоопухолевый препарат. Трансартериальную химиоэмболизацию (ТАХЭ) применяют при наличии новообразований с целью остановки кровотечения, замедления их роста, а также в качестве подготовки к хирургическому вмешательству (для снижения риска возникновения кровотечения во время операции).Для химиоэмболизации применяют микросферы или поливинилалкоголь (ПВА) – полимеры небольшого диаметра (70–150 мкм[μm]) с возможностью насыщения химиотерапевтическими препаратами (фото 1). Для визуализации используют флюороскоп. Прицельная эмболизация сосудов опухоли приводит к ее некрозу и снижает системную токсичность препаратов.
В ветеринарной медицине имеются сообщения о химиоэмболизации новообразований носовой полости, печени, почек, предстательной железы, уретры и мочевого пузыря.
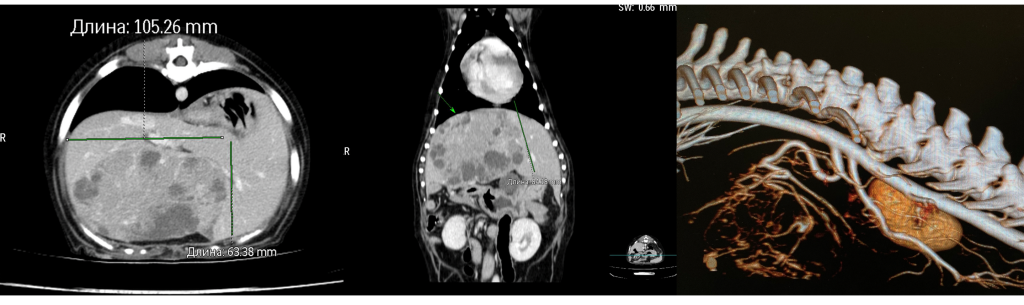
Наиболее часто химиоэмболизацию проводят при гепатоцеллюлярной карциноме. После полного удаления массивных гепатоцеллюлярных карцином печени пациенты имеют хороший прогноз со средним временем выживания более трех лет и хирургической смертностью менее 5%. Однако смертность при удалении правосторонних новообразований (по опубликованным данным) составила около 40%, и в 10% случаев не удавалось добиться «чистых» краев при удалении опухолей. Медиана выживаемости собак с гепатоцеллюлярной карциномой, получавших только химиотерапию, составляет 270 дней4.
Большинство новообразований печени питаются ветвями печеночной артерии в отличие от нормальной паренхимы, которая получает 80% притока крови по воротной вене. Эмболизация ветвей печеночной артерии способствует усилению ишемии опухоли печени, в то время как оставшаяся нормальная печеночная паренхима получает достаточное питание через портальную вену.
ТАХЭ новообразований печени проводят в качестве подготовки к хирургическому вмешательству либо в тех случаях, когда традиционная хирургия не может быть выполнена. Важно четко оценить анатомию сосудов печени и новообразования для проведения прицельной эмболизации. Перед вмешательством необходимо выполнить КТ-селективную ангиографию печени с целью определения тактики операции, а также желательно выполнить ревизию печени и биопсию для определения резектабельности новообразования. Перед операцией рекомендуют сделать общий и биохимический анализы крови. Премедикация включает антибиотикотерапию, противовоспалительные препараты (стероиды) и антиэметики.
Значимых противопоказаний к ТАХЭ в ветеринарной медицине не отмечено.
В гуманной медицине противопоказаниями являются замещение печени опухолью более чем на 50%, уровень билирубина более 2 мг/дл, концентрация АСТ более 100 МЕ/л. Однако, по некоторым опубликованным данным, не было зафиксировано увеличения смертности у большинства пациентов с новообразованиями печени, которым проводилась ТАХЭ, при значимом повышении печеночных ферментов и поражении опухолью более 50% органа.
Техника проведения. Трансартериальную химиоэмболизацию новообразования печени проводят через доступ в бедренной (предпочтительно) или сонной артерии, имеется опыт успешного выполнения эмболизации опухоли печени у кошки через сонную артерию. После установки интродьюсера в бедренную артерию антероградно проводят катетеризацию чревного ствола, затем печеночной артерии. Выполняется диагностическая артериография и выбирается соответствующий сосуд для эмболизации. Доза используемого химиотерапевтического препарата подбирается на основе общей площади поверхности тела животного и эквивалентна максимальной дозе, вводимой системно. Рекомендуемая иностранными коллегами доза доксорубицина составляет 30 мг/м2 (если масса пациента менее 10 кг, то доза определяется из расчета 1 мг/кг)17.
Предварительно полимерные сферы насыщаются химиотерапевтическим препаратом в течение 40 минут.
Поочередно под контролем флюороскопии катетером меньшего диаметра катетеризируют ветви, питающие новообразование. По катетеру вводят микросферы, насыщенные химиотерапевтическим препаратом и смешанные с контрастным веществом. В последующем проводят контроль сосудистой сети новообразования путем КТ-ангиографии и в случае необходимости повторение процедуры.
После операции рекомендуются антибиотикотерапия, применение гастропротекторов, стероидных противовоспалительных препаратов и антиэметиков с целью снижения риска развития постэмболизационного синдрома, который включает лихорадку, анорексию, боль, тошноту, рвоту и может сопровождаться симптомами сепсиса в связи с распадом опухоли.
Новообразования имеют тенденцию к уменьшению, но обычно не более чем на 10–30%, паренхима опухоли часто становится полостной по мере развития некроза.
Осложнения, описанные в гуманной медицине, включают кровотечение в месте доступа, повреждение других органов вследствие неприцельной эмболизации, желчный перитонит, инфаркт, абсцесс печени, гемоабдомен, острое повреждение почек и постэмболизационный синдром.
Описанные осложнения встречались в 15% случаев и постепенно сокращались с увеличением опыта проведения операций.
В одном из исследований (Cleo P. Rogatko6) 13 пациентам с нерезектабельной гепатоцеллюлярной карциномой была успешно проведена двукратная химиоэмболизация сферами, насыщенными доксорубицином, с интервалом в 6 недель. У 8 из 13 пациентов (62%) наблюдалось уменьшение или стабилизация размера опухоли, у 3 из 13 (23%) – частичный ответ и у 2 из 13 (15%) – прогрессия заболевания. Средний объем опухоли уменьшился на 13%, а медиана выживаемости составила 337 дней. Умеренные симптомы постэмболизационного синдрома были зарегистрированы у 7 пациентов, тяжелые осложнения в виде абсцесса печени, сепсиса и холецистита – у 3 собак.
В другом недавнем исследовании (Culp W. et al.5) было установлено значительное уменьшение размера опухоли печени у 7 собак, получавших химиоэмболизацию сферами, насыщенными паклитакселом. В среднем уменьшение размера опухоли составило 30%, а продолжительность жизни – 629 дней. На момент окончания написания статьи 3 пациента были живы. Однако у 5 из 7 собак развились легкие или умеренные симптомы постэмболизационного синдрома, 1 пациент погиб вследствие токсического синдрома, развившегося в результате некроза опухоли.
Внутриартериальное введение химиотерапевтических препаратов и ТАХЭ можно применять для лечения нерезектабельных
новообразований предстательной железы, уретры и мочевого пузыря, однако эффективность и целесообразность этих методов остается дискутабельной.Текущие методы лечения включают химиотерапию, лучевую терапию и хирургическое уменьшение объема опухоли, но ни один из них не способствует возникновению длительной ремиссии. По этой причине продолжаются поиски более эффективного контроля над опухолью с целью улучшения исходов при переходноклеточной карциноме (англ. transitional cell carcinoma; ТСС) и плоскоклеточного рака (ПКР).
Медикаментозная терапия включает использование нестероидных противовоспалительных препаратов (НПВП) с химиотерапией или без нее. Данные методы лечения направлены на смягчение клинических признаков, связанных с опухолью, но в большинстве случаев не способствуют возникновению полных или стойких ремиссий. Несмотря на лечение, большинство собак погибают в течение первых 12 месяцев после постановки диагноза9.
В ряде публикаций8,10 было описано значительное повышение концентрации химиотерапевтического препарата в тканях предстательной железы, околопузырного жира, подвздошных лимфатических узлах при внутриартериальном введении, а также уменьшение размера опухоли.
В одном из исследований (Culp W. T. et al.7) сообщается об эффективном применении внутриартериальной химиотерапии с использованием карбоплатина в дозе 250 мг/м2 (11 собак) в сравнении с внутривенным введением (15 собак). После внутриартериального введения отмечалось значительное уменьшение объема, длины и ширины опухоли. Однако в данной публикации не было указано, каким образом это влияло на продолжительность жизни животных.
В другом исследовании (Weisse C. et al.3) внутриартериальную химиотерапию с использованием карбоплатина и мелоксикама проводили 17 пациентам. Позитивный ответ был отмечен в 43% случаев. Медиана выживаемости среди сук составила 433 дня, среди кобелей – 57 дней. Внутриартериальное введение химиотерапевтических препаратов было рекомендовано проводить от 3–6 раз с интервалом 3 недели.
Потенциальным ограничением в проведении внутриартериальной химиотерапии и ТАХЭ может быть хроническая болезнь почек. Также под особым наблюдением должны быть пациенты со сниженной функцией красного костного мозга (ККМ).
Существует единичное исследование11, целью которого была оценка возможностей и эффективности ТАХЭ при наличии новообразований простаты у 5 собак. Во всех случаях была проведена успешная эмболизация обеих простатических артерий с применением сфер, насыщенных препаратом доцетаксел (средняя доза – 18 мг). Спустя месяц 4 из 5 собак были еще живы, а средний объем простаты уменьшился на 51% по сравнению с началом лечения. Через два месяца 3 собаки умерли из-за прогрессирования заболевания. У двух оставшихся среднее уменьшение объема предстательной железы составило 70%. Патоморфологическое исследование предстательной железы показало 73% некроза опухоли. Ухудшения симптомов мочеиспускания не наблюдалось. Фармакокинетический анализ показал ограниченное системное проникновение доцетаксела. Все собаки умерли от метастатического распространения через 9 месяцев.
Процедура ТАХЭ новообразований предстательной железы, как правило, занимает больше времени, поскольку требует прицельной катетеризации двух простатических артерий, отходящих от внутренних подвздошных. Наиболее оптимальным является доступ через сонную артерию, таким образом обеспечивается единый прямой доступ к внутренним подвздошным артериям, что может облегчить проведение прицельной катетеризации.
Осложнения ТАХЭ могут включать значительный тромбоз сосудов и последующий инфаркт тканей или нецелевое введение химиопрепаратов в среднюю прямокишечную артерию.
В литературных источниках есть сообщения12,13 об эмболизации при доброкачественной гиперплазии предстательной железы, однако целесообразность подобного метода лечения данного заболевания остается дискутабельной.
Описан опыт успешного применения ТАХЭ в качестве паллиативного лечения карциномы почек у двух собак с метастазами в легких. Улучшение клинических признаков у пациентов наблюдалось на 134-й и 358-й дни после введения сфер, насыщенных карбоплатином, в дозе 100 мг/м2, и было отмечено уменьшение размеров опухоли. Собаки умерли через 215 и 525 дней после эмболизации16.
Новообразования носовой полости также могут быть подвергнуты лечению путем внутриартериального введения эмболизирующих агентов и химиотерапевтических препаратов. Несмотря на то что наиболее предпочтительным методом лечения опухолей носа является лучевая терапия, ТАХЭ может применяться в качестве дополнительной терапии или для устранения острого кровотечения как у онкологических, так и у неонкологических пациентов.
В двух последовательно проведенных исследованиях было обнаружено увеличение выживаемости у собак со злокачественными опухолями носовой полости при лечении цисплатином медленного высвобождения в сочетании с лучевой терапией. Цисплатин вводили с использованием полимера, насыщенного лекарственным средством и имплантированного внутримышечно в отдаленное место в виде системы доставки с медленным высвобождением, средняя используемая доза составляла 60 мг/м2 (диапазон 60–100 мг/м2). Медиана выживаемости в группе собак с комбинированным применением лучевой терапии и цисплатина медленного высвобождения составила 474 и 580 дней по сравнению с 325 днями в группе животных, которые получали только лучевую терапию. Никакие другие факторы (включая тип опухоли, стадию заболевания и инвазию в решетчатую кость) не оказывали существенного влияния на выживаемость14,15.
Для проведения эмболизации специалисту необходимо четко ориентироваться в анатомии сосудов головного мозга, носовой полости, иметь понимание о степени распространенности опухолевого процесса (для этого выполняют КТ-ангиографию). Кроме того, обязательно проводятся исследования общих анализов, свертываемости крови и биоптатов опухоли. Пациенты с инвазией опухоли в решетчатую кость, возможно, являются не лучшими кандидатами для ТАХЭ ввиду повышенного риска развития ишемического инфаркта. Выбор химиотерапевтического препарата базируется на основании вида опухоли, дозировка рассчитывается в мг/м2. Рекомендуемый размер микросфер составляет 100–300 мкм (μm) или 300–500 мкм (μm). Доступ осуществляют через бедренную артерию, таким образом, возможна катетеризация обеих верхнечелюстных артерий с последующей прицельной эмболизацией левой и правой носовых полостей.
Основными осложнениями ТАХЭ являются неприцельная эмболизация и, как следствие, инфаркт мозга, слепота, повреждение ЧМН, некроз кожи и слизистых оболочек. Следует опасаться развития ороназальной фистулы или образования дефекта в носовой полости.
На сегодняшний день в России накоплен небольшой опыт проведения эмболизаций и химиоэмболизаций новообразований носа, печени и слюнных желез.
В практике автора есть два клинических случая интраартериальной химиотерапии с последующей эмболизацией сосудов, питающих новообразование носовой полости. В первом клиническом случае собаке с меланомой верхней челюсти и носовой полости был введен карбоплатин в дозе 250 мг/м2 с последующей эмболизацией N-butyl cyanoacrylate. После введения отмечались некроз опухоли и ее уменьшение в размерах в 2 раза в течение одного месяца. Через месяц пациент погиб от распространения метастатического процесса. Второму пациенту (собака, 10 лет, метис, 25 кг) с диффузной аденокарциномой носовой полости и инвазией в решетчатую кость было проведено интраартериальное введение ХТ препарата с последующей эмболизацией N-butyl cyanoacrylate (англ. off-label) клиновидно-небной артерии (а. sphenopalatine) билатерально. После эмболизации в раннем послеоперационном периоде возникли ступор, оглушение, тетрапарез, слепота, кома, и пациент погиб. В данном случае произошла неприцельная эмболизация ветвей артерии, что, возможно, усугубилось инвазией опухоли в решетчатую кость.
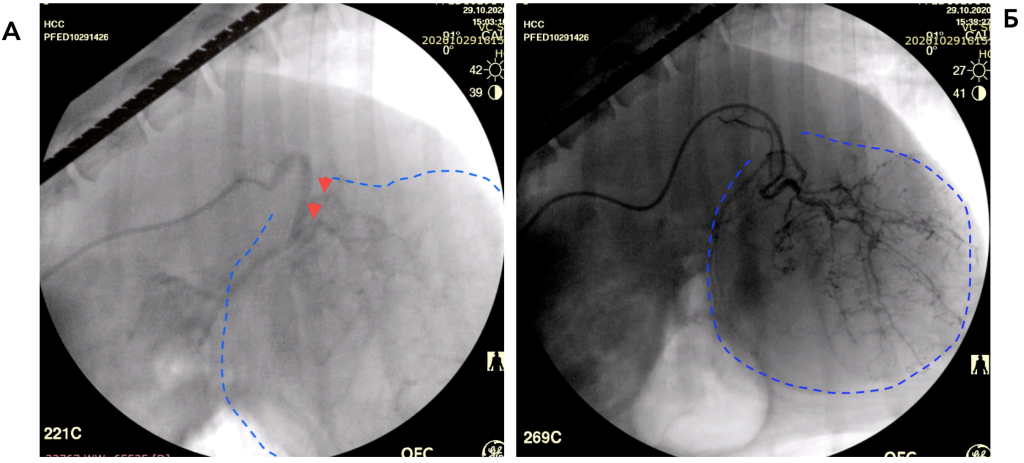
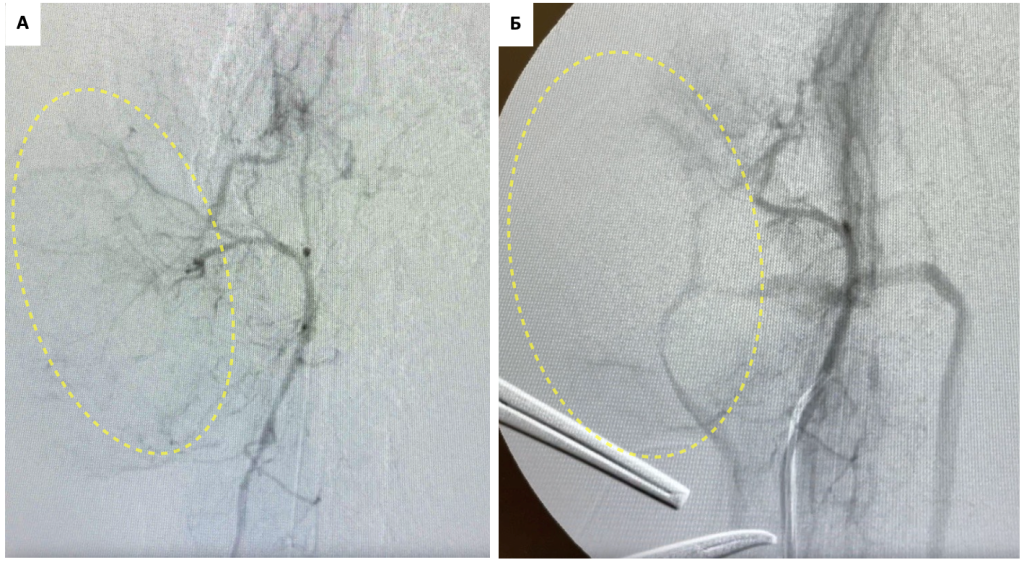
Автором статьи была проведена химиоэмболизация двум собакам с гепатоцеллюлярной карциномой насыщенными доксорубицином сферами («Сфера-Спектр»; фото 2-5). Первый пациент поступил с гемоабдоменом спустя 1 месяц после эмболизации, источником кровотечения явился метастаз гемангиосаркомы селезенки в печени. У второго пациента через 2 месяца наблюдались уменьшение размера опухоли в 2 раза и ее кавернозное изменение. Пациент погиб спустя 6 месяцев в связи с распространением метастатического процесса.
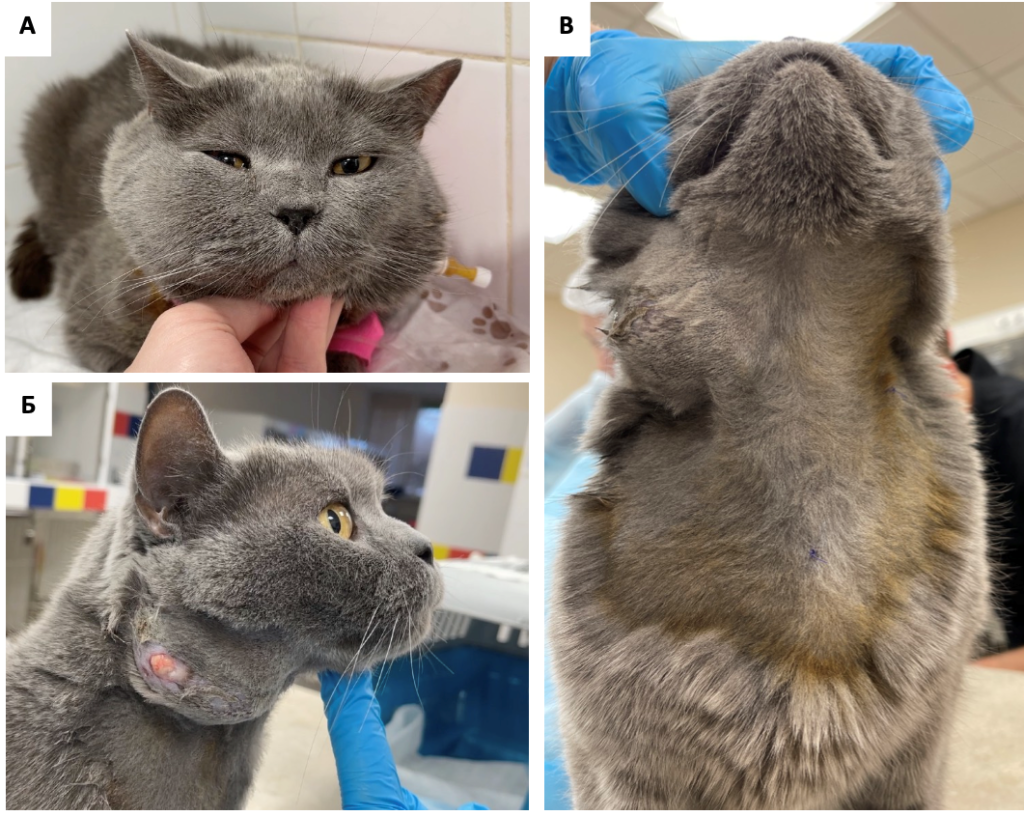
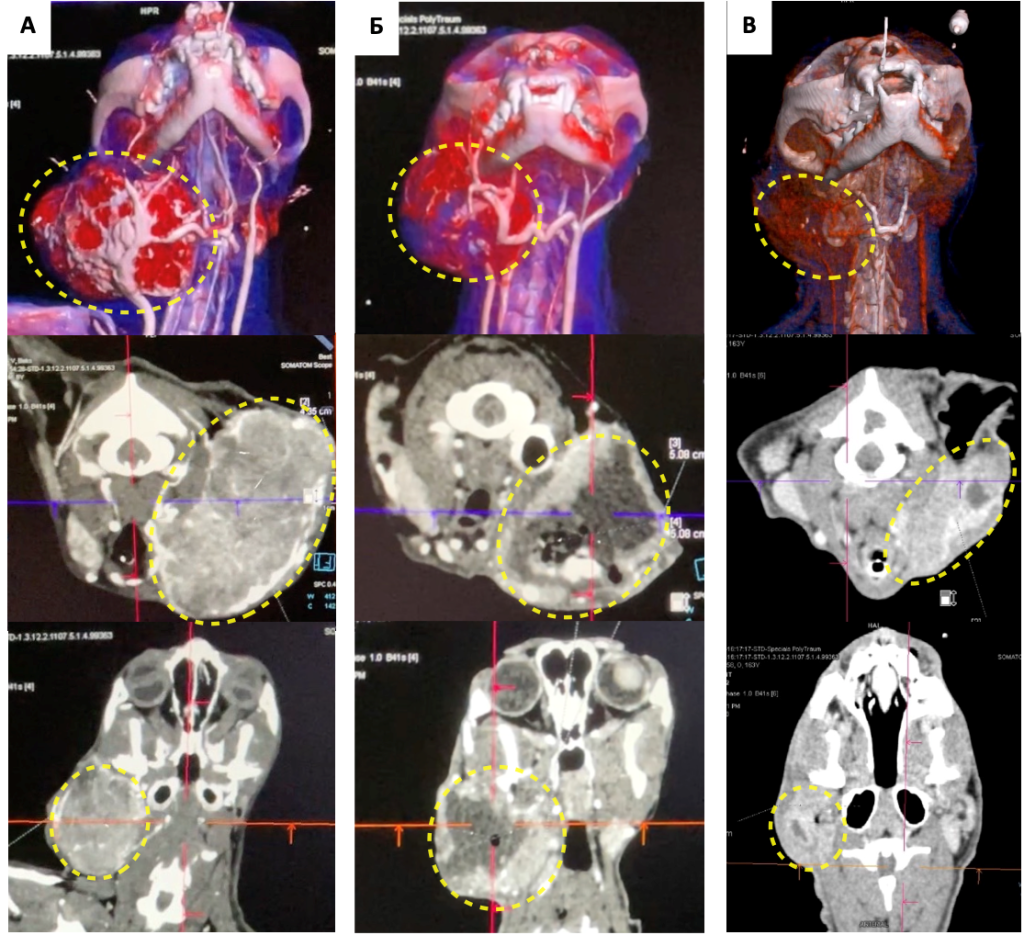
Несколько операций ТАХЭ провел Сергей Горшков в клинике «Бэст» г. Новосибирска пациентам с новообразованями печени (2 операции), слюнной железы (2 операции) и саркомой мягких тканей в области головы (1 операция). Во всех случаях в течение первых 4 месяцев наблюдалось уменьшение размера опухолей в 1,5–2 раза. В одном случае удалось добиться значительного уменьшения размеров новообразования слюнной железы, что позволило провести его полное удаление (фото 6-10). В случаях с саркомой мягких тканей головы и НО слюнных желез в первые 4 дня отмечался отек тканей с последующим некрозом опухоли в течение 1 месяца. Медиана выживаемости пациентов с гепатоцеллюлярной карциномой составила 10 месяцев.
Внутриартериальное введение химиотерапевтических препаратов и ТАХЭ могут быть дополнительными способами паллиативной помощи пациентам с нерезектабельными новообразованиями.
Автор статьи выражает благодарность Сергею Горшкову за предоставленные данные и материалы.
Список литературы:
- Chick Weisse, Veterinary interventional oncology: from concept to clinic, The Veterinary Journal, 2015.
- Dyet J., Ettles D., Nicholson A. Textbook of Endovascular Procedures. Churchill Livingstone, Philadelphia, pp. 357–367, 2000.
- Weisse C., Berent A. C., Sorenmo K., et al. Response rates following selective and superselective intra-arterial carboplatin +/– meloxicam delivery in a naturally occurring canine model of urothelial cancer. World Congress on Interventional Oncology, New York, 2011.
- Liptak J. M., Dernell W. S., Monnet E., et al. Massive hepatocellular carcinoma in dogs: 48 cases (1992–2002). J Am Vet Med Assoc, 2004.
- Culp W. T. N., Johnson E. G., Giuffrida M. A., Rebhun R. B., Cawthra J. K., Schwanz H. A., et al. Evaluation of the use of a novel bioabsorbable polymer drug-eluting microsphere for transarterial embolization of hepatocellular neoplasia in dogs, 2022.
- Cleo P. Rogatko. Drug-eluting bead chemoembolization for the treatment of nonresectable hepatic carcinoma in dogs: A prospective clinical trial. J Vet Intern Med, 2021.
- Culp W. T., Weisse C., Berent A. C., Reetz J. A., Krick E. L., Jackson D. E., et al. Early tumor response to intraarterial or intravenous administration of carboplatin to treat naturally occurring lower urinary tract carcinoma in dogs. J Vet Intern Med, 2015.
- Hoshi S., Mao H., Takahashi T., et al. Internal iliac arterial infusion chemotherapy for rabbit invasive bladder cancer. Int J Urol, 1997.
- Knapp D. W., Glickman N. W., Denicola D. B., et al. Naturally-occurring canine transitional cell carcinoma of the urinary bladder. A relevant model of human invasive bladder cancer. Urol Oncol, 5: 47–59, 2000.
- Sumiyoshi Y., Yokota K., Akiyama M., et al. Tissue levels of pirarubicin (THP) in dogs following intra-arterial infusion. Gan To Kagaku Ryoho (Cancer & chemotherapy), 1991.
- Pellerin O., Déan C., Reb P., Chaix C., Floch F., Tierny D., Sapoval M. Prostate artery chemoembolization in prostate cancer: A proof of concept study in spontaneous prostate cancer in a canine model. Diagn Interv Imaging, 2021.
- Lucas-Cava V., Sánchez-Margallo F. M., Dávila-Gómez L., Lima-Rodríguez J. R., Sun F. Prostatic artery occlusion versus prostatic artery embolisation for the management of benign prostatic hyperplasia: early results in a canine model. Br J Radiol, 2022.
- Sun F., Sanchez F. M., Crisostomo V., et al. Transarterial prostatic embolization: initial experience in a canine model. Am J Roentgenol, 2011.
- Lana S. E., Dernell W. S., Larue S. M., et al. Slow release cisplatin combined with radiation for the treatment of canine nasal tumors. Clinical Trial, Vet Radiol Ultrasound, 1997.
- Lana S. E., Dernell W. S., Lafferty M. H., Withrow S. J., Larue S. M. Use of radiation and a slow-release cisplatin formulation for treatment of canine nasal tumors. Vet Radiol Ultrasound, 2004.
- Kimata A., Ishigaki K., Tamura K., Iizuka K., Sakurai N., Terai K., Heishima T., Yoshida O., Asano K. Transarterial chemoembolisation for palliative treatment of renal cell carcinoma in two dogs with pulmonary metastasis. J Small Anim Pract, 2022.
- Chick Weisse, Allyson Berent. Veterinary Image-Guided Interventions. 2016, p.242.






 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург