1 Ветеринарная клиника имени Айвэна Филлмора; 2 Ветеринарная клиника травматологии, ортопедии и интенсивной терапии.
В рамках данной статьи будет рассмотрен только один случай, без обобщений и литературного обзора. Интересен он тем, что показывает, насколько медленно иногда ставится диагноз, особенно если приходится иметь дело с редко встречающимися болезнями. Мы сочли, что данная история может вызвать интерес последовательностью этапов, через которые нам пришлось пройти, чтобы поставить диагноз пациенту. И еще раз хотели напомнить, что в любой момент ветеринарный врач должен быть готов к оказанию помощи пациентам с болезнями, общими для человека и животных.
Туберкулез (от лат. tuberculum – «бугорок») – широко распространенное в мире инфекционное заболевание человека и животных, вызываемое различными видами микобактерий из группы Mycobacterium tuberculosis complex (M. tuberculosis и другими близкородственными видами), или, иначе, палочками Коха. Туберкулез у людей обычно поражает легкие, реже затрагивает другие органы и системы. У собак описано поражение легких, лимфоузлов, кожи. Собаки и кошки могут заразиться туберкулезом от больного человека.
Пациент, предыстория
Питбуль, сука, 3 года. Жила на территории частного дома вместе с другими пятью собаками. Весной 2016 года начала периодически кашлять. При обострении ухудшался аппетит.Важный момент, который стал известен только в начале октября (просто никому в голову не приходило расспросить хозяев!): более двух лет назад собака контактировала с человеком, болеющим туберкулезом в открытой форме (штамм неизвестен).
Первый этап диагностики (05.09.2016 – 29.09.2016)
Лечились в различных клиниках. Лечение было симптоматическим.В августе 2016 года сделали рентгенограммы.
Заключение к рентгенограммам (август 2016 года):
- В проекции всех долей легких визуализируются затемнения смешанного типа (альвеолярного и интерстициального неструктурированного), высока вероятность бронхопневмонии, нельзя исключать диффузный рост новообразования, грибковую пневмонию.
- В проекции краниального средостения определяется округлая однородная тень мягкотканной плотности с выраженным масс-эффектом и прослеживаемым силуэтом до 7,5 см – лимфаденомегалия, возможно новообразование, менее вероятны: киста средостения, заворот доли легкого.
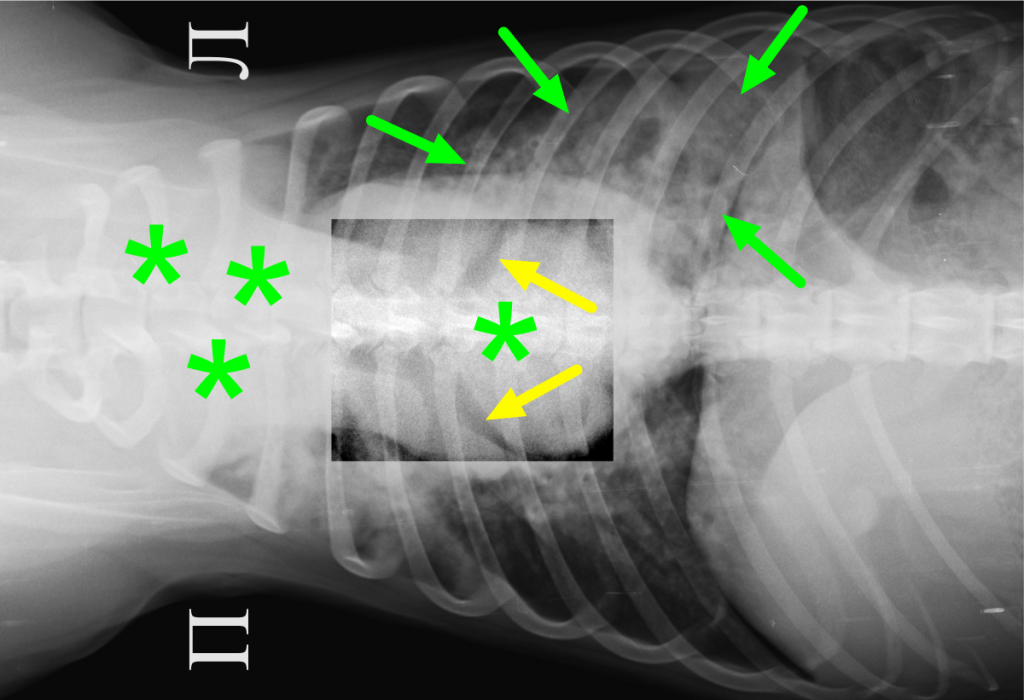
- Кардиоваскулярные структуры в большой мере скрыты, визуализируются. Лечили антибиотиками. Кашель не проходил. В начале сентября 2016 года повторили рентгенографию (рис. 1,2).
Картина соответствует предыдущим рентгенограммам, однако определяются некоторые изменения:
- Альвеолярный тип затемнения средней доли правого легкого (пневмония?/ателектаз?).
- Значительный масс-эффект и объемное однородное затемнение средней рентгенологической плотности с округлым каудальным силуэтом в области краниального средостения (лимфаденомегалия?/новообразование (в т.ч. лимфаденомегалия)?/киста?).
- На рентгенограмме в латеральной правой проекции выявляются структуры интерстициального структурированного типа пониженной рентгенологической плотности с прослеживаемым ободком около 27 мм в диаметре в проекции каудальных долей легких и около 15 мм в диаметре в проекции добавочной доли легкого; на рентгенограмме в вентродорсальной проекции данные структуры не определяются (каверны?/буллы?).
Биохимический анализ крови (05.09.2016): в 2 раза повышена щелочная фосфатаза, в 2,5 раза – амилаза.
ПЦР (07.09.2016): микоплазмоз – положительно; парагрипп, бордетелла – отрицательно.
Повторная рентгенография после курса лечения (29.09.2016): без значимых изменений.
Звездочками отмечены тени лимфатических узлов краниального средостения, смещающие силуэт трахеи дорсально (голубая стрелка), и трахеобронхиальный лимфатический узел, смещающий бифуркацию трахеи вентрально. Последний вызывает расхождение теней центральных бронхов (желтые стрелки). Это классическое проявление лимфаденомегалии в грудной полости. Во всех долях легких определяются затемнения смешанного типа. Наиболее выражены затемнения в каудальной доле левого легкого (отмечено зелеными стрелками).
Второй этап диагностики (01.11.2016 – 12.11.2016)
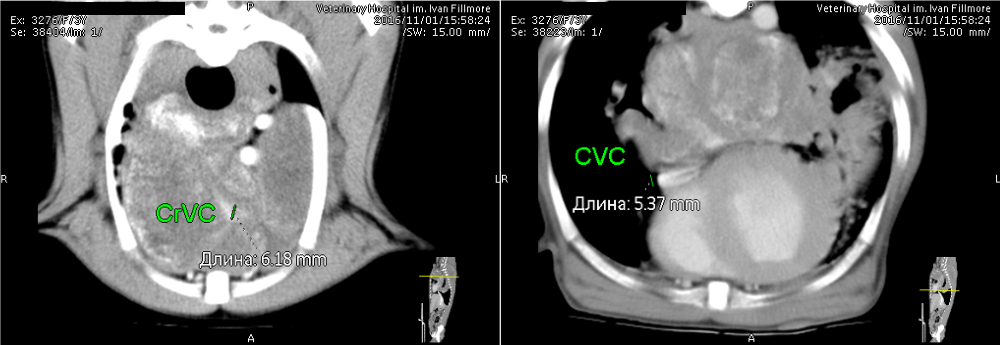
Компьютерная томография и тонкоигольная биопсия под контролем КТ (рис. 3, 4).Заключение к КТ:
- Объемные мягкотканные образования размерами до 9 см (!) с частично минерализованным центром в краниальном средостении и области корня легких. Мягкотканная часть образований не усиливается при контрастировании. Судя по расположению, это лимфоузлы с участками минерализации.
- Компрессия краниальной и каудальной полых вен. Замедленное прохождение контраста, введенного в вену правой тазовой конечности.
- Обструкция бронха левой каудальной доли, образование булл (или дренированных абсцессов?) в доле.
- Новообразование или киста (не усиливается после введения контраста) правого надпочечника.
- Увеличены брыжеечные лимфоузлы.
- Тонкоигольная биопсия во 2-е межреберье справа, взятие материала из толщи и внешней части частично минерализованного образования в краниальном средостении.
После отправки результатов КТ коллегам-медикам был получен однозначный ответ: «туберкулез».
Заключение к цитологическому исследованию
Материал похож на содержимое кисты, на нескольких стеклах – ничего, кроме взвеси кристаллов кальция. Это означает, что ничего похожего на опухолевые клетки цитология не выявила. Однако всегда есть риск, что при тонкоигольной биопсии в пробу не попали патологические клетки, тем более при таком объеме поражения. Сочли целесообразным сделать торакоскопическое исследование, чтобы увидеть средостение и легкие и взять материал из наиболее перспективных участков под визуальным контролем. Данная процедура была более рискованной, учитывая, что у собаки функционирует около 50 % легких.
Протокол торакоскопического исследования (10.11.2016):
- Во время исследования были выявлены тотальные изменения краниальных долей легких, частичные изменения средних. Слева обе части краниальной доли не воздушны, не расправляются. Поверхность легких неоднородная, бугристая, выявлены множественные очаги серо-желтого цвета различного размера (рис. 5).
- Лимфатические узлы краниального средостения значительно увеличены (около 5–6 см), поверхность неровная, бугристая, визуализируются участки некроза (рис. 6).
- В грудной полости визуализировалось умеренное количество прозрачной жидкости соломенного цвета.
- Был взят материл на исследование (гистология и ПЦР-диагностика) из лимфатического узла переднего средостения слева и краниальной доли левого легкого.
- Значительного кровотечения после взятия биоптата не наблюдалось. Пневмоторакс в послеоперационном периоде не накапливался.
- Легкое – выявлены гистологические признаки продуктивного гранулематозного воспаления. Гранулемы представлены преимущественно эпителиодными клетками, локально окружают обширные зоны некроза. При окрашивании методикой acid-fast stain Ziehl Neelsen выявлены фуксинофильные полиморфные палочки и их фрагменты. Атипичный микобактериоз (выявлены кислотоустойчивые бактерии). Морфология данной микрофлоры имеет отличие от истинных близкородственных видов Mycobacterium spp., что требует дополнительного микробиологического подтверждения (рекомендуется исключить Rhodococcus equi?)
- Лимфоузел № 1 – гистоархитектоника нарушена за счет обширного некроза окруженного клетками хронического воспаления.
- Лимфоузел № 2 – мелкий фрагмент лимфатического узла с гранулемами и некротическими изменениями.
Заключение ПЦР-диагностики (комплекс микобактерий): отрицательно.
Итак, мы получили противоречивые ответы: по гистологии есть кислотоустойчивые бактерии, а по ПЦР – нет микобактерий.
Варианта может быть как минимум три:
1) кислотоустойчивые микроорганизмы, не относящиеся к микобактериям;
2) микобактерии, отличающиеся от входящих в состав диагностической системы ПЦР (известно несколько десятков микобактерий);
3) для гистологии и ПЦР были отправлены образцы, взятые из разных участков.
На ПЦР и гистологию были отправлены образцы из разных участков лимфатического узла и легкого, и в образцах, отправленных на ПЦР-диагностику, микобактерий обнаружено не было.
При всем этом туберкулез в данном случае очень ожидаем – ведь есть история контакта собаки с больным человеком (и есть мнение гуманного доктора по результатам КТ), поэтому было решено еще раз взять материал и отправить его для бактериологического исследования.
Третий этап (06.12.2016 – 13.01.2017)
Было принято решение взять материал из просвета трахеи и бронхов и повторить тонкоигольную биопсию лимфоузла краниального средостения.Протокол трахеобронхоскопии (06.12.2016):
- Выявлены отек и гиперемия слизистой оболочки трахеи на всем протяжении, сосудистый рисунок усилен, ярко выражен в области бифуркации. Просвет трахеи не изменен.
- Просвет левого главного бронха сужен за счет сдавления тканями в грудной полости. В просвете главных, долевых и сегментарных бронхов визуализируется объемное разрастание грануляций. В разных участках просвет бронхов сужается от 30 до 70 %. В просвете бронхов визуализируется большое количество мутного секрета.
- Во время исследования было проведено взятие смывов для цитологического и бактериологического исследования.
Посев на накопительную среду для кислотоустойчивых бактерий: выявлен рост культуры через 3 недели.
Результат ПЦР культуры бактерий (тест-система МТБ-КОМ для выявления ДНК Mycobacterium tuberculosis complex методом ПЦР): положительно.
Образец культуры отправили в Санкт-Петербургский НИИ фтизиопульмонологии для типирования. Результат типирования: Mycobacterium tuberculosis, генотип Beijing.
Обсуждение
Диагноз поставлен. Возникает вопрос: что делать с собакой?Предполагается, что возбудитель туберкулеза, вызвавший заболевание у собаки, может изменить свои свойства и стать более опасным. Туберкулез легких у человека лечится долго и сложно. Схемы лечения для собак не разработаны, а некоторые медицинские препараты для них токсичны. Исходя из этого, в англоязычных статьях предлагается подвергать больных животных эвтаназии.
В инструкции о мероприятиях по борьбе с туберкулезом животных, принятой в РФ, сказано: «в неблагополучных по туберкулезу собаководческих питомниках всех собак, положительно или сомнительно реагирующих на туберкулин, уничтожают». Документов, указывающих, как поступать с больными собаками, принадлежащими отдельным гражданам, – нет.
Следует иметь в виду, что при проведении туберкулинизации необходимо использовать туберкулин, соответствующий виду возбудителя.
В конечном итоге информация о больной собаке поступила в районную ветеринарную станцию и санитарно-эпидемиологическую станцию. Была проведена туберкулинизация хозяев собаки и остальных собак, бывших в контакте с заболевшей собакой. Кроме больного животного, не было выявлено положительно прореагировавших людей и собак. Собаку подвергли эвтаназии.
Выводы, которые мы сделали для себя
При малейших вероятностях зооантропонозных заболеваний следует тщательно расспрашивать хозяев на этапе сбора анамнеза.
При исследовании молодых животных с поражением легких и лимфаденомегалией, особенно если нет ожидаемого ответа на терапию и заболевание медленно прогрессирует, нужно исключать микобактериальные инфекции.
Благодарности:
Выражаем благодарность опытным и отзывчивым коллегам, которые помогли нам разобраться с этим случаем: Герке В. С. (главный ветеринарный врач клиники «СовВет»);
Литвинову Н. В. (лаборатория "CYTOVET"); Крыловой Д. Д. (лаборатория «Поиск»); Сиротининой И. И. (Ленинградская межобластная ветеринарная лаборатория); Соколовой Л. Н. (СПбГБУ «Санкт-Петербургская городская станция по борьбе с болезнями животных»); Коняеву С. В. (ветеринарная клиника «АС Вет», г. Новосибирск); Данко Ю. Ю. (СПб Государственная академия ветеринарной медицины).



 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург