Клинические примеры
Рассмотрим клинические случаи трех пациентов (наиболее схожих по массе) с первичными опухолевыми поражениями легочной ткани, но с разными клиническими проявлениями заболевания.Первый пациент X: собака (метис, сука, вес 21 кг, возраст 9 лет 8 месяцев, кастрирована) поступила на прием по направлению из другой ветеринарной клиники. Были представлены рентгенограммы, указывавшие на развитие паранеопластического синдрома (ПНС) - гипертрофической остеопатии, прогрессирующей хромоты. Также отмечались отечные, болезненные грудные конечности. На рентгенограммах грудной клетки в латеролатеральной проекции визуализировалось одиночное новообразование (100×70 мм) средней доли правого легкого.
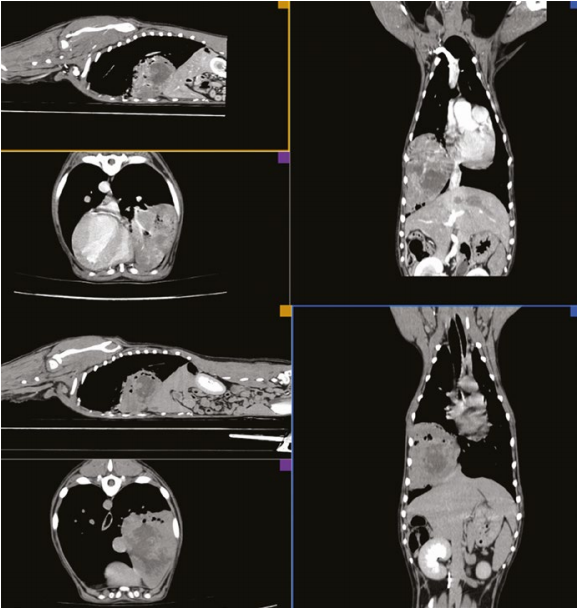
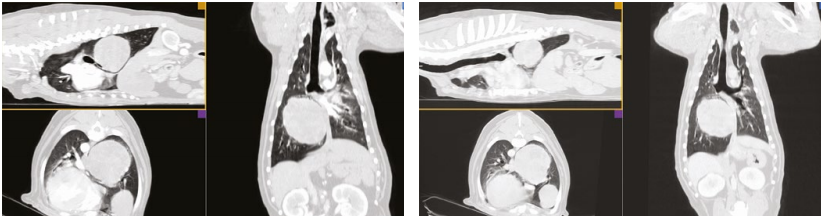
После оценки состояния пациента и сдачи общего клинического и биохимического анализов крови собака была направлена на компьютерную томографию с применением неселективной ангиографии с целью поиска объемных новообразований (фото 4).
Результаты КТ: выявлено гетерогенное новообразование размером 93,2×65,8 мм каудальной доли легкого. В трахее и крупных бронхах не отмечено каких-либо изменений, плевральный выпот не выявлен, в лимфатических узлах отсутствовали признаки гиперплазии и структурных изменений паренхимы.
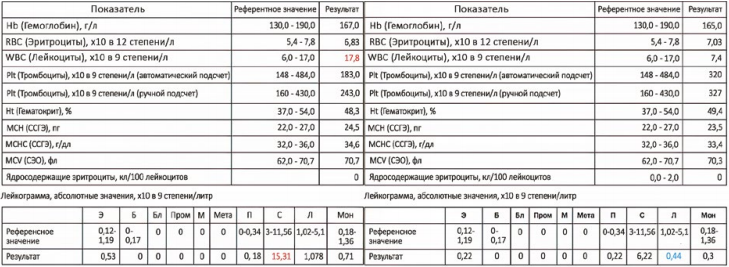
Клинический анализ крови выявил повышение лейкоцитов (WBC), нейтрофилов (NEU), моноцитов (MON) и снижение уровней эритроцитов (RBC), гемоглобина (Hb), гематокрита (Ht).
Структура опухоли гетерогенная, центральная часть новообразования представляла собой зону некротического распада и, вероятно, привела к развитию лейкоцитоза и гипертермии, выявленных у пациента Х (фото 5).
После гемотрансфузии была проведена паракостальная торакотомия с последующим удалением каудальной доли правого легкого.
Гистологический диагноз: карцинома легкого (фото 6).
«Отмечаются обширные участки неопластического поражения с крупными участками некроза в центре и участками кровоизлияний. Неопластические клетки формируют многочисленные канальцы, папиллярные структуры и небольшого размера гнезда, разделенные тонкой фиброваскулярной стромой или крупными пластами коллагеновых волокон. Ядра расположены по центру, имеют светлый глыбчатый хроматин и иногда слабо визуализируемое крупное ядрышко неправильной формы. Выраженный анизокариоз, анизоцитоз, встречаются 2–3 ядерные клетки. Также отмечаются крупные пласты клеток веретеновидной формы с умеренной эозинофильной цитоплазмой. Количество митозов – 46 в 2,37 мм2. Участки некроза обильно инфильтрированы нейтрофильными лейкоцитами».
После проведения хирургического вмешательства и снятия швов пациент Х клинически полностью пришел в норму, сохранялась незначительная хромота, которая не требовала назначения НПВС.
Судьба пациента Х на момент написания статьи неизвестна, так как владельцы не приходили на повторные приемы, но и не жаловались на ухудшение общего состояния питомца. Очень хочется надеяться, что пациент Х и на сегодняшний момент пребывает в добром здравии.
Второй пациент Y: собака (метис, сука, вес 22,2 кг, возраст 10 лет 5 месяцев на момент хирургического вмешательства и 11 лет 3 месяца на момент написания статьи) поступила на прием с жалобами со стороны владельцев на периодический кашель. Больше пациента ничего не беспокоило: жажда и аппетит были в норме, на прогулке собака была активной, выраженные признаки кахексии отсутствовали.
ОАК крови выявил незначительное повышение лейкоцитов (WBC), биохимические показатели сыворотки крови были без отклонений (фото 8).
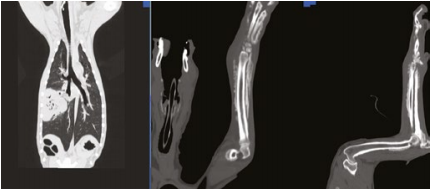
Пациент сразу же был направлен на проведение компьютерной томографии с применением неселективной ангиографии с целью поиска объемных новообразований (фото 9, 10), где были отмечены следующие изменения:
- новообразование добавочной доли легкого справа – 88×65 мм;
- новообразование каудальной доли легкого слева – 20×18 мм;
- новообразование краниальной доли легкого справа – 3×3 мм.
Гистологический диагноз: минимально инвазивная аденокарцинома легкого.
«При гистологическом исследовании было обнаружено новообразование, частично окруженное толстой фиброзной капсулой, отмечались участки инвазии капсулы. Центральная часть новообразования содержала области некроза с нейтрофильной инфильтрацией и накоплением кристаллов холестерина. Неопластические клетки образовывали многочисленные папиллярные выросты. Форма клеток кубическая или цилиндрическая, цитоплазма светлая эозинофильная, умеренного количества. Ядра располагались парабазально, округлой или овальной формы, отмечалась низкая митотическая активность – 2 фигуры митоза в 2.37 мм2. Строма - умеренного количества, инфильтрирована лейкоцитами.
В смежной паренхиме отмечается обильное количество макрофагов в просвете альвеол, а также белоксодержащей (отечной) жидкости и скопление эритроцитов. Наблюдается значительное утолщение плевры».
Учитывая тот факт, что новообразование краниальной доли правого легкого находилось под наблюдением еще до получения гистологического диагноза (заключения на основании исследования уже удаленных новообразований), владельцам сразу было рекомендовано 1 раз в полгода проведение КТ-исследования их питомцу.
На момент последнего исследования имевшееся новообразование увеличилось до 7 мм в своем максимальном диаметре, что свидетельствовало о его относительно медленном росте, поэтому было принято решение о наблюдении за этим единичным очагом (фото 12). В данном клиническом случае вопрос о проведении повторной торакотомии пока остается открытым.
Третий пациент Z: собака (метис, сука, вес 42,2 кг, возраст 7 лет 2 месяцев на момент хирургического вмешательства и 7 лет 5 месяцев на момент написания статьи) поступила на прием с жалобами со стороны владельцев на резкое ухудшение состояния, апатию, учащенная ЧДД, повышенную жажду (до 10 литров жидкости в сутки).
По результатам первичной диагностики были исключены первичные новообразования брюшной полости и болезнь Аддисона.
Пациент был направлен на проведение компьютерной томографии с применением неселективной ангиографии с целью поиска объемных новообразований, где были отмечены следующие изменения:
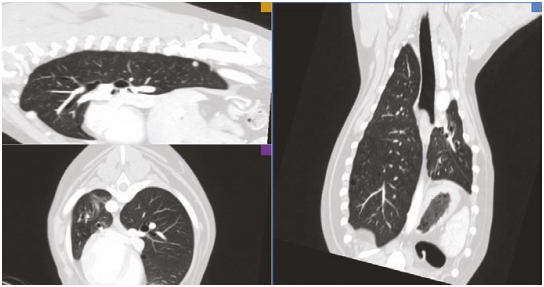
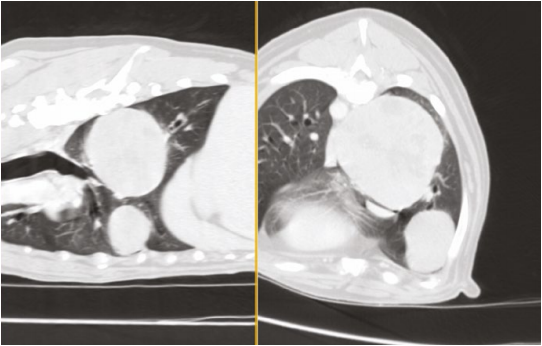
- объемные солидные образования каудальной доли правого легкого - 90.6×79.4 мм и 51.5×40.2; мм (фото 13, 14);
- контрастное вещество образования накапливают неравномерно, в своей структуре имеют очаги интактные к контрасту (вероятно, очаги некроза);
- плевра вентральнее образования каудальной правой доли легкого утолщена;
- в паренхиме краниальной правой доли легкого визуализируются единичные мелкие (до 1.7 мм) нодулярные очаги;
- добавочная доля правого легкого в состоянии ателектаза из-за выраженной компрессии новообразованием каудальной доли легкого (фото 15).
Исходя из того, что у данного пациента, кроме обнаруженных новообразований легких, не было выявлено других патологий, вызывающих гипогликемию, было принято решение о проведении торакотомии с последующей лобэктомией каудальной доли правого легкого.
Пациенту было осуществлено удаление каудальной доли правого легкого (первичное неопластическое поражение) и добавочной доли правого легкого посредством правосторонней паракостальной торакотомии. Решение об удалении добавочной доли правого легкого принималось интраоперационно в связи с тем, что артерия добавочной доли правого легкого была инвазирована в новообразование каудальной доли правого легкого.
После проведения торакотомии и суточного мониторинга в отделении ОРИТ пациент со стабильным УГК (уровнем глюкозы) был выписан на амбулаторное лечение.
Заключение
Основываясь на опыте ведения пациентов с новообразованиями легочной ткани (в том числе и тех, кто не был включен в эту статью), можно сделать вывод о том, что в большинстве случаев они поступали в клинику именно с неспецифическими клиническими проявлениями. Постановка окончательного диагноза и правильный выбор лечебно-диагностического плана - это командная работа, именно поэтому, по мнению автора, данная статья будет интересна не только ветеринарным врачам-онкологам, но и коллегам, специализирующимся в других областях ветеринарной медицины.Список литературы:
- Brodey RS, Craig PH. Primary pulmonary neoplasms in the dog: a review of 29 cases, J Am Vet Med Assoc 147:1628–1643, 1965.
- Nielsen SW, Horava A. Primary pulmonary tumors of the dog. A report of sixteen cases, Am J Vet Res 21:813–830, 1960.
- Moulton JE, von Tscharner C, Schneider R. Classification of lung carcinomas in the dog and cat, Vet Pathol 18:513–528, 1981.
- D’Costa S, Yoon B-I, Kim DY, et al. Morphologic and molecular analysis of 39 spontaneous feline pulmonary carcinomas, Vet Pathol, 2011.
- Dorn CR, Taylor DO, Frye FL, et al. Survey of animal neoplasms in Alameda and Contra Costa Counties, California. I. Methodology and description of cases, J Natl Cancer Inst 40:295–305, 1968.
- Dobson JM, Samuel S, Milstein H, et al. Canine neoplasia in the UK: estimates of incidence rates from a population of insured dogs, J Small Anim Pract 43:240–246, 2002.
- Hahn FF, Muggenburg BA, Griffith WC. Primary lung neoplasia in a beagle colony, Vet Pathol 33:633–638, 1996.
- Griffey SM, Kraegel SA, Madewell BR. Rapid detection of K-ras gene mutations in canine lung cancer using single-strand conformational polymorphism analysis, Carcinogenesis 19:959–963, 1998.
- Stunzi H, Head KW, Nielsen SW. Tumours of the lung, Bull World Health Organ 50:9–19, 1974.
- Meuten DJ. Tumors in domestic animals, ed 4, Ames, Iowa, 2002, Iowa State University Press.
- McNiel EA, Ogilvie GK, Powers BE, et al. Evaluation of prognostic factors for dogs with primary lung tumors: 67 cases (1985-1992), J Am Vet Med Assoc 211:1422–1427, 1997.
- Mehlhaff CJ, Leifer CE, Patnaik AK, et al. Surgical treatment of primary pulmonary neoplasia in 15 dogs, J Am Anim Hosp Assoc 20:5, 1984.
- Ogilvie GK, Haschek WM, Withrow SJ, et al. Classification of primary lung tumors in dogs: 210 cases (1975-1985), J Am Vet Med Assoc 195:106–108, 1989.
- Paoloni MC, Adams WM, Dubielzig RR, et al. Comparison of results of computed tomography and radiography with histopathologic findings in tracheobronchial lymph nodes in dogs with primary lung tumors: 14 cases (1999-2002), J Am Vet Med Assoc 228:1718–1722, 2006.
- Brodey RS. Hypertrophic osteoarthropathy in the dog: a clinicopathologic survey of 60 cases, J Am Vet Med Assoc 159:1242– 1256, 1971.
- Halliwell WH, Ackerman N. Botryoid rhabdomyosarcoma of the urinary bladder and hypertrophic osteoarthropathy in a young dog, J Am Vet Med Assoc 165:911–913, 1974.
- Caywood DD, Kramek BA, Feeney DA, et al. Hypertrophic osteopathy associated with a bronchial foreign body and lobar pneumonia in a dog, J Am Vet Med Assoc 186:698–700, 1985.
- Liptak JM, Monnet E, Dernell WS, et al. Pulmonary metastatectomy in the management of four dogs with hypertrophic osteopathy, Vet Comp Oncol 2:1–12, 2004.
- Grillo TP, Brandao CV, Mamprim MJ, et al. Hypertrophic osteopathy associated with renal pelvis transitional cell carcinoma in a dog, Can Vet J 48:745–747, 2007.
- Hawkins EC, DeNicola DB, Plier ML. Cytological analysis of bronchoalveolar lavage fluid in the diagnosis of spontaneous respiratory tract disease in dogs: a retrospective study, J Vet Intern Med 9:386–392, 1995.
- Liptak JM, Monnet E, Dernell WS, et al. Pneumonectomy, four case studies and a comparative review, J Small Anim Prac 45:441–447, 2004.
- DeVita VT, Lawrence TS, Rosenberg SA. DeVita, Hellman, and Rosenberg’s cancer: principles & practice of oncology, ed 8, Philadelphia, 2008, Wolters Kluwer/Lippincott Williams & Wilkins.
- Ogilvie GK, Reynolds HA, Richardson RC, et al. Phase II evaluation of doxorubicin for treatment of various canine neoplasms, J Am Vet Med Assoc 195:1580–1583, 1989.
- Ogilvie GK, Obradovich JE, Elmslie RE, et al. Efficacy of mitoxantrone against various neoplasms in dogs, J Am Vet Med Assoc 198:1618–1621, 1991.
- Poirier VJ, Burgess KE, Adams WM, et al. Toxicity, dosage, and efficacy of vinorelbine (Navelbine) in dogs with spontaneous neoplasia, J Vet Intern Med 18:536–539, 2004.
- Chabner B, Longo DL. Cancer chemotherapy and biotherapy: principles and practice, ed 4, Philadelphia, 2006, Lippincott Williams & Wilkins.
- Hershey AE, Kurzman ID, Forrest LJ, et al. Inhalation chemotherapy for macroscopic primary or metastatic lung tumors: proof of principle using dogs with spontaneously occurring tumors as a model, Clin Cancer Res 5:2653–2659, 1999.
- Khanna C, Vail DM. Targeting the lung: preclinical and comparative evaluation of anticancer aerosols in dogs with naturally occurring cancers, Curr Cancer Drug Targets 3:265–273, 2003.
- London CA, Hannah AL, Zadovoskaya R, et al. Phase I dose- escalating study of SU11654, a small molecule receptor tyrosine kinase inhibitor, in dogs with spontaneous malignancies, Clin Cancer Res 9:2755–2768, 2003.
- Ahrar K, Price RE, Wallace MJ, et al. Percutaneous radiofrequency ablation of lung tumors in a large animal model, J Vasc Interv Radiol 14:1037–1043, 2003.
- Muller H, Guadagni S. Regional chemotherapy for carcinoma of the lung, Surg Oncol Clin N Am 17:895–917, 2008.
- van Putte BP, Grootenboers M, van Boven WJ, et al. Selective pulmonary artery perfusion for the treatment of primary lung cancer: Improved drug exposure of the lung, Lung Cancer 65:208–213, 2009.
- Ogilvie GK, Weigel RM, Haschek WM, et al. Prognostic factors for tumor remission and survival in dogs after surgery for primary lung tumor: 76 cases (1975-1985), J Am Vet Med Assoc 195:109–112, 1989.
- Polton GA, Brearley MJ, Powell SM, et al. Impact of primary tumour stage on survival in dogs with solitary lung tumours, J Small Anim Pract 49:66–71, 2008.
- Jemal A, Center MM, DeSantis C, et al. Global patterns of cancer incidence and mortality rates and trends, Cancer Epidemiol Biomarkers Prev 19:1893–1907, 2010.
- G. Polton, R. Finotello, S. Sabattini, F. Rossi, P. Laganga, M. E. Vasconi, A. Barbanera, K. Stiborova, C. Rohrer Bley, L. Marconato. Survival analysis of dogs with advanced primary lung carcinoma treated by metronomic cyclophosphamide, piroxicam and thalidomide. Vet Comp Oncol. September 2018;16(3):399-408.
- Rose SC, Thistlethwaite PA, Sewell PE, et al. Lung cancer and radiofrequency ablation, J Vasc Interv Radiol 17:927–951; quiz 951, 2006.
- Okuma T, Matsuoka T, Yamamoto A, et al. Frequency and risk factors of various complications after computed tomography-guided radiofrequency ablation of lung tumors, Cardiovasc Intervent Radiol 31:122–130, 2008.
- Crocetti L, Lencioni R. Radiofrequency ablation of pulmonary tumors, Eur J Radiol 75:23–27, 2010.
- Duncan M, Wijesekera N, Padley S. Interventional radiology of the thorax, Respirology 15:401–412, 2010.
- Grootenboers MJ, Schramel FM, van Boven WJ, et al. Selective pulmonary artery perfusion followed by blood flow occlusion: new challenge for the treatment of pulmonary malignancies, Lung Cancer 63:400–404, 2009.
- Poirier VJ, Burgess KE, Adams WM, et al: Toxicity, dosage, and efficacy of vinorelbine (Navelbine) in dogs with spontaneous neoplasia, J Vet Intern Med 18:536–539, 2004.






 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург