Острые и хронические неврологические расстройства. МРТ-диагностика. Прогнозы. Подходы к хирургической коррекции
МРТ является незаменимым методом в диагностике острых и хронических неврологических нарушений у животных.
На сегодняшний день МРТ позволяет диагностировать такие заболевания, как болезни дисков (Hansen I, Hansen II), дискоспондилиты, опухоли головного и спинного мозга, синдром Киари, атланто-аксиальную нестабильность, воспалительные заболевания и инфаркты головного и спинного мозга, энцефалиты, миелиты, менингоэнцефалиты, менингоэнцефаломиелиты, воспаление внутреннего и среднего уха, аномалии развития спинного и головного мозга, патологии, связанные с нарушением ликворооттока.
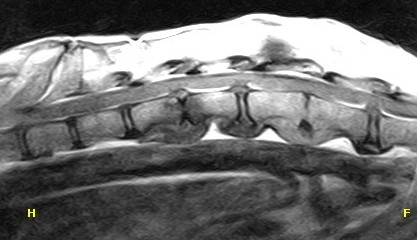
При диагностике болезней межпозвоночных дисков оцениваются высота и гидрофильность дисков, тип патологии диска – экструзия или протрузия, степень компрессии спинного мозга. В случае экструзии межпозвоночного диска оценивается расположение фрагментов диска в спинномозговом канале. Эта оценка важна для последующего выбора операционного доступа – право- или левосторонней гемиламинэктомии. С помощью программ STIR, FLAIR оценивается степень отека спинного мозга. С помощью программы Т2-ВИ определяется степень компрессии спинного мозга и блок ликвора в патологической области. Важным критерием оценки при грыжах II типа является степень компрессии спинномозговых корешков (фото 1, 2).
Прогнозы и дальнейшая тактика лечения (хирургическое или терапевтическое) при экструзии межпозвоночного диска основываются на оценке степени неврологических расстройств, степени компрессии и отека спинного мозга при МРТ-диагностике.
При диагностике дискоспондилитов оценивается степень разрушения концевых пластинок, степень отека костной ткани тел позвонков в режиме Т2-ВИ (фото 3).
При болезни дисков Hansen I – острое течение, тогда как при Hansen II и дискоспондилите – хроническое течение.
При диагностике воспалительных заболеваний головного и спинного мозга производится оценка мозговых структур на наличие очагов воспаления, характеризующихся гиперинтенсивным свечением в режимах Т2-ВИ и FLAIR, и, как правило, изоинтенсивных в режиме Т1-ВИ. Оцениваются локализация очагов, вовлеченность мозговых оболочек, наличие отрицательного либо положительного масс-эффекта, а также степень накопления контраста.
Для бактериального энцефалита характерно чаще фокальное поражение, имеющее очень яркое свечение в режиме Т2 и FLAIR и слабовыраженное гипоинтенсивное в режиме Т1 (фото 4).
При гранулематозном менингоэнцефалите (GME) МРТ демонстрирует фокальные или мультифокальные очаги воспаления, слабогипоинтенсивные в режиме Т1 и гиперинтенсивные в режимах Т2 и FLAIR, интенсивно накапливающие контраст.
Некротический менингоэнцефалит (NME) чаще поражает оболочки и кору головного мозга и редко – ствол, в отличие от некротического лейкоэнцефалита (NLE). Типичное расположение очагов некроза для NME – на границе серого и белого вещества коры головного мозга. Очаги, как правило, множественные, гиперинтенсивные в режимах Т2 и FLAIR, накапливающие контраст (фото 5).
При NLE МРТ выявляет единичный или множественные очаги повреждения, как правило, резко ограниченные демаркационной линией от окружающих тканей, могут наблюдаться участки кистозной атрофии головного мозга, накапливающие контраст по окружности (фото 6).
При воспалительных заболеваниях спинного мозга на МРТ-диагностике обнаруживается усиление МР-сигнала в режимах Т2-ВИ, FLAIR, STIR, отсутствие сигнала от дорсального и вентрального столбика ликвора в режиме Т2-ВИ. Центральный канал в зоне поражения не визуализируется. Прогнозы при воспалительных заболеваниях головного и спинного мозга напрямую зависят от причины, вызвавшей воспаление, от локализации процесса и индивидуального ответа на терапию. Течение заболевания может быть как острым (NLE), так и хроническим.
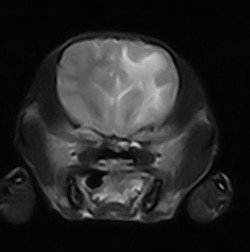
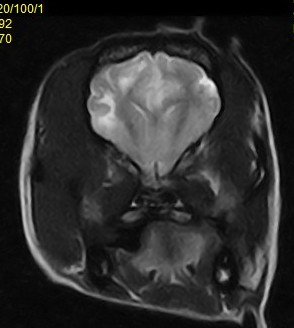
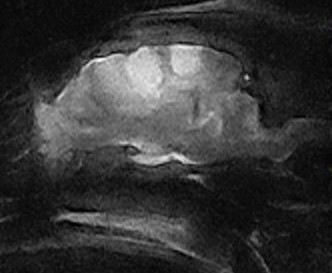
Опухоли спинного и головного мозга могут быть единичными и множественными – при МРТ-диагностике имеют достаточно характерную картину. Как правило, это объемные образования с четкими границами, однако на стадии распада опухоли границы стираются вследствие воспаления и перифокального отека. При опухолевом процессе головного мозга на МРТ наблюдается смещение срединных структур и положительный массэффект в области объемного процесса. Опухоли имеют гиперинтенсивное свечение в режимах Т2 и FLAIR и гипо- или изоинтенсивное в режиме Т1. В стадии распада опухолей отмечается гетерогенность МР-сигнала, в зависимости от тропности к той или иной ткани они имеют характерную локализацию (фото 7).
По этиологии опухоли мозговых оболочек - менингиомы (чаще встречаются у кошек) (фото 8), опухоли мозговой ткани – астроцитомы, глиомы, эпендимомы, опухоли гипофиза (аденомы), опухоли черепных нервов (невриномы). Опухоли могут быть вторичными – опухоли метастатического происхождения (фото 9). Для опухолей головного мозга характерно накопление контраста, исключение составляют астроцитомы, лимфомы, олигодендроглиомы.
Прогнозы при опухолях головного мозга, как правило, неблагоприятные, исключение составляют менингиомы (при соответствующем хирургическом лечении). Течение заболевания всегда хроническое.
В нашей клинике с целью улучшения качества жизни животного мы рекомендуем хирургическое лечение при всех опухолевых процессах головного и спинного мозга, если пациент имеет серьезные неврологические нарушения.
Ишемический инфаркт головного мозга располагается по ходу крупных артерий и имеет характерную МР-картину – треугольную форму с четкими границами, изоинтенсивным свечением в Т1, гиперинтенсивным в Т2, не накапливает контраст. Геморрагический инфаркт встречается у собак крайне редко, имеет нечеткие формы, гиперинтенсивные в режиме Т2, изоинтенсивные в режиме Т1, накапливает контраст по периферии. Инфаркты всегда имеют острое течение и осторожные прогнозы.
Фиброзно-хрящевая эмболия – острая, тяжелая патология спинного мозга, характеризующаяся развитием ишемического инфаркта. В течение первых суток МРТ-диагностика при этой патологии неинформативна. На вторые сутки отмечается картина отека спинного мозга с характерной картиной в режимах Т2 и FLAIR. Спустя 2-3 недели в области поражения на МРТ отмечается кистозная атрофия спинного мозга с гиперинтенсивным свечением в режиме Т2 и гипоинтенсивным в режиме Т1, с четкими краями (фото 10). Прогноз варьируется от осторожного до неблагоприятного в зависимости от обширности поражения и степени неврологических расстройств.
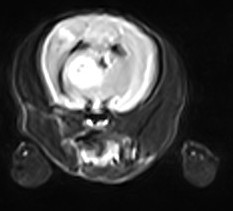
Синдром Киари – сложная сочетанная патология, характеризующаяся множественными МР-изменениями. В первую очередь на МРТ уделяется внимание расположению мозжечка, для данной патологии характерно его смещение из заднечерепной ямки в спинномозговой канал. В результате компрессии затылочной костью наблюдается усиление МР-сигнала каудальных оболочек спинного мозга и краниальной части мозжечка. Из-за нарушения ликворооттока развивается сирингомиелия или гидромиелия, которая сопровождается расширением центрального канала; наблюдается блок дорсального столбика ликвора на уровне С1-С2, что сопровождается усилением МР-сигнала в режиме Т2. Наблюдаются развитие вторичной гидроцефалии, расширение четвертого желудочка, дилатация латеральных желудочков (фото 11). Патология, как правило, имеет хроническое течение, но может иметь острое начало.
В нашей клинике проводится хирургическое вмешательство по коррекции этого заболевания – расширение затылочного отверстия. Прогноз при хирургическом лечении – от осторожного до благоприятного.
Атланто-аксиальная нестабильность протекает и остро, и хронически. МРТ-диагностика позволяет оценить степень смещения зубовидного отростка С2 в спинномозговой канал, отек спинного мозга на уровне С1-С2. Может наблюдается блок ликвора, сопровождающийся отсутствием МР-сигнала от дорсального и вентрального столбиков ликвора. В нашей клинике при атланто-аксиальной нестабильности проводится вентральная стабилизация С1-С2. Прогноз при хирургическом лечении – от осторожного до благоприятного (фото 12).
Гидроцефалия – врожденное, хроническое заболевание, характеризующееся при МР-диагностике расширением желудочковых систем и ликворных пространств, атрофией коры головного мозга. Для хирургической коррекции этой патологии в нашей клинике проводится вентрикуло-перитонеальное шунтирование. Прогноз даже при хирургической коррекции – сомнительный.
Неврологические нарушения, связанные с патологией внутреннего и среднего уха, могут иметь как хроническое, так и острое течение. На МРТ они имеют характерную картину. Барабанные полости заполнены гиперинтенсивными массами в режиме Т2-ВИ и изоинтенсивными в режиме Т1. Может наблюдаться усиление МР-сигнала от внутреннего уха. При наличии восходящего энцефалита можно увидеть гиперинтенсивный очаг в режимах Т2 и FLAIR – область ствола мозга и преддверно-улиткового нерва, наблюдается незначительное накопление контраста в этом очаге. Лечение проводится терапевтическое, а при отсутствии положительной динамики – трепанация барабанной полости. При стенозе наружного слухового прохода терапевтическое лечение неэффективно, и в нашей клинике мы рекомендуем проведение резекции слухового прохода, трепанации барабанной полости. При хирургическом лечении прогноз благоприятный (фото 13).









 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург