Автор: Меркулова А.С., ветеринарный врач-анестезиолог Ветеринарной клиники неврологии, травматологии и интенсивной терапии доктора Сотникова.
Интерпретация капнограммы
Кривая изменения концентрации СО2 во времени называется капнограммой. Она отражает различные стадии выдоха. Капнограмма является важным диагностическим средством.Нормальная капнограмма
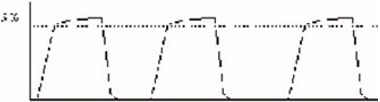
1. СО2 резко перестал обнаруживаться.

Если капнограмма имела нормальный вид, а затем резко, за один выдох, оборвалась до нуля, наиболее вероятной причиной этого является нарушение герметичности контура вентиляции. Другая возможная причина – полная обструкция дыхательного тракта, вызванная, например, перекручиванием (перегибом) интубационной трубки.
2. Экспоненциальное падение PetCO2.

Быстрое падение PetCO2 за несколько дыхательных циклов может указывать на:
- Выраженную легочную эмболию;
- Остановку сердца;
- Значительное падение артериального давления (сильная кровопотеря);
- Выраженную гипервентиляцию (за счет ИВЛ).
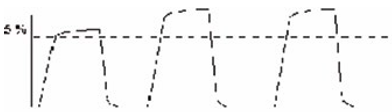
Внезапно появившееся резкое, но плавно проходящее возрастание PetCO2, при концентрации СО2 во вдыхаемом воздухе, равной нулю, может быть вызвано внутривенным введением бикарбоната.
4. Постепенное снижение PetCO2.
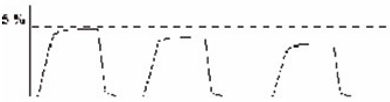
Постепенное снижение PetCO2 в течение нескольких минут может быть вызвано возрастанием минутной вентиляции, падением сердечного выброса или ухудшением перфузии.
5. Постепенное возрастание PetCO2.

Постепенное возрастание PetCO2 в течение нескольких минут может быть вызвано наступлением гиповентиляции, возрастанием скорости метаболизма в результате реакции пациента на стрессовое воздействие (боль, страх, повреждение и т.п.).
6. Интубация пищевода.
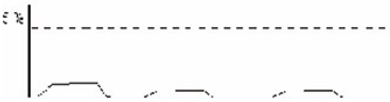
При интубации пищевода небольшая концентрация СО2 может регистрироваться благодаря ручной вентиляции через рот. После извлечения эндотрахеальной трубки и успешного ее введения некоторое время наблюдается повышенное значение PetCO2 из-за накопления СО2 при апноэ.
7. Злокачественная гипертермия.

Монитор СО2 является быстродействующим индикатором злокачественной гипертермии. Быстрое возрастание скорости метаболизма легко обнаруживается по возрастанию PetCO2 (СО2 вдоха остается нулевым).
8. Неполная мышечная релаксация.

При неполной мышечной релаксации и недостаточной глубине наркоза у пациента сохраняется собственное дыхание, «работающее» против ИВЛ. Это неглубокое спонтанное дыхание вызывает провалы на капнограмме.
9. Частичная обструкция дыхательных путей.

Искаженная форма капнограммы (с медленной скоростью нарастания) может указывать на частичную обструкцию воздушных путей. Возможными причинами обструкции могут быть:
- Генерализованный бронхоспазм;
- Слизь в дыхательных путях;
- Перегиб эндотрахеальной трубки.

Возрастание концентрации СО2 вдоха отражает эффект возвратного дыхания,заключающийся в том, что пациент вдыхает СО2, выдохнутый им в замкнутый контур ИВЛ (неполное поглощение СО2 в контуре прибора ИВЛ).
11. Осцилляции капнограммы при сердечных сокращениях.

При слабом дыхании (особенно во второй половине выдоха при крайне низких скоростях потока) сердечные сокращения могут проявляться на спадающем участке капнограммы. Осцилляции капнограммы происходят из-за движения сердца против диафрагмы, вызывающего прерывистый поток воздуха в сторону эндотрахеальной трубки.
12. Восстановление естественного дыхания.
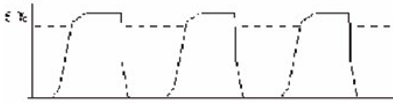
В критической ситуации пациента обычно вручную вентилируют 100%-ным кислородом. При этом намеренно допускают рост PetCO2, чтобы запустить спонтанное дыхание, после чего пациент с ненарушенной вентиляцией быстро достигает удовлетворительной альвеолярной вентиляции.
13. Остановка сердца.
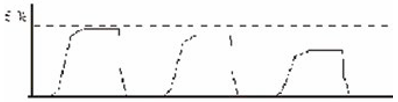
Быстрый спад высоты капнограммы при сохранении правильной формы показывает резкое падение легочной перфузии из-за слабого сердечного выброса (1). При сердечной асистолии СО2 не транспортируется к альвеолам легочным кровотоком (2). Начинается эффективная кардиопульмональная реанимация (3). Восстановление кровотока подтверждается ростом капнограммы.
3. Неинвазивный мониторинг артериального давления
Существуют несколько неинвазивных методик измерения АД: пальпация, доплерография, аускультация, осциллометрия, плетизмография, тонометрия. Методика и частота измерения артериального давления зависят от состояния пациента и вида хирургического вмешательства. В большинстве случаев измерение артериального давления происходит каждые 5 минут. Самый простой и удобный способ измерения АД осуществляется при помощи автоматического электронного монитора (автоматический насос нагнетает воздух в манжетку через заданные интервалы времени). Артериальное давление является одним из важных параметров мониторирования, позволяющим сохранять гомеостаз, не допускать значимых колебаний гемодинамики, профилактировать нарушения сердечного ритма.
Особенности измерения АД:
- не рекомендуется накладывать манжетку на конечность с установленным в/в катетером;
- при измерении АД конечность пациента должна находиться на уровне сердца;
- размер манжетки должен быть подобран соответствующим образом (ширина манжетки должна на 20-50% превышать диаметр конечности, по длине манжетка должна 1,5 раза оборачиваться вокруг конечности)
- манжетка должна быть наложена удобно, т.е. не слишком плотно и не слишком свободно.
Манжетку можно накладывать: посередине передней конечности, чуть ниже скакательного сустава, у основания хвоста, ниже коленного сустава (у кошек). Если измерение АД происходит слишком часто и на протяжении длительного времени, то следует установить манжетку на другую конечность. Ритмические сокращения левого желудочка вызывают колебания артериального давления. Пик артериального давления, генерируемый во время систолического сокращения, называется систолическим артериальным давлением, желобообразное снижение артериального давления в период диастолического расслабления – это диастолическое артериальное давление. Пульсовое давление – разница между систолическим и диастолическим артериальным давлением. Средневзвешенное во времени значение АД на протяжении сердечного цикла – среднее АД.
САД = 100-150 мм. рт. ст.
ДАД = 60-90 мм. рт. ст
Ср.АД = 80-100 мм. рт. ст.
Плетизмография
Плетизмограмма – один из методов фиксации изменений объема органа или его части в связи с динамикой его кровенаполнения в течение сердечного цикла. Изменения динамики выводятся на дисплей в виде соответствующей кривой, которую можно назвать пульсовой. Плетизмографическая кривая обладает большой информативностью. Регуляция тонуса артерий малого диаметра осуществляется за счет симпатической иннервации. Боль, гиповолемия, гипотермия, гипокапния – все эти факторы ведут к усилению симпатического сигнала, увеличению сосудистого тонуса и уменьшению амплитуды пульсовой волны. Мы можем увидеть этот сигнал мгновенно. К примеру, после появления болевого раздражения наступает резкое снижение амплитуды плетизмограммы. Уменьшение амплитуды пульсовой волны при гиповолемии происходит медленно, как и при снижении температуры тела, т. к. эти изменения гомеостаза развиваются постепенно. Нужно уметь разбираться в происхождении спазма сосудов в каждом конкретном случае.В начале операции динамика амплитуды плетизмограммы зависит от качества седации и обезболивания. По ходу операции уменьшение пульсовой волны происходит принеадекватном и несвоевременном возмещении операционной кровопотери, при переливании несогретых растворов и крови, а также вследствие уменьшения объема циркулирующей крови и понижения температуры. При неконтролируемой капнометром вентиляции легких в режиме умеренной гипервентиляции может произойти спазмирование периферических сосудов и снижение пульсовой волны. Не всегда легко разобраться, отчего уменьшается амплитуда кривой, но это не повод для отрицания информативной важности такого определения тонуса сосудов и активности симпатической иннервации. В начале основного наркоза амплитуда пульсовой волны достигает максимума, в этот момент ее можно принять за 100%, а дальнейшая ее динамика отразит состояние обезболивания. Также следует обратить внимание на то, что боль не всегда вызывает типичную реакцию, поэтому плетизмограмма не исключает необходимость оценки и учета других параметров мониторинга.
Продолжение в следующем номере

 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург