Офтальмологические проблемы часто бывают связаны со стоматологическими нарушениями. Данный клинический случай демонстрирует важность своевременного диагностирования и лечения проблем ротовой полости.
Клинический случай
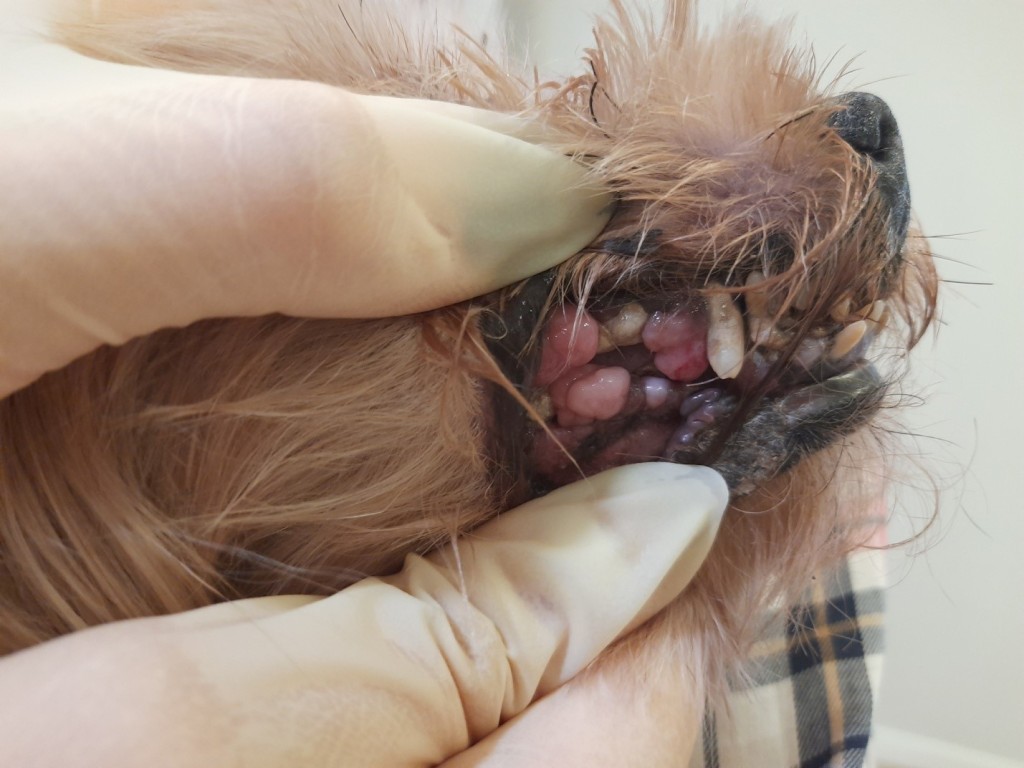
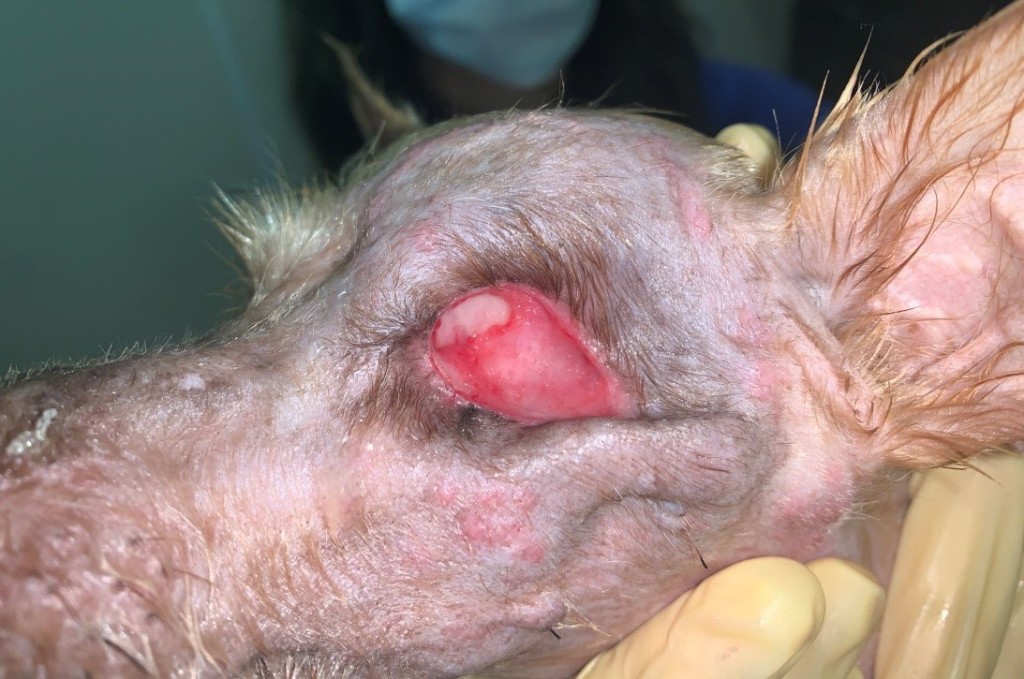
Пациент: 12-летний кобель породы йоркширский терьер поступил на прием к стоматологу с наличием патологий в ротовой полости. В данных анамнеза пациента уже были зафиксированы эндокардиоз митрального и трикуспидального клапанов класса D, отек легких, хроническая болезнь почек.На приеме стоматологом были выявлены следующие нарушения: периодонтит 4-й степени, патологическая подвижность зубов, зубные отложения, халитоз, множественные участки гиперплазии десны диаметром до 15 мм, гнойный ринит (фото 1).
После плановой подготовки (получение результатов анализов крови и прием кардиолога) пациенту были проведены следующие манипуляции:
- санация ротовой полости ультразвуком с удалением патологических зубов (удалили все, кроме 103, 104, 203, 204, 304, 309, 404, 409);
- гингивэктомия, кюретаж лунок и гингивопластика;
- промывание носовой полости физиологическим раствором.
Сразу после проведения стоматологических манипуляций собака чувствовала себя удовлетворительно, однако спустя 24 часа пациент экстренно поступил к офтальмологам с жалобой владельца на экзофтальм левого глазного яблока.
Результаты офтальмологического осмотра:
- щелевая лампа: роговица прозрачная, внутриглазная жидкость прозрачная, радужка без патологических особенностей;
- измерение внутриглазного давления: 15 мм рт. ст.;
- офтальмоскопия: без патологических отклонений;
- флюоресцеиновый тест: отрицательный (без окрашивания);
- диагностика зрачковых рефлексов: прямой и содружественный рефлексы присутствуют;
- пальпебральный рефлекс, тест ретропульсии и реакция на угрожающий жест присутствуют.
С целью диагностики причин экзофтальма было принято решение о проведении компьютерной томографии (КТ), магнитно-резонансную томографию не использовали по причине длительности исследования и наличия у пациента сопутствующих кардиологических нарушений. До получения результатов КТ пациенту было назначено интенсивное увлажнение левого глазного яблока лубрикантами каждые 30 минут.
Результаты КТ. Обнаружены выраженная деструкция костной ткани верхней и нижней челюстей вдоль альвеолярного края и кости верхней челюсти со стороны левого заглазничного пространства и носовой полости, скопление экссудата в носовой полости в значительном количестве. Выявлены флегмона и эмфизема мягких тканей в области левой скуловой кости, левой мышечной ветви нижней челюсти и в левом заглазничном пространстве, выраженный отек окружающих мягких тканей, экзофтальм слева, гиперплазия подчелюстных лимфатических узлов, а также признаки кардиомегалии.
По результатам КТ и осмотра пациента стоматологом было принято решение о снятии швов с десны после удаления 208 зуба и проведении процедуры промывания альвеолярных полостей и полости носа (во время промывания было обнаружено большое количество жидкого гнойного экссудата с ихорозным запахом). Манипуляция проводилась под общей анестезией, затем пациент был отправлен домой для продолжения выполнения назначений.
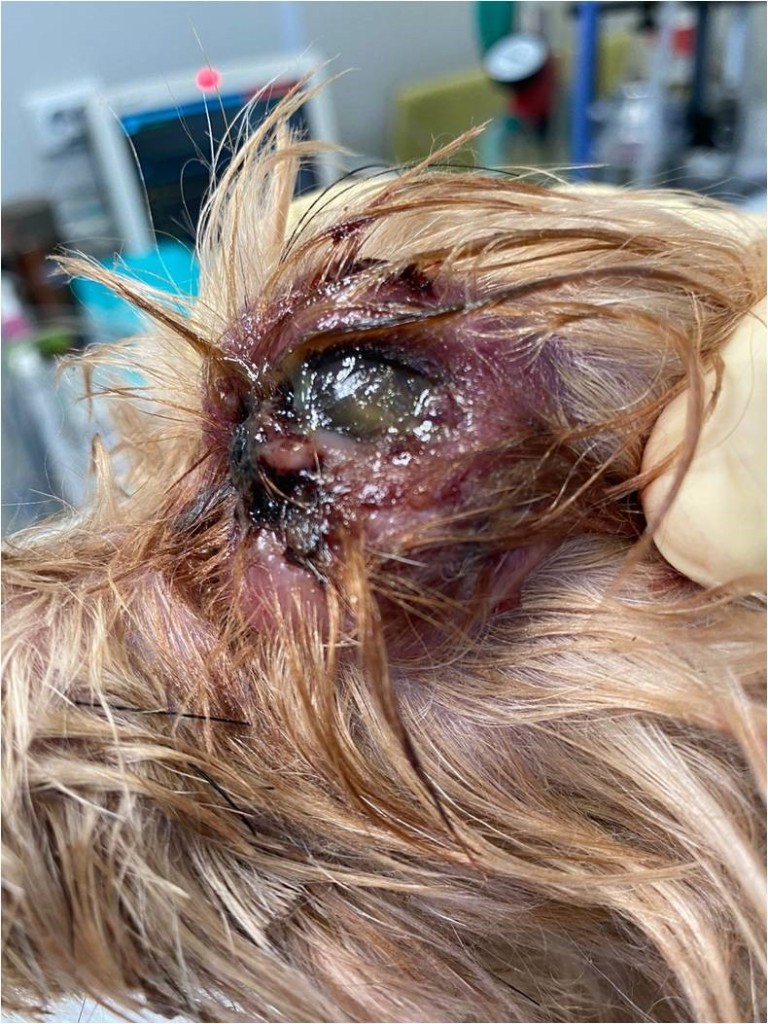
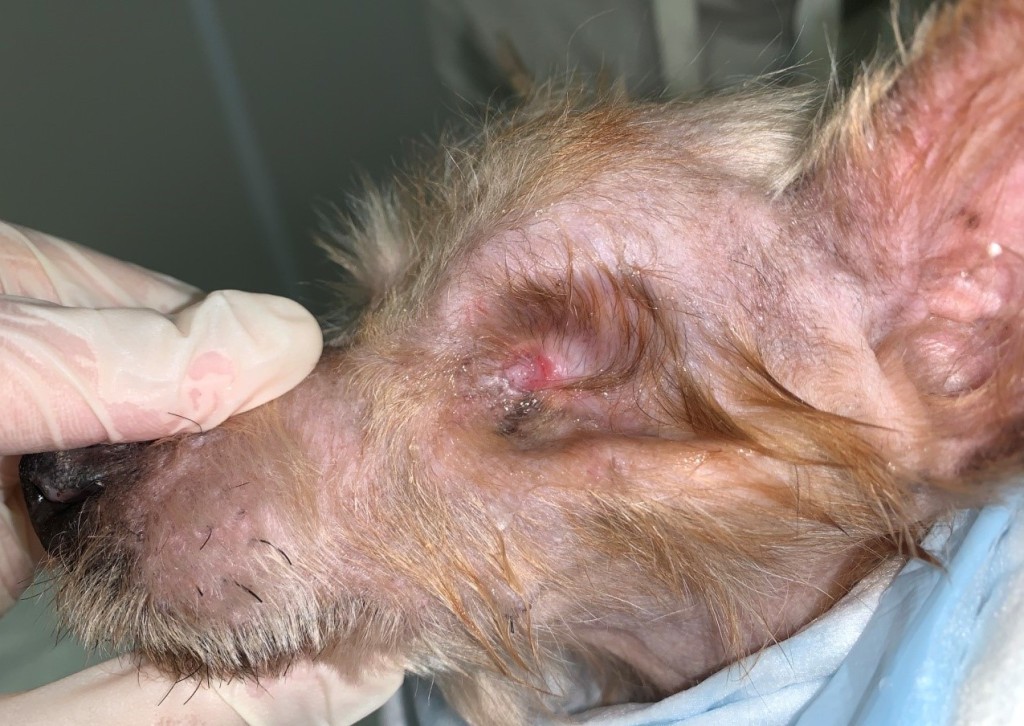
На следующий день собака опять была экстренно доставлена владельцем в клинику с жалобой на ухудшение состояния питомца. В результате осмотра животного было установлено ухудшение состояния левого глаза – экзофтальм выражен сильнее, ксероз роговицы с язвой в ее центральной части, демаркационная линия на коже вокруг глаза, некрозы и воспаления кожи век (фото 2).
Было принято решение о проведении хирургического вмешательства с целью удаления глазного яблока и некротизированных тканей.
Ход операции
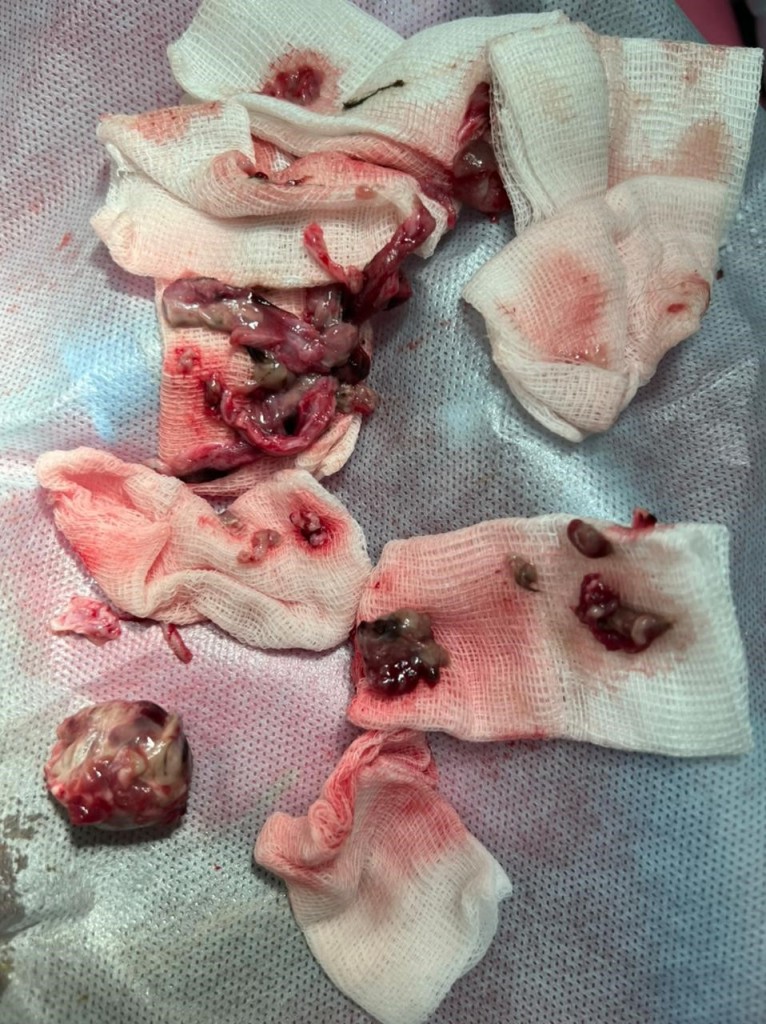
Операция проводилась под наркозом. Анестезиологическое пособие включало принцип мультимодальности. За 10 минут до начала операции была выполнена индукция: 5%-ный кетамин (0,5 мг/кг) и 5%-ный фентанил (2 мкг/кг), затем последовало болюсное внутривенное введение 1%-ного раствора пропофола (1 мг/кг). После проведения интубации трахеи пациента перевели на ингаляционную анестезию, в качестве анестетика использовали изофлуран – 0,6 об.%. В процессе проведения операции в качестве анальгезии вводили фентанил внутривенно в дозе 2 мкг/кг/час.Операция началась с подготовки области операции: глазное яблоко и периокулярные ткани орошали раствором бетадина, разведенным с физиологическим раствором 1:50, проводилось бритье операционного поля. После этого кожу обработали концентрированным раствором бетадина и зафиксировали голову пациента с помощью специальной фиксационной подушки. Было проведено вскрытие гнойной полости ретробульбарного пространства и пространства латеральнее орбиты. Полость заполнена жидким и твердым гнойным экссудатом. Раневые поверхности покрыты плотной фиброзной тканью с признаками воспаления и некроза. Проведено удаление условно инфицированных тканей (орбитальных и кожи век) и обильное промывание полости теплым физиологическим раствором в количестве 500 мл (фото 3-4). В раневую полость сначала был введен раствор трипсина, затем операционная рана была затампонирована повязкой «Сорбалгон» (Sorbalgon®). Сверху рану фиксировали стерильной салфеткой и космопором.
Во время операции был произведен отбор содержимого на бакпосев, ткани отправили на гистологическое исследование.
В послеоперационном периоде пациенту назначили продолжение антибиотикотерапии (энроксил в дозе 4,5 мг/кг каждые 24 часа) и ежедневные двухразовые обработки раны по схеме: обильное промывание полости теплым физиологическим раствором в количестве 500 мл, очищение раны от некротизированных тканей, введение раствора трипсина, тампонация раны повязкой «Сорбалгон» и фиксация космопором.
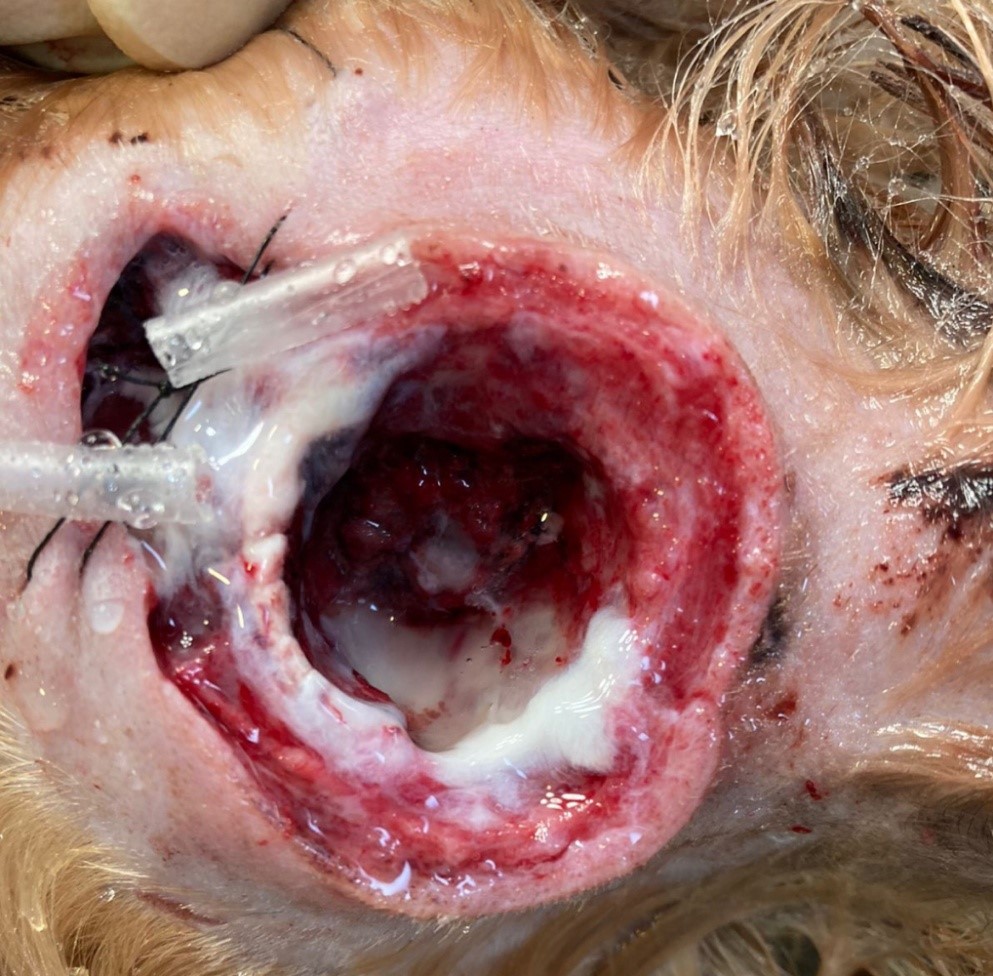
Первые 10 дней после оперативного вмешательства обработки раны у пациента осуществлялись в клинике (фото 5-7 – состояние раны в течение 2 недель после операции). На фото 6 виден некроз орбитальной связки, который сразу после обработки покрывался фибрином. На 7-й день после проведения хирургической манипуляции был получен результат бакпосева.
По бактериологическому посеву пришли данные о наличии следующих бактерий:
Porphyromonas asaccharolytica – грамотрицательные несахаролитические неподвижные анаэробные коккобациллы (были выделены из над- и поддесневых бляшек собаки породы бигль с гингивитом или пародонтитом)1.
Bacteroides pyogenes – анаэробные грамотрицательные бациллы, которые колонизируют ротовую полость млекопитающих и имеют сходные фенотипические и биохимические характеристики2.
На основании полученных результатов бакпосева была произведена замена антибиотика: вместо энроксила были назначены метрогил (5 мг/мл внутривенно медленно в течение 1 часа каждые 12 часов) и амоксиклав (1000 мг внутривенно медленно в течение 1 часа каждые 8 часов) длительностью от 2 недель. Лечение и дозировки препаратов назначались по согласованию с лечащим терапевтом. Дополнительно проводилась терапия для нормализации почечных показателей.
После стабилизации почечных показателей было принято решение о хирургическом удалении под наркозом некротизированной орбитальной связки с последующим укрытием раны лоскутом кожи (фото 8), однако во время манипуляции у пациента сильно снизилось артериальное давление, поэтому укрытие раны лоскутом кожи осуществить не удалось. После операции владельцами пациента были продолжены обработки раны в том же режиме самостоятельно на дому. Каждые 7–10 дней собаку доставляли в клинику для осмотра.
После коррекции антибиотикотерапии рана начала стремительно заживать (появлялась грануляционная ткань, рана уменьшалась в размере). Для увлажнения раны был назначен «Гидросорб гель» (Hydrosorb Gel), трипсин был отменен.
На фото 9-11 зафиксировано состояние пациента в период с 40-го по 60-й дни с момента удаления глаза:
Перечень препаратов, применяемых в процессе лечения
Трипсин – химотрипсин представляет собой протеолитический ферментный препарат, который используется в клинической практике с 1960-х годов. Он обеспечивает лучшее разрешение воспалительных симптомов и способствует более быстрому восстановлению острого повреждения тканей3. Трипсин проявляет высокую биодоступность, не теряя своей биологической активности, как противовоспалительное, противоотечное, фибринолитическое, антиоксидантное и противоинфекционное средство. Эти свойства помогают устранять признаки и симптомы воспаления из-за повреждения тканей и облегчают процесс восстановления. Препарат также демонстрирует обезболивающее действие и уменьшает боль, связанную с заживлением4.Гидросорб гель (Hydrosorb Gel) обеспечивает влажную раневую среду, способствуя заживлению ран. В зависимости от состояния раны гель размягчает сухую некротизированную ткань, облегчает удаление омертвевших тканей и абсорбирует раневое шелушение и экссудат при наличии его небольшого количества.
Повязка «Сорбалгон» (Sorbalgon®) обладает хорошими гемостатическими свойствами и очищающим действием, а высокие пластичные свойства материала дают возможность тампонировать глубокие раны и карманы.
Обсуждение
Процесс заживления раны можно условно разделить на несколько фаз: гемостаз, воспаление, пролиферация и созревание5.Первой реакцией на травму является гемостаз, который включает 3 этапа:
1) вазоконстрикцию;
2) образование тромбоцитарной пробки;
3) образование фибриновой пробки (сгустка крови).
Вазоконстрикция длится всего 5-10 мин, затем кровеносные сосуды расширяются, и внутрисосудистые клетки и жидкость через стенки сосудов выходят во внесосудистое пространство. Полученная комбинация активированных тромбоцитов, эритроцитов и фибрина образует фибриновую пробку в стенке поврежденных кровеносных сосудов. Нерастворимые мономеры фибрина внутри сгустка напрямую связываются с тромбоцитами и тем самым формируют временный внеклеточный матрикс (ВВМ), который выполняет важные функции в процессе успешного заживления раны:
- облегчает проникновение мигрирующих нейтрофилов, макрофагов, эндотелиальных клеток и фибробластов в рану;
- является резервуаром для факторов роста и цитокинов;
- выполняет функцию гемостатической пробки;
- служит барьером для проникновения инфекции, предотвращает потери жидкости и тепла;
- обеспечивает некоторую прочность раны.
Пролиферация. Ангиогенез, фиброплазия и эпителизация - это восстановительные процессы, происходящие в фазу пролиферации. Сочетание новых капилляров, фибробластов и волокнистой соединительной ткани образует характерную красную грануляционная ткань, заполняющую рану. Грануляционная ткань защищает рану от инфекции, механических повреждений, обеспечивает поверхность для миграции эпителиальных клеток и имеет в своем составе такие важные клетки, как миофибробласты. Последние участвуют в процессе уменьшения раневой поверхности (раневая контракция). Завершением стадии пролиферации является полная эпителизация. Обычно на этой стадии можно говорить о полном излечении пациента, тогда как рана переходит в следующую фазу - фазу созревания5.
Фаза созревания или ремоделирования. На данной стадии лечение пациенту обычно не требуется, хотя в ране продолжают происходить значимые процессы: увеличивается прочность рубца в результате ремоделирования тканей, пучки коллагена становятся толще и увеличивается количество поперечных связей между коллагеновыми волокнами. Новые пучки коллагена располагаются параллельно натяжению линий кожи. Эта фаза может длиться от нескольких недель до 1 года.
Заживление раны - это сложный каскад реакций, которые происходят в организме и имеют определенную стадийность. Однако отсутствует четкая синхронизация процессов, и каждая последующая стадия может наступать до завершения предыдущей. Таким образом, одна рана одновременно может находиться сразу в нескольких фазах раневого процесса5.
Заключение
Часто пациенты обращаются к стоматологу на поздних стадиях развития патологии, когда в ротовой полости инфицируются соседние области (кости челюсти, носовая полость, ретробульбарное пространство). В таких случаях необходимо проводить забор материала на бакпосев для назначения эффективной антибиотикотерапии, начинать которую следует за несколько дней до проведения стоматологических манипуляций во избежание распространения инфекций в ретробульбарное пространство.У данного пациента рана зажила полностью за 2 месяца. С учетом объема раны, наличия сопутствующих заболеваний, а также при отсутствии возможности проведения операции по укрытию раны кожным лоскутом это достаточно хорошая динамика.
На протяжении лечения пациент не испытывал дискомфорта, был активным, игривым, не проявлял болезненности. Данный протокол лечения, направленный на ускорение процесса заживления ран, несложен в применении (по рекомендации врача владельцы животных справляются с лечением в домашних условиях) и является альтернативой оперативному вмешательству при невозможности его проведения.
Список литературы:
- Syed S. A. Characteristics of Bacteroides asaccharolyticus from dental plaques of beagle dogs. J Clin Microbiol, 11(5): 522–6, May 1980.
- Jillian S.Y. Lau, Tony M. Korman, Alex Yeung, Richard Streitberg, et al. Bacteroides pyogenes causing serious human wound infection from animal bites. Anaerobe, 42: 172–175, 2016.
- Dilip Shah, Kushal Mital. The Role of Trypsin: Chymotrypsin in Tissue Repair. Adv Ther, 35(1): 31–42, Jan 2018.
- Chandanwale A., Langade D., Sonawane D., Gavai P. A randomized, clinical trial to evaluate efficacy and tolerability of trypsin:chymotrypsin as compared to serratiopeptidase and trypsin:bromelain:rutoside in wound management. Adv Ther, 34: 180–98, 2017.
- John M. Williams, Alison Moores. BSAVA Manual of Canine and Feline Wound Management and Reconstruction, 2nd Edition, 2009.






 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург