Тромбоэмболия брюшной аорты, или артериальная тромбоэмболия (ТЭБА, АТЭ), к сожалению, – частое осложнение течения кардиомиопатии кошек. Клиническое проявление характеризуется ажитацией, вызванной внезапной острой и изнурительной болью, одышкой, парезом или параличом конечности (конечностей). Мышцы пораженных конечностей холодные, болезненные, твердые, а мякиши и пульпа когтевого ложа – цианотичные (рис. 1). Пульсовая волна на пораженном участке не определяется.
Чаще всего без должной помощи состояние животного ухудшается, приводя к его гибели.
Нередко при своевременном необходимом лечении наступает улучшение общего состояния пациента вплоть до полного или частичного восстановления функций конечностей. В редких случаях конечности могут восстанавливаться без какой-либо специфической терапии, это зависит от степени обструкции (размер тромба) и времени восстановления кровообращения (время реканализации сосуда за счет естественного фибринолиза)13.
Наиболее часто поражаются тазовые конечности4, реже происходит тромбоэмболия артерий грудных конечностей, преимущественно правой, в этом случае наблюдаются аналогичные симптомы. При тромбоэмболии мезентериальных, церебральных, почечных артерий симптомы неспецифичные.
Патогенез
Патогенез ТЭБА обусловлен формированием тромба в расширенном ушке левого предсердия (ЛП) кошек. Сформированный тромб либо его части далее попадают в аорту и уже в периферических частях артерий эмболизируют просвет сосуда. Ниже места обструкции снижается/останавливается перфузия тканей. В тканях и органах, где прекращено кровообращение, происходят процессы активации вазоконстрикторных и болевых рецепторов, процессы ишемии и гибели клеток и тканей.Для механизма образования тромба в полной мере необходимо сочетание трех факторов (триада Вирхова).
- Повреждение эндотелия. Данные изменения могут наблюдаться при кардиомиопатии кошек за счет значительного растяжения левого предсердия и его ушка, а также повышения давления в полости предсердия.
- Стаз крови. Сократительная функция дилатированного ЛП значительно снижается, что приводит к ухудшению опорожнительной функции предсердия и замедлению тока крови в ушке ЛП.
- Гиперкоагуляция. Для кошек характерны гиперактивация тромбоцитов и активация факторов свертываемости.
В этой статье рассмотрим тромбоэмболию по причине кардиомиопатии кошек.
Вспомогательные методы диагностики АТЭ
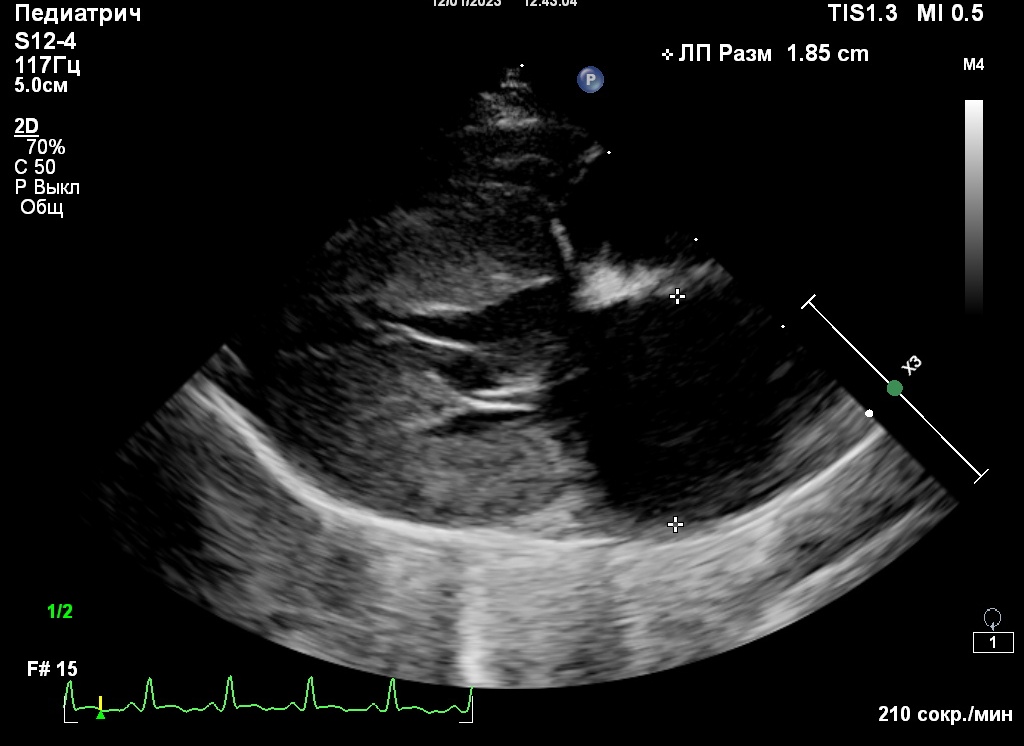
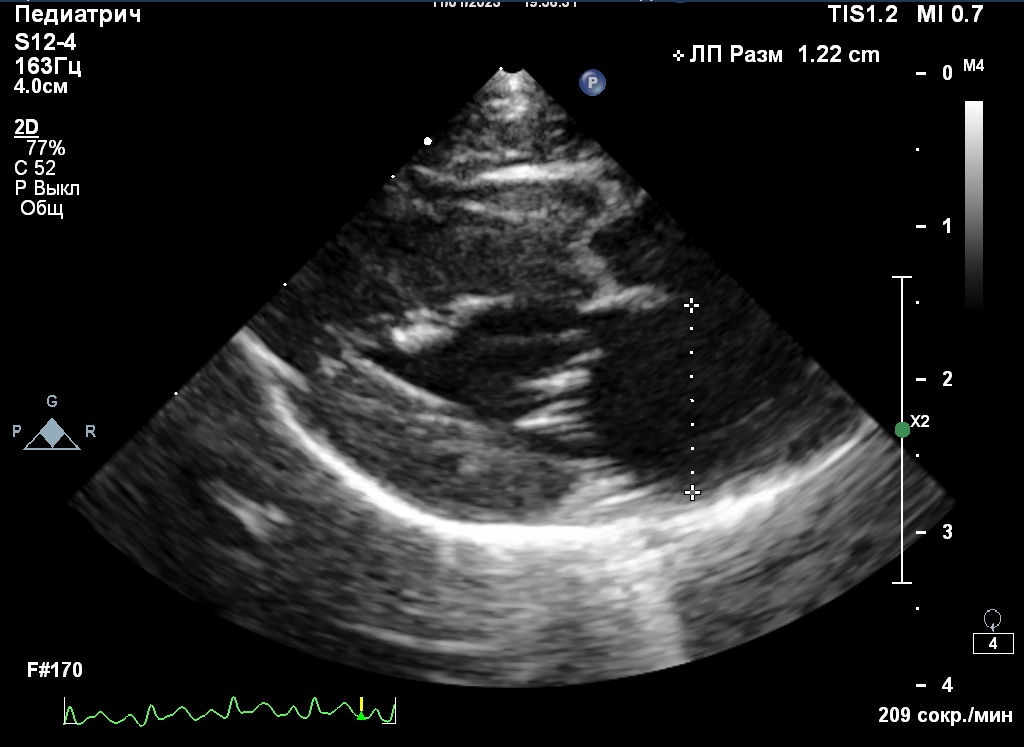
В процессе диагностики, помимо осмотра и пальпации парализованных конечностей, диагностическое значение имеет измерение уровня глюкозы в крови на здоровой и пораженной конечностях пациента. В пораженной конечности уровень глюкозы будет значительно ниже, чем в здоровой, что будет указывать на снижение перфузии в парализованных конечностях. Также в некоторых литературных источниках рекомендуется проведение теста с лактатом5.Наиболее быстрым и простым инструментом диагностики (после физикального осмотра) является фокусная ЭхоКГ: выявление увеличенного размера ЛП позволит предположить, что вероятная причина АТЭ – кардиогенная (рис. 2).
В своем исследовании6 Карстен Шобер и Валери Шетбул (Karsten E. Schober, Valérie Chetboul) предложили норму ЛП 16 мм, после превышения которой размер ЛП считается увеличенным. Также многими клиницистами за норму принимается размер ЛП 15 мм.
Измерять левое предсердие следует в 4-камерной правой парастернальной проекции от середины межпредсердной перегородки до границы крови с задней стенкой ЛП, четко параллельно плоскости митрального клапана. Сам митральный клапан должен быть закрыт. Второй способ измерения ЛП: короткая парастернальная проекция на уровне корня аорты. По мнению автора статьи, первый вариант легче воспроизвести, поскольку, используя второй вариант, легко допустить ошибку в измерениях, если плохо визуализируется задняя стенка ЛП.
Во многих случаях УЗИ брюшной части аорты позволяет визуализировать тромб, а также (в режиме цветного доплеровского картирования) наблюдать изменения потока крови в месте обструкции брюшной аорты тромбом.
Рекомендуемое лечение
Пациент с АТЭ нуждается в экстренной помощи в условиях отделения реанимации и интенсивной терапии (ОРИТ), так как это жизнеугрожающее состояние требует качественного контроля боли. Также необходимо контролировать осложнения, которые развиваются вследствие синдрома реперфузии, а поскольку АТЭ чаще всего развивается по причине кардиомиопатии, в некоторых случаях данное состояние сопровождает кардиогенный отек легких.Контроль боли
В первую очередь необходимо интенсивное обезболивание в течение как минимум первых 24 часов. В приоритете использование опиоидных анальгетиков, например фентанила (ИПС 2–5 мкг/кг/ч). Буторфанол (0,1–0,4 мг/кг в/в или в/м – проксимальнее эмболии), согласно опубликованной информации3, не оказывает достаточного обезболивания. Также Российским кардиологическим ветеринарным обществом в 2018 году были предложены к возможному использованию с целью обезболивания такие препараты, как лидокаин (в дозе 0,25 мг/кг медленный болюс, далее ИПС 10–33 мкг/кг/час) и дексмедетомидин (в дозе 0,25–1,25 мкг/кг/час). Важно понимать, что при тромбоэмболии кошка испытывает сильную боль, поэтому обезболивание должно быть мультимодальным.В случае недостаточного обезболивания возможно использование золетила (если нет риска развития отека легких!) в дозе 0,025–0,1 мг/кг/час. Тем не менее приоритетными анальгетиками в данном случае являются опиоиды.
При возможности перорального введения препарата рекомендуется к использованию габапентин в дозе 10–20 мг/кг каждые 12 часов для предотвращения развития нейропатической боли1.
Контроль застойной сердечной недостаточности
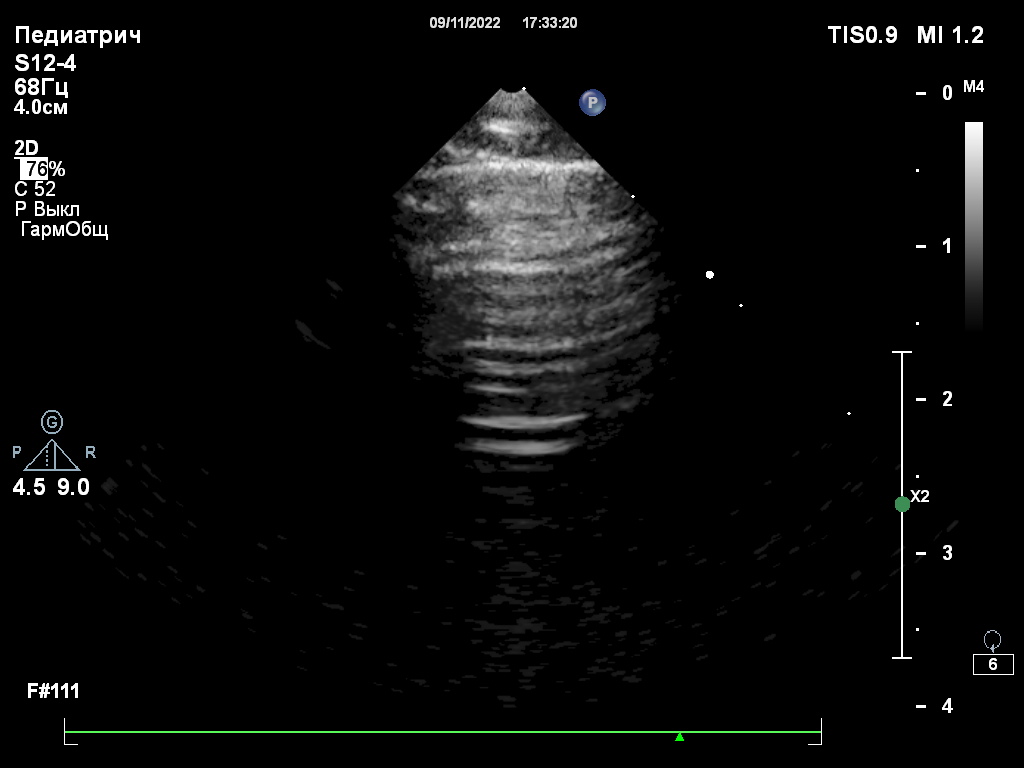
Важно помнить, что кардиогенный отек легких (КОЛ) будет развиваться не у всех кошек, поступающих с ТЭБА. На развитие КОЛ могут указывать нарастающая одышка смешанного типа и появление крепитации при аускультации легких. Помочь установить отек легких может УЗИ грудной полости (наличие В-линий, рис. 3). Для минимизации стресса рекомендуется проводить УЗИ легких, не извлекая пациента из бокса.При подтвержденном отеке легких необходимо введение фуросемида в дозе 1–4 мг/кг. В случае наличия тяжелой одышки и при условии адекватного обезболивания можно начать введение фуросемида с постоянной скоростью или болюсно в дозе 0,5–1 мг/кг/час до улучшения качества дыхания (но не более 4–5 часов) совместно с оксигенотерапией.
Важно помнить о том, что кошки особенно подвержены быстрой дегидратации, поэтому необходимо постоянно контролировать частоту дыхания и остановить непрерывное введение диуретика при первой же возможности. Введение диуретиков не должно быть бесконтрольным.
Далее для контроля застойной сердечной недостаточности назначается фуросемид в дозе 1–2 мг/кг каждые 12 часов.
Важно ежедневно оценивать уровни креатинина, мочевины и электролитов сыворотки крови. При нарастающей азотемии введение диуретиков, вероятно, нужно будет прекратить, если по результатам УЗИ или рентгенологического исследования будет подтверждено отсутствие отека легких, а качество дыхания будет признано удовлетворительным.
Для поддержания нормального баланса гидратации кошкам необходимо обеспечить круглосуточный свободный доступ к питьевой воде, а при выборе рациона отдавать предпочтение влажному корму
Контроль последствий реперфузии
Ишемическое/реперфузионное повреждение является сложным многофакторным процессом, приводящим к разрушительным последствиям для организма, иногда вплоть до летального исхода.При ишемии тканей накапливаются промежуточные продукты метаболизма, в результате чего развиваются ацидоз тканей, повреждение и инактивация митохондрий. Снижение уровня АТФ (аденозинтрифосфата ) инактивирует АТФ-зависимые насосы клеточных мембран, обеспечивая отток калия из клетки и приток в клетку натрия, кальция и хлора, что вызывает острое набухание клеток.
Несмотря на тяжелые последствия развития ишемии, эффект реперфузии по своим последствиям для организма превосходит тяжесть исходного ишемического события.
После стадии реперфузии восстановление кровотока в ишемизированной ткани приводит к образованию активных форм кислорода (АФК), вызывающих окислительный стресс, который способствует локальным воспалительным реакциям. Воспалительные каскады и окислительный стресс могут впоследствии вызвать цитокиновый шторм, приводящий к гибели клеток.
Патология ишемической миопатии в наибольшей степени поражает краниальную большеберцовую и иногда икроножную мышцы. В результате гипоксии и дефицита АТФ мышечная ткань принимает состояние сокращения, так как в этом виде требуется наименьшее количество энергии. Мышцы становятся твердыми. Для расслабления требуется АТФ. Далее развивается расщепление мышечных белков, и мышцы размягчаются примерно через 36 часов. Также реперфузия может способствовать возвращению состояния релаксации, хотя отек в это время способствует сохранению ригидности конечностей.
В зависимости от тяжести снижения кровотока восстановление функции конечности, которое происходит у некоторых кошек в течение месяца после тромбоэмболии, может быть связано с восстановлением миелиновой оболочки в демиелинизированных волокнах10.
С течением времени возможно развитие сухого некроза тканей. По этой причине необходимо ежедневно проводить осмотр пораженных конечностей на предмет наличия признаков некроза. В случае развития данного патологического процесса следует рассмотреть ампутацию поврежденной конечности.
Что могут показать анализы крови и что делать с результатами?
У большинства кошек с тромбоэмболией изменения в анализах крови соответствуют ишемии мышц (напр., увеличение АСТ, креатинкиназы, АЛТ, ЩФ). Значительное повышение содержания азота мочевины и креатинина в крови может свидетельствовать о наличии тромба в области почечных артерий, вследствие чего почечная перфузия ухудшается, что приводит к острой почечной недостаточности. Также причина повышения этих показателей может быть преренальной, например выраженная дегидратация.Для коррекции дегидратации при условии отсутствия отека легких или угрозы его развития может быть уместна умеренная инфузионная нагрузка: 2–4 мл/кг/час под контролем частоты дыхательных движений. При восстановлении нормального аппетита и жажды у пациента инфузия должна быть остановлена.
Тесты на протромбин, активированное частичное тромбопластиновое время (АЧТВ), как правило, не имеют большого клинического значения у пациентов с системной тромбоэмболией.
Из-за процессов, описанных выше, важен контроль уровня электролитов в сыворотке крови, в частности калия, а также постоянный ЭКГ-мониторинг. Высокий уровень калия во внеклеточном пространстве может приводить к аритмиям, поэтому необходимо контролировать сердечный ритм постоянно.
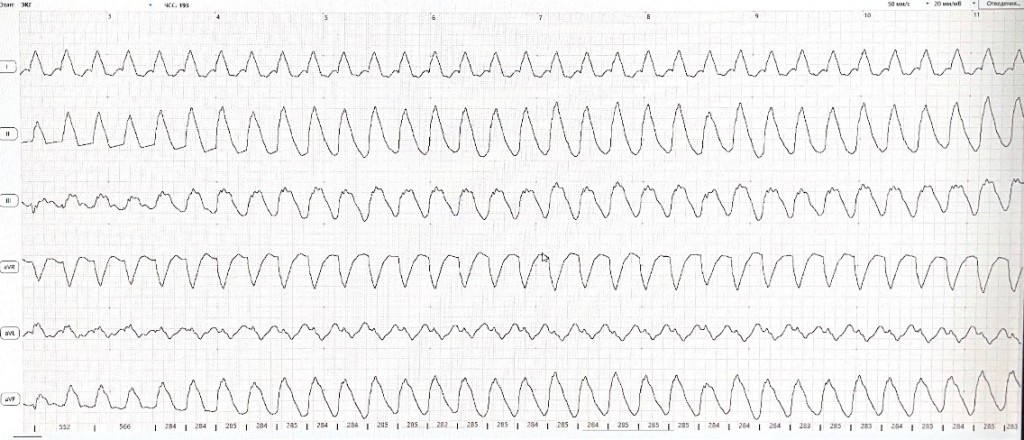
Уровень калия в сыворотке крови, равный 6–6,5 мЭкв/л, вызывает замедление проводимости импульса по предсердиям, что приводит к увеличению длительности и уменьшению амплитуды зубца Р. В этой фазе наблюдаются зубцы Т с симметричными сторонами и увеличенной амплитудой. Последующее повышение уровня калия между 6,8 и 8,5 мЭкв/л приводит к синусовой брадикардии, более сниженной амплитуде зубца Р, а между 8,5 и 10 мЭкв/л – к последующей остановке проводимости импульса в предсердиях и появлению синовентрикулярной проводимости, которая характеризуется отсутствием зубцов Р, ровной изолинией, комплексами QRS нормальной формы и увеличенной длительности (рис. 4). Уровень калия свыше 11,6 мЭкв/л приводит к развитию асистолии предсердий, фибрилляции и асистолии желудочков11 (рис. 5).
Для коррекции гиперкалиемии необходимо немедленное введение 10%-ного раствора кальция глюконата (50–150 мг/кг медленно в течение 10–30 минут в разведении 1:1 с 0,9%-ным раствором NaCl) под контролем ЭКГ. Эффект длится около 30–60 минут. Кальций повышает пороговый потенциал по сравнению с мембранным потенциалом покоя в кардиомиоцитах, который изменяется при гиперкалиемии. Такой подход немедленно стабилизирует работу сердца, однако является временным решением. После этого необходимо переместить калий из межклеточного пространства обратно в клетку. С этой целью применяют раствор глюкозы с инсулином. Инсулин в дозе 0,25–0,5 ЕД/кг можно вводить в виде внутривенного болюса с последующим введением 25%-ного раствора декстрозы внутривенно болюсно в дозе 0,5–2 г/ЕД (грамм глюкозы на 1 единицу инсулина).
Следует контролировать уровень глюкозы в крови и уровень калия, чтобы не допустить гипогликемии в течение нескольких часов. Существует подход, при котором используется только глюкоза, но он малоэффективен2.
Тромбопрофилактика
В период АТЭ рекомендовано использование низкомолекулярных гепаринов: дальтепарин в дозе 100–200 МЕ/кг каждые 12 часов подкожно или эноксипарин натрия в дозе 0,75–1 мг/кг подкожно каждые 6–8 часов.При возобновлении у пациента аппетита стоит перейти на таблетированные формы препаратов: основным препаратом для профилактики образования тромбов пока является клопидогрел в дозе 18,75 мг/кошку каждые 24 часа (75 мг, ¼ табл.). Также в некоторых источниках можно встретить рекомендации по совместному использованию клопидогрела с антикоагулянтом ривароксабаном в дозе 0,5–1 мг/кг каждые 24 часа8,9. Согласно опубликованным результатам одного из исследований12 комбинированная терапия с применением клопидогрела совместно с ривароксабаном продемонстрировала эффективные результаты в тромбопрофилактике и хорошо переносилась кошками. Авторы публикации считают безопасным совместное применение клопидогрела с добавлением ингибитора фактора Ха – ривароксабана – кошкам в случаях высокого риска развития АТЭ либо при повторных эпизодах тромбоэмболии у кошек, принимавших ранее один из препаратов.
Существует мало данных об использовании нефракционированного гепарина у кошек, и нет ни одного опубликованного исследования о его применении у кошек с риском образования тромбов14.
Тромболитическая терапия не рекомендована для лечения АТЭ. В нескольких исследованиях не удалось задокументировать улучшений показателей выживаемости кошек, применяя препараты, которые используются в гуманной медицине с целью тромболизиса, такие как тканевой активатор плазминогена, стрептокиназа или урокиназа4,7,8. Опасные осложнения тромболитической терапии (например, гиперкалиемия, кровотечения, азотемия) были частым явлением.
Хирургическая эмболэктомия возможна, однако выполняется нечасто в связи с высокими анестезиологическими рисками4,7.
Амбулаторная реабилитация после ОРИТ может включать аккуратные массажи, пассивные сгибания и разгибания конечностей, при этом пациент не должен испытывать дискомфорта во время проведения манипуляций.
Заключение
Четких статистических данных о выживаемости кошек с АТЭ не существует, но в литературных источниках описаны благополучные исходы лечения тромбоэмболии. Также следует отметить достаточное количество пациентов Клиники доктора Сотникова, которые были стабилизированы и выписаны домой на амбулаторное лечение (большая их часть имеет хорошее качество жизни).По мнению автора данной статьи, не стоит ставить крест на пациентах с АТЭ. Необходимо приложить максимум усилий в лечении таких пациентов либо перенаправить их в клинику с отделением реанимации и интенсивной терапии, где врачи смогут обеспечить адекватное обезболивание, мониторинг и необходимую терапию, чтобы дать животным шанс выжить.
Список литературы:
- Основные принципы системной анальгезии И. М. Савченко, «Клиническая медицина», 2006.
- Christopher G. Byers, Massimo Giunti. Feline Emergency & Critical Care Medicine, 2021.
- Christopher L. Norkus. Veterinary Technician’s Manual for Small Animal Emergency and Critical Care, 2nd Edition, 2018.
- Daniel F. Hogan. Feline Cardiogenic Arterial Thromboembolism: Prevention and Therapy. Vet Clin North Am Small Anim Pract, 2017.
- Etienne Cote, Kathryn M. Meurs, Kristin A. Macdonald. Feline Cardiology, 2017.
- Karsten E. Schober, Valérie Chetboul. Echocardiographic evaluation of left ventricular diastolic function in cats: Hemodynamic determinants and pattern recognition, 2015.
- Kari E. Moore, Nancy Morris, Nishi Dhupa, Robert J. Murtaugh, John E. Rush. Retrospective Study of Streptokinase Administration in 46 Cats with Arterial Thromboembolism, July 2007.
- Marie-Claude Blais, Domenico Bianco, Robert Goggs, et al. Consensus on the Rational Use of Antithrombotics in Veterinary Critical Care (CURATIVE): Domain 3-Defining antithrombotic protocols, 2019.
- Mark D. Kittleson, Etienne Côté. The Feline Cardiomyopathies: 1. General concepts, 2021.
- Sydney N. Moise. Thromboembolism in the Cat. World Small Animal Veterinary Association World Congress Proceedings, (Cardiology and Internal Medicine), 2005.
- Roberto Santilli, Sidney Moïse, Romain Pariaut, Manuela Perego. Electrocardiography of the dog and cat. Diagnosis of arrhythmias. II Edition Paperback – May 1, 2018.
- Sara T. Lo, Ashley L. Walker, Catherine J. Georges, Ronald H. Li, Joshua A. Stern. Dual therapy with clopidogrel and rivaroxaban in cats with thromboembolic disease, 2021.
- Stephen J. Ettinger, Edward C. Feldman, Etienne Côté. Textbook of Veterinary Internal Medicine: Diseases of the Dog and the Cat. Elsevier, 2017.
- 2022 Update of the Consensus on the Rational Use of Antithrombotics and Thrombolytics in Veterinary Critical Care (CURATIVE). J Vet Emerg Crit Care (San Antonio), May-Jun 2022.


 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург