Одно из важнейших направлений работы ветеринарного врача-офтальмолога – лечение животных с потерей зрения, для чего необходима правильная постановка диагноза и определение локализации проблемы. Шаги, необходимые для постановки диагноза, в случае слепоты включают в себя все стандартные этапы офтальмологического обследования, но с большим акцентом на определенные его части.
Сбор анамнеза
Вид животного, пол, возраст, порода позволяют предположить наиболее характерные патологии. Например, для пожилых кошек частой причиной потери зрения является отслойка сетчатки; для породистых собак (пудель, цвергшнауцер, лабрадор, хаски) – наследственная катаракта и атрофия сетчатки; для брахицефальных пород собак – пигментный кератит.Офтальмологический анамнез: сбор данных о причине визита к офтальмологу.
Часто основной жалобой владельца кошки может быть не потеря ориентации питомца в пространстве, а изменение внешнего вида глаза, расширение зрачков, так как кошки в знакомом помещении очень хорошо адаптируются к ориентации без зрения.
Заподозрить слепоту можно по характерным данным анамнеза: пациент стал передвигаться осторожно, неохотно, стал пуглив, агрессивен, больше спит, задевает предметы, не запрыгивает на возвышенность, перестал находить брошенную игрушку.
Важна также информация о скорости развития слепоты. Внезапная потеря зрения характерна для неврологических нарушений (центральная слепота) и некоторых патологий сетчатки (внезапная приобретенная дегенерация сетчатки – SARD, иммуноопосредованный ретинит – IMR, обширные отслойки сетчатки). Постепенное ухудшение зрения может наблюдаться при нарушении прозрачности сред (пигментный кератит, катаракта), при прогрессирующей атрофии сетчатки, причем в последнем случае вначале исчезает способность к ориентации в сумерках, а затем и в светлое время суток.
Офтальмологический анамнез также должен включать в себя данные о дополнительных проблемах: светобоязнь, наличие выделений из конъюнктивального мешка, изменение внешнего вида глаза со слов владельца. Эти данные могут дополнить общую картину заболевания и помочь в постановке окончательного диагноза.
Системный анамнез: сбор данных о самочувствии пациента (аппетит, жажда, мочеиспускание, дефекация, аллергические реакции) и всех сопутствующих диагностированных патологиях. Поскольку слепота в некоторых случаях – всего лишь симптом серьезного системного заболевания (например, катаракта при сахарном диабете), основной задачей становится необходимость максимально быстро направить пациента к соответствующему специалисту для диагностики и лечения угрожающих жизни состояний.
Этот осмотр позволяет получить первичные данные об офтальмологической патологии и дополнительную информацию о системном состоянии (неврологические, дерматологические проблемы).
Далее переходят к части “hands-on”, в первую очередь к тестам, позволяющим уточнить, действительно ли пациент не видит: реакция на угрожающий жест, на ватный шарик (или лазерную указку), тест с постановкой конечностей и тест лабиринта (при ярком свете и в сумерках). Не стоит забывать про остальные тесты: пальпебральный и роговичный рефлексы, тест Ширмера, важно также провести осмотр морды (уши, зубы, ноздри) и всего тела пациента (шерсть, кожа, лимфоузлы, новообразования).
Для исключения глаукомы проводят тонометрию, так как при остром приступе высокого внутриглазного давления (ВГД) с поражением обоих глаз будет отсутствовать зрение. В случае, если давление превышает верхнюю границу нормы и есть другие характерные признаки: мидриаз, гиперемия бульбарной конъюнктивы, отек роговицы, блефароспазм, слезотечение, – глаукома является диагнозом. Выявив острый приступ глаукомы с потерей зрения, необходимо максимально быстро принять меры по снижению ВГД (так как есть возможность восстановления зрения при своевременной нормализации ВГД) и параллельной диагностике для обнаружения причин глаукомы: определение положения хрусталика, гониоскопия (осмотр угла передней камеры глаза), высокочастотное ультразвуковое исследование угла передней камеры глаза. При хроническом течении глаукомы ВГД может быть и в пределах нормы, однако диагноз «глаукома» помогает установить присутствие таких характерных изменений, как буфтальм, полосы Гааба, экскавация диска зрительного нерва. Если хроническое течение глаукомы сопровождается потерей зрения, слепота обычно необратима вследствие изменений в аксонах ганглионарных клеток сетчатки.
В ситуации, когда ВГД нормальное (10(12)–20(25) мм рт. ст.), отсутствуют признаки хронического течения глаукомы и результаты тестов на зрительную функцию отрицательные, следующим шагом должен быть осмотр с использованием качественного освещения и увеличения для определения локализации патологии.
Слепота может быть связана со следующими причинами:
- нарушением прозрачности сред;
- нарушением функции сетчатки;
- нарушениями в зрительном нерве, проводящих путях, в центральной нервной системе (центральная слепота).
Нарушение прозрачности сред. К слепоте приводит билатеральное поражение глазных сред, если степень поражения очень значительная.
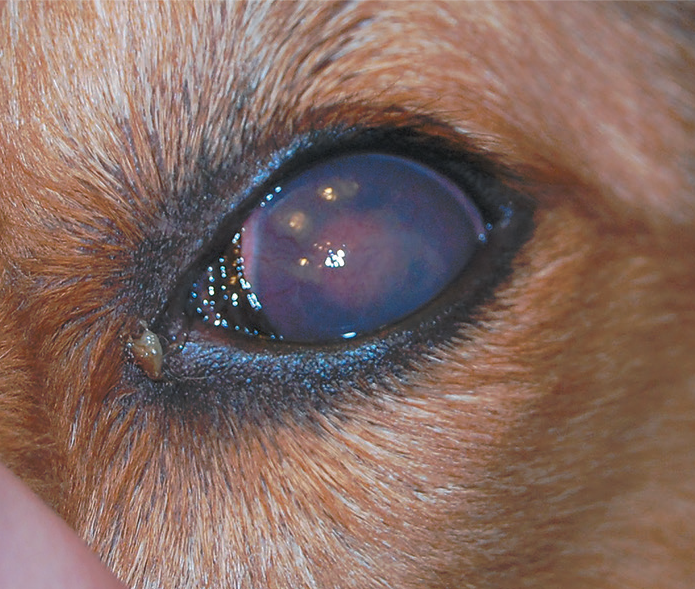
Нарушение прозрачности роговицы: тотальный пигментный кератит (рис. 1), состояние после пластики роговицы обширным конъюнктивальным лоскутом (рис. 2), интенсивный отек роговицы (рис. 3), фиброз роговицы, пролиферативное поражение роговицы (обширное изъязвление с грануляцией, паннус (рис. 4)).
Нарушение прозрачности жидкости передней камеры: наличие в жидкости передней камеры крови (рис. 5), фибрина, гноя, новообразования, липидоз внутриглазной жидкости.
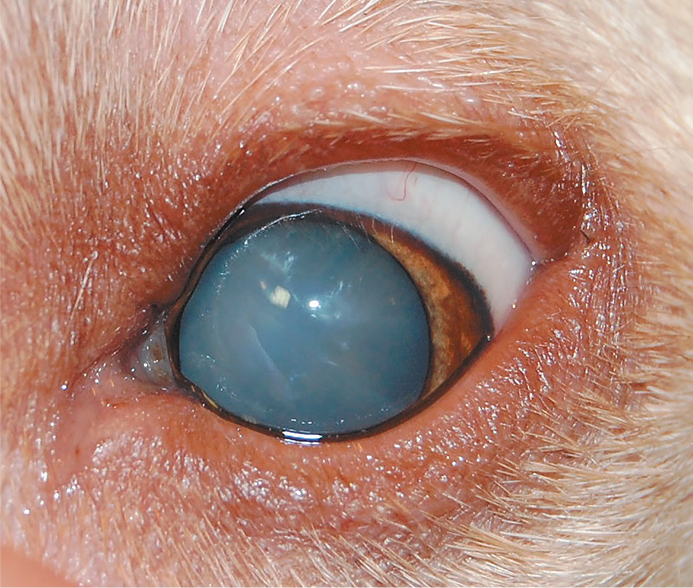
Нарушение прозрачности хрусталика: катаракта (рис. 6).
Нарушение прозрачности стекловидного тела: наличие в нем фибрина (при увеитах у кошек), крови, гноя, новообразования, дегенерации стекловидного тела.
Если было установлено, что какая-либо из глазных сред непрозрачна, необходимо убедиться, что именно в этом заключается причина потери зрения. В таких случаях для оценки функции внутренних структур глазного яблока используют dazzle («дазл») рефлекс (рефлекс на ослепляющий свет). У животных с непрозрачной роговицей или хрусталиком, нарушениями прозрачности внутриглазной жидкости и стекловидного тела, но при наличии функциональной сетчатки, зрительного нерва, проводящих путей и среднего мозга, лицевого нерва «дазл» рефлекс будет положительным (животное на яркий свет резко зажмурит глаз). А для визуализации внутренних структур используют УЗИ-диагностику.
УЗИ глазного яблока – ценный метод диагностики состояния внутриглазных структур при недостаточной прозрачности сред глазного яблока или при других причинах невозможности их визуализации (сильный миоз).
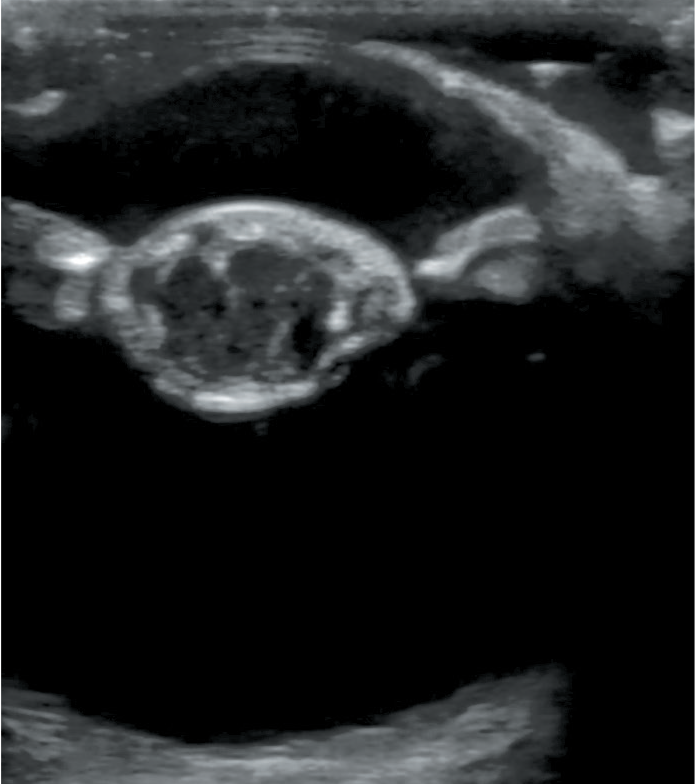
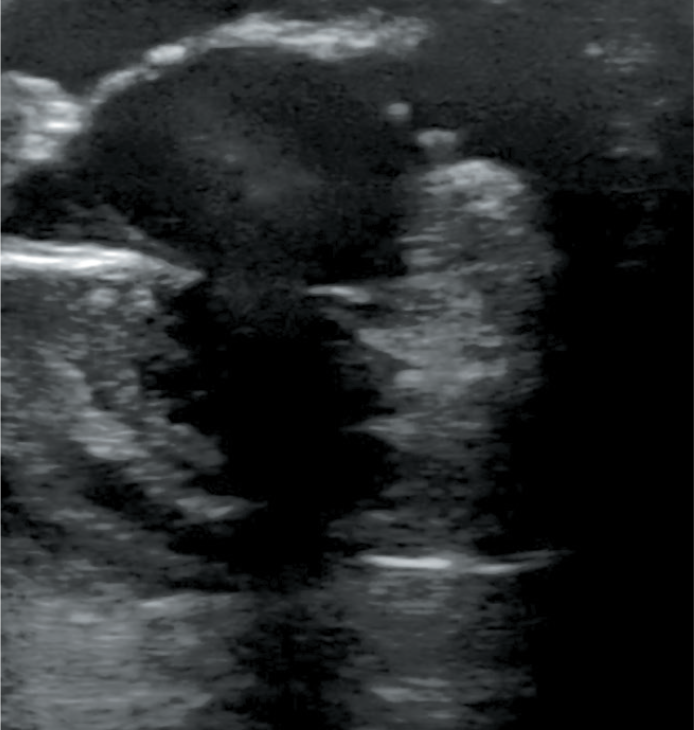
На УЗИ диагностируют: положение хрусталика, катаракту (гиперэхогенность вещества хрусталика (рис. 7)), наличие крови (рис. 8), гноя, фибрина, объемных образований в передней камере глаза и стекловидном теле (гиперэхогенное содержимое), отслойку сетчатки (вид «крыльев чайки»), а также проводят измерение глазных яблок.
При хорошей прозрачности роговицы и жидкости передней камеры глаза (но в случае обнаружения катаракты) оценивают зрачковый рефлекс на белый свет и хроматические зрачковые реакции.
Зрачковый рефлекс – рефлекторное изменение диаметра зрачка в зависимости от интенсивности падающего на глаз света. При ярком свете зрачок сужается, при слабом свете – расширяется. Оценивают прямую зрачковую реакцию (сужение зрачка освещаемого глаза) и содружественную (сужение зрачка глаза, противоположного освещаемому).
Первый компонент зрачкового рефлекса – фоторецепторы: палочки и колбочки; далее импульс поступает на другие клетки сетчатки: биполярные, амакриновые, ганглионарные; затем по аксонам ганглионарных клеток, формирующим зрительный нерв, импульс доходит до хиазмы. После хиазмы, где происходит частичный перекрест волокон правого и левого зрительных нервов, импульс продолжает передаваться по зрительному тракту, большая часть его волокон (80%) идет к латеральному коленчатому ядру и далее передает сигнал для формирования зрительного образа. Другие 20% волокон зрительного тракта отделяются до латерального коленчатого ядра и идут в претектальное ядро среднего мозга, где происходит синапс. Именно из-за такого разделения волокон зрительного тракта присутствие зрачкового рефлекса не означает присутствие зрения: если поражение зрительного тракта произошло после отделения 20% волокон от тракта, зрачковый рефлекс будет присутствовать, а зрения не будет.
Аксоны претектальных клеток идут в парасимпатическое окуломоторное ядро (ядро Эдингера-Вестфаля), часть волокон перекрещивается и идет в противоположное ядро Эдингера- Вестфаля. Эфферентные (двигательные) парасимпатические аксоны покидают окуломоторное ядро (Эдингера-Вестфаля) в составе двигательного аксона окуломоторного (глазодвигательного) нерва (CN III) и входят в орбиту через орбитальную щель. В орбите вентральнее зрительного нерва есть цилиарный ганглий, где происходит синапс, постганглионарные волокна в составе коротких цилиарных нервов входят в глазное яблоко около зрительного нерва и иннервируют сфинктер радужки.
Оценка зрачкового рефлекса происходит обычно с использованием белого света от ручки-фонарика или трансиллюминатора, или щелевой лампы. В норме зрачок быстро сужается в ответ на световой раздражитель (прямой рефлекс), одновременно сужается и зрачок другого глаза (содружественный рефлекс).
Билатеральный мидриаз и отсутствующий прямой и содружественный зрачковый рефлекс у слепого пациента – это следствие билатерального поражения сетчатки (например, билатеральная глаукома) или зрительных нервов (неврит), или хиазмы (новообразования и воспаление в тканях мозга в этой области).
Для того чтобы точнее понять, где произошло нарушение в передаче нервного импульса, проводят оценку зрачковых реакций на свет определенной длины волны с использованием прибора Iris-Vet (Biomed Vision Technologies).
Нарушение сужения зрачка на красный свет (длина волны 630 нм, яркость 200 kcd/м2) позволяет судить о патологии фоторецепторов сетчатки. В этом случае рекомендуется проведение диагностических исследований непосредственно сетчатки (электроретинография). При нарушении сужения зрачка на синий свет (длина волны 480 нм, яркость 200 kcd/м2) можно предполагать нарушение в передаче импульса по зрительному нерву и участкам головного мозга, что является показанием для проведения дополнительных исследований нервной системы, например магнитно-резонансной томографии.
Метод оценки хроматических зрачковых реакций может с успехом использоваться у животных с катарактой при невозможности офтальмоскопии, чтобы исключить причины слепоты, затрагивающие сетчатку (например, катаракта может сопровождаться прогрессирующей атрофией сетчатки (PRA)).
Офтальмоскопия – осмотр глазного дна, показанный всем пациентам с подозрением на потерю зрения, возможен при условии прозрачности сред.
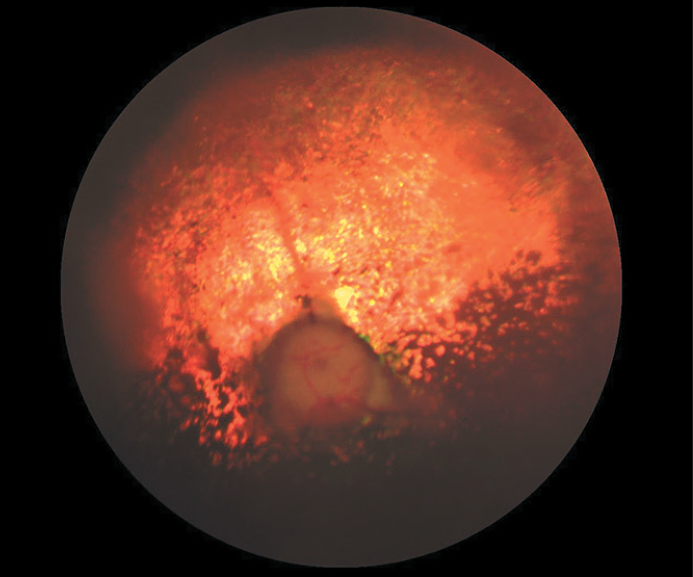
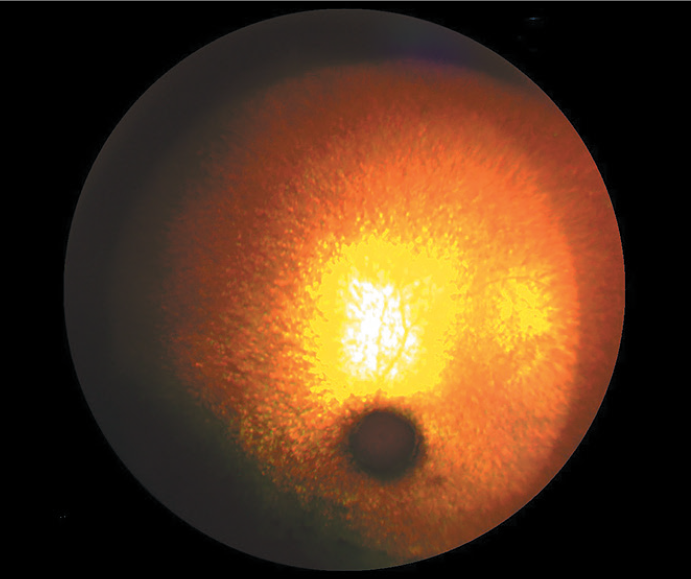
Причины слепоты, диагностируемые при помощи офтальмоскопии: отслойка сетчатки (часто встречается у пожилых кошек при артериальной гипертензии (рис. 9)); кровоизлияние в стекловидное тело (также часто встречается при артериальной гипертензии); хориоретинит с поражением большой площади сетчатки и центральной ее части (рис. 10); скопление фибрина в стекловидном теле (часто при увеите у кошек); атрофия сетчатки (характерна для определенных пород собак, иногда кошек (рис. 11, 12)); колобома диска зрительного нерва, неврит диска зрительного нерва, опухоль диска зрительного нерва.
Случается, что при офтальмоскопии глазное дно выглядит нормальным и не удается обнаружить каких-либо аномалий у слепого пациента. В такой ситуации после предварительной экспресс-оценки реакции зрачка на красный и синий свет прибором Iris-Vet проводят электроретинографию и/или магнитно-резонансную томографию.
ЭРГ (электроретинография) – диагностический метод исследования функции клеток сетчатки. Суть метода: зарегистрировать и записать в виде графика электрическую активность клеток сетчатки, возникающую в ответ на стимуляцию сетчатки световой вспышкой.
Показания к ЭРГ: катаракта с невозможностью офтальмоскопии; слепота при нормальной офтальмоскопической картине глазного дна, сопровождающейся отсутствием реакции зрачка на красный свет при хорошей реакции на синий свет; те же состояния при невозможности оценки зрачкового рефлекса (атрофия радужки); подозрение на прогрессирующую атрофию сетчатки; необходимость дифференцировать центральные причины слепоты от поражения сетчатки.
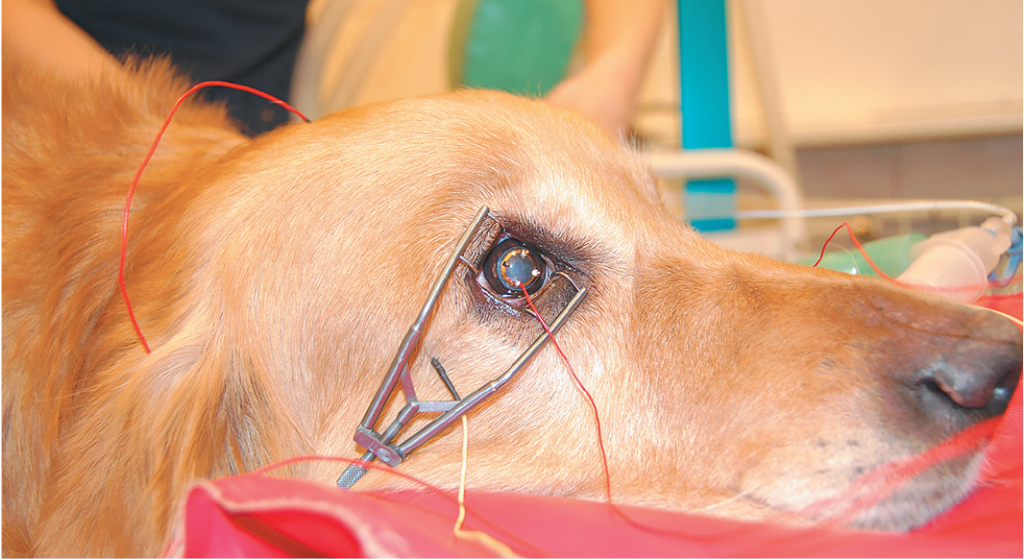
Техника проведения: перед проведением ЭРГ используют местный мидриатик для расширения зрачков, пациент должен быть седирован, затем его распологают в грудном положении и закрепляют на голове электроды. Игольчатые референтные электроды располагают под кожей, отступив на 2 см от латерального канта каждого глаза по линии между глазом и ухом. Заземляющий электрод располагают под кожей в области затылочного гребня. Контактные роговичные электроды смазывают гелем и располагают на поверхности роговицы каждого глаза. Во время исследования глаза должны быть открыты, для этого используют векорасширители (рис. 13).
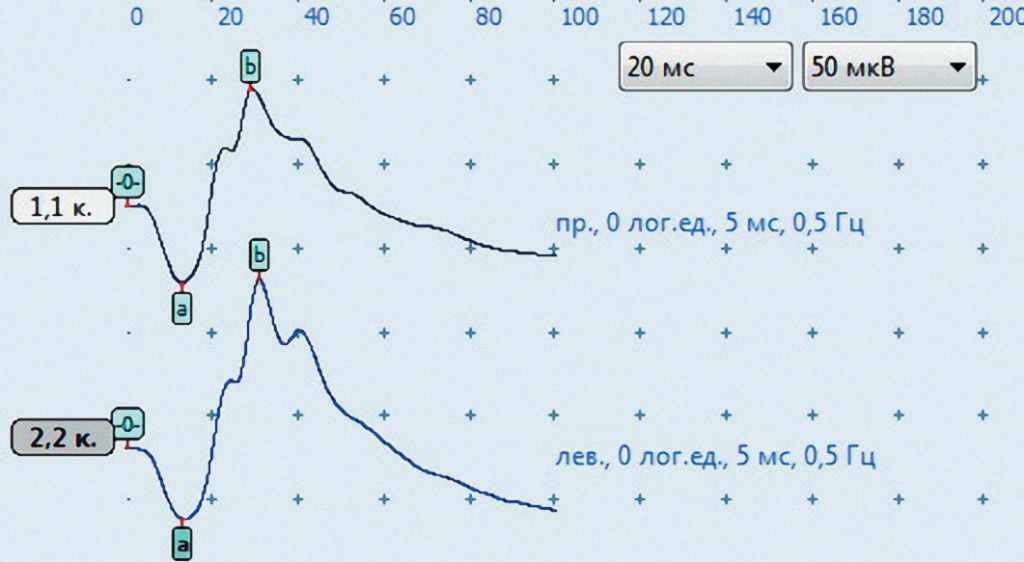
В помещении для ЭРГ необходима темнота. В этих условиях в течение 20 минут проводят освещение каждого глаза источником света с заданной интенсивностью для стимуляции палочек. Далее используют однократную более интенсивную вспышку для оценки суммарного ответа палочек и колбочек, после чего проводят световую адаптацию: свет в комнате включают на 10 минут и повторяют стимуляцию глаз однократной яркой вспышкой и частыми вспышками для оценки функции колбочек. Полученные ответы клеток сетчатки отображаются в виде кривых характерной формы. Кривые суммарного ответа и колбочкового ответа имеют нисходящую часть (а-волна) и восходящую (b-волна), которые отражают функциональную способность фоторецепторов и биполярных клеток соответственно (рис. 14).
Амплитуды волн и время наступления пиков волн рассчитывают для оценки функции клеток сетчатки. При внезапной приобретенной дегенерации сетчатки (SARD) и поздней стадии прогрессирующей атрофии сетчатки (PRA) амплитуды ЭРГ крайне низкие – «плоская ЭРГ». В случае центральной слепоты амплитуды и форма кривых нормальные. При иммуноопосредованном ретините (IMR), при начальных стадиях PRA удается получить ответ, но амплитуды могут быть снижены.
МРТ (магнитно-резонансная томография) – дополнительный метод диагностики при подозрении на центральную природу потери зрения у пациента.
Показаниями для проведения МРТ у слепого пациента могут быть мидриаз с ареактивным зрачком на красный и синий свет, наличие в анамнезе неврологических симптомов, случаи слепоты, когда на ЭРГ не было найдено отклонений от нормы. МРТ используется для визуализации тканей головного мозга и проводящих путей, позволяет выявить воспалительные процессы (энцефалит, менингоэнцефалит), новообразования (часто опухоли гипофиза приводят к поражению хиазмы), нарушения циркуляции ликвора (гидроцефалия).
Дополнительные исследования: измерение артериального давления (обязательно при отслойке сетчатки), генетические тесты (для подтверждения прогрессирующей атрофии сетчатки и для ранней диагностики), анализы крови (измерение уровня глюкозы крови, фруктозамина у животных с катарактой для исключения сахарного диабета) и другие исследования могут быть применены для каждого конкретного случая.
Важно помнить: слепой пациент нуждается в диагнозе не только потому, что быстрое определение причины слепоты и своевременное адекватное лечение могут вернуть и сохранить зрение, но и потому, что слепота может быть симптомом серьезного системного заболевания, угрожающего жизни пациента.
Список литературы:
- Crispin, Sheila M. Notes on veterinary ophthalmology. Blackwell Publishing. Ames. 2005; 371 p.
- Gelatt K. N. Veterinary Ophthalmology. 5th ed. Wiley-Blackwell. Ames. 2013; 2170 p.
- Maggs D. J., Miller P. E., Ofri R. Slatter’s fundamentals of veterinary ophthalmology. 5th ed. Elsevier. St. Louis. 2013; 506 p.
- Petersen-Jones S., Crispin S. (eds): BSAVA Manual of Small Animal Ophthalmology. 2nd ed. Gloucester, BSAVA. 2002; 316 p.
- Bjorn Ekesten, Andras M. Komaromy, Ron Ofri, Simon M. Petersen-Jones, Kristina Narfstrom. Guidelines for clinical electroretinography in the dog: 2012 update. Doc Ophthalmol (2013) 127: 79–87.
- Grozdanic S. D., Helga Kecova, Tatjana Lazic. Rapid diagnosis of retina and optic nerve abnormalities in canine patients with and without cataracts using chromatic pupil light reflex testing. Veterinary Ophthalmology 2012: 1–12.
- Grozdanic S. D., Matic M., Sakaguchi D. S. et al. Evaluation of retinal status using chromatic pupil light reflex activity in healthy and diseased canine eyes. Investigative Ophthalmology & Visual Science. 2007; 48: 5178–5183







 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург