Кома – угрожающее жизни состояние между жизнью и смертью, характеризующееся потерей сознания, резким ослаблением или отсутствием реакции на внешние раздражения, угасанием рефлексов до полного их исчезновения, нарушением глубины и частоты дыхания, изменением сосудистого тонуса, учащением или замедлением пульса, нарушением температурной регуляции.
Общая информация
За сознание отвечает кора головного мозга и ретикулярная формация ствола мозга. Метаболические нарушения, лекарственные вещества или токсины обычно обуславливают признаки диффузной церебральной дисфункции с нормальной функцией ствола. Структурные заболевания чаще поражают ствол мозга, большой мозг локально (непреодолимое движение вперед, манежные движения, односторонняя корковая слепота) или таламус. Судороги происходят при нарушениях в коре головного мозга по экстра- и интракраниальным причинам.Регулярный неврологический осмотр пациента с изменением ментального статуса нужен для выявления ухудшений и своевременной корректировки тактики лечения.
Ветеринарная классификация ментальных состояний
Норма: животное бдительно, адекватно воспринимает окружающее, реагирует на внешние раздражители и команды согласно ожиданиям.Вялость: животное апатично и менее активно, реагирует на слабые раздражители (свет, звук) и способно к нормальным реакциям.
Дезориентация, спутанность: животное неадекватно реагирует на окружающую среду.
Оглушение: активность животного снижена, либо ослаблена реакция на окружающее и внешние раздражители.
Ступор: животное выглядит спящим, но реагирует только на сильные (болевые) раздражители.
Коматозное состояние: животное не реагирует ни на какие раздражители, сохранены только рефлексы, т.е. может быть отдергивание конечности, но нет осознанной реакции – поворота головы, визга.
Вегетативное состояние: сохранены функции переднего ствола мозга, нет реакции переднего мозга.
Смерть головного мозга: коматозное состояние, апноэ, электрическая активность мозга отсутствует (по ЭЭГ).
Неврологическое обследование, локализация повреждений и прогноз на восстановление
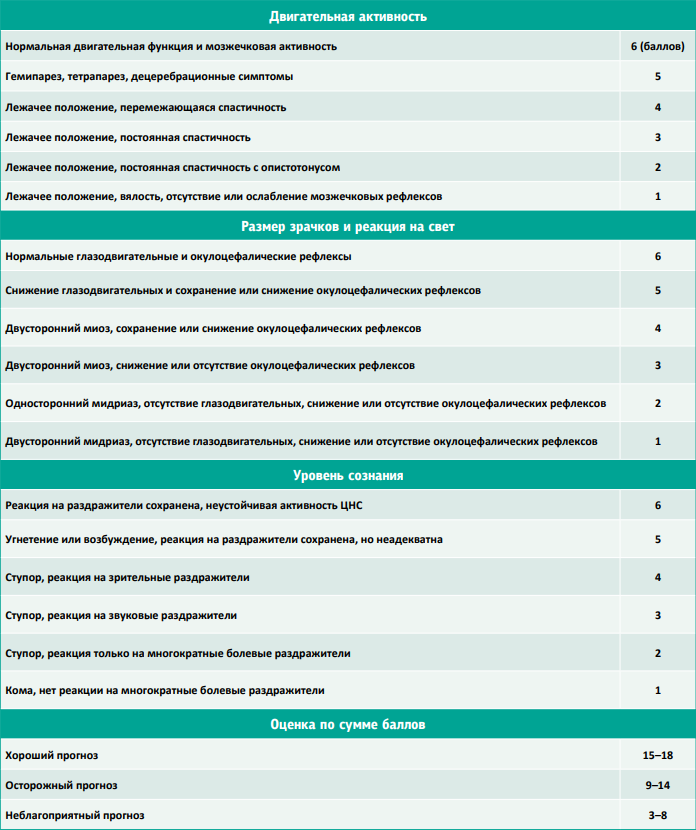
Основное неврологическое обследование пациента с нарушенным сознанием включает уровень сознания, двигательную активность, характер дыхания, размер зрачка и его реакцию на свет, окулоцефалический рефлекс. Шкала комы основана на информации, полученной из этой оценки, и понимание патофизиологического отражения этих показателей поможет найти локализацию повреждения и объяснить прогрессирование заболевания (табл.1,2)Уровень сознания
Описываются изменения сознания от нормы до комы, а также детали, специфические для данного пациента (например, открывает глаза на произнесение клички).
Двигательная активность
Пациент может иметь генерализованную атаксию, гемипарез, тетрапарез, тетраплегию. Очевидные нарушения походки с парезами или параличами наиболее специфичны для поражений каудально от среднего мозга, причем дефицит ипсилатерален (с той же стороны) повреждению.
Пациенты со слабо выраженным или умеренным повреждением ростральнее среднего мозга обычно имеют минимально выраженные нарушения походки или парезы, хотя контралатеральная проприорецепция отсутствует.
Децеребрационная и децеребеллярная позы обычно связаны с повреждениями в специфических отделах мозга.
Децеребрационная ригидность отмечается при повреждениях среднего мозга и ростральной части моста. При этом наблюдают опистотонус с ригидностью разгибателей всех четырех конечностей, сознание – ступор или кома. Децеребеллярная ригидность может произойти при острых повреждениях мозжечка. Наблюдают опистотонус с ригидностью разгибателей на грудных конечностях, а на тазовых может быть сгибание и разгибание, в зависимости от места повреждения мозжечка. Пациент реагирует на раздражители и может совершать произвольные движения.
Характер дыхания
Некоторые виды дыхания связаны с повреждением определенных областей мозга. Пациенты с изменениями дыхания по причине нарушений в стволе мозга имеют прогноз от осторожного до неблагоприятного. У пациента с нарушением вентиляции необходимо исключить другие заболевания. Гипервентиляция может наблюдаться при диабетическом кетоацидозе, уремии, печеночной недостаточности, сепсисе, пневмонии. Гиповентиляция может наблюдаться при назначении седативных препаратов (особенно опиатов), при генерализованном нейромускульном заболевании, заболевании легких.
Размер зрачков и реакция на свет
Размер зрачка – результат баланса между симпатической и парасимпатической иннервацией глаза. Парасимпатическая иннервация особенно важна при оценке неврологического повреждения, потому что она управляется через средний мозг и III пару черепно-мозговых нервов (недостаток парасимпатической иннервации приводит к мидриазу). Большинство расстройств, связанных с размером зрачка и его реакцией на свет, происходят в результате структурных поражений мозга, но метаболические энцефалопатии и некоторые препараты (бензодиазепины, опиаты) могут вызывать билатеральный миоз, тогда как парасимпатические агенты (атропин) могут стать причиной мидриаза.
Окулоцефалический рефлекс
Физиологический нистагм, или глаза куклы, представляет собой синхронное движение глаз в ответ на сигнал с вестибулярного аппарата (при поворачивании головы из стороны в сторону). Отсутствие окулоцефалического рефлекса – следствие повреждения среднего мозга и медиального продольного пучка моста, которые координируют функции III, IV и VI пар черепно-мозговых нервов, иннервирующих внешние глазные мышцы, – и обычно признак плохого прогноза для пациента. Повреждения отдельных ядер III, IV или VI пар черепно-мозговых нервов также будут приводить к нарушениям окулоцефалического рефлекса, но устойчивый, не зависящий от положения страбизм будет только с пораженной стороны.
Особенные меры предосторожности должны быть приняты при манипуляциях в области головы у пациента с травмой, пока не будут исключены переломы и вывихи шеи.
Диагностика:
- физикальный осмотр;
- неврологическое обследование, оценка слуха и зрения;
- лекарственный анамнез, наличие предыдущих и текущих болезней, наличие возможных травм;
- ОАК, БХ, электролиты, газы крови и другие анализы по показаниям;
- МРТ; КТ при подозрении на повреждения костей (ЧМТ, новообразования);
- анализ ЦСЖ;
- ЭЭГ.
- пересмотреть основной диагноз;
- исключить передозировку лекарств;
- перебрать основные показатели крови, кислотно-щелочное равновесие, электролиты (Na, Ca, Mg);
- исключить гипогликемию, гипо- и гипертермию, печеночную энцефалопатию, уремию, сепсис;
- исключить гипоперфузию, шок, сердечно-сосудистую и дыхательную недостаточность, анемию;
- исключить повышение ВЧД, вклинение мозговой ткани;
- исключить инфаркт и кровоизлияние в головной мозг.
Тактика лечения:
- Воздействие на причину коматозного состояния.
- Хирургическое лечение при вдавленном переломе черепа, субдуральной, эпидуральной гематоме (при резком ухудшении неврологического статуса и отсутствии ответа на медикаментозное снижение ВЧД).
- Маннитол. Основной критерий назначения – ухудшение неврологического статуса или поступление пациента с подозрением на внутричерепную гипертензию. Под строгим контролем гидратационного статуса организма и электролитов (0.5–2 г/кг, болюсно за 10–20 минут, каждые 3–6 часов, максимально 4 раза в сутки, не более 2 суток).
- Оксигенотерапия. Пульсоксиметрия, SpO2 выше 95 %.
- Подъем головы под углом 30–40 градусов, недопущение окклюзии яремных вен, кашля, чихания, рвоты (не провоцировать повышение ВЧД).
- Нормоволемия, т.е. нормальная гидратация организма. По возможности ЦВД 2–8 см вод. ст.
- Нормотензия. Рекомендовано среднее АД 70–110 мм рт. ст.
- Нормотермия.
- Питательная поддержка. Предпочтительнее энтеральное кормление. Назофарингеальный зонд, эзофагостома, гастростома. При наличии противопоказаний – парентеральное питание.
- При ухудшении состояния и в первые 1–2 дня – осмотры каждые 30 минут. При стабильном коматозном состоянии – каждые 4 часа.
- Недопущение гипо- и гипернатриемии, резких перепадов уровня Na. Тщательный мониторинг электролитов.
- Контроль вентиляции легких. Недопущение гипо- и гипервентиляции. При необходимости – аккуратная интубация и ИВЛ без положительного давления в конце (PEEP).
- Контроль судорог. Рекомендованы диазепам, фенобарбитал, леветирацетам. Пропофол провоцирует гипотензию – только как вынужденная мера. При патологическом возбуждении – седация.
- Недопущение развития анемии (анемия препятствует восстановлению). Контроль гематокрита. Гемотрансфузия по необходимости.
- Недопущение аспирационной пневмонии. Зондирование и декомпрессия желудка по необходимости.
- Мониторинг, как у любого критического пациента. Ментальный статус по шкале комы Глазго, ЧСС, ЧДД, пульс, фракция сократимости сердца, диурез, показатели работы почек, лейкоциты, альбумин по необходимости.
- Толстая подстилка. Профилактика пролежней.
- Переворачивание пациента каждые 4 часа. Профилактика застоя в легких. По возможности нахождение на брюшной стенке.
- Массаж, сгибание конечностей для профилактики контрактур.
- Профилактика внутрибольничных инфекций. Рациональная антибиотикотерапия, соблюдение стерильности мочевых, внутривенных катетеров и других трубок. Осмотр ран и мест введения катетеров, санация ран и смена бандажа. Гигиена и мытье пациентов.
- Увлажнение роговицы каждые 1–2 часа или закрытие глазного яблока сшиванием век.
- Опорожнение мочевого пузыря каждые 6–8 часов, по необходимости, предпочтительнее массажем. Катетеризация по показаниям. Контроль дефекации.
- Контроль психологического здоровья пациентов, бережное отношение персонала, визиты владельцев, организация биоритмов (время отдыха, кормления, выключение света в ночное время).
Выводы
Выход из комы возможен практически для всех пациентов, потенциально излечимых от основного заболевания, следовательно, врач должен к этому стремиться. Лечить коматозное состояние невозможно, ни один из существующих нейропротекторов не доказал свою эффективность. Воздействовать нужно на причину комы и устранять патологию, вызвавшую состояние комы. При успешном лечении заболевания, спровоцировавшего кому, пациент выходит из комы сам. Задача врача – не мешать этому процессу и поддерживать все системы организма, пока пациент не сможет делать это самостоятельно.Литература:
- Small Animal Critical Care Medicine. Second Edition Deborah C. Silverstein, DVM, DACVECC, Kate Hopper, BVSc, PhD, DACVECC, 2015.
- Small Animal Neurological Emergencies. Simon R. Platt BVM&S, DipACVIM (neurology), DipECVN, MRCVS. Laurent S. Garosi, DVM, DipECVN, MRCVS, 2012.
- Руководство по ветеринарной неврологии, 5-е издание, Майкл Д. Лоренц, DVM, Джоан Коатс, Марк Кент. Перевод: Санкт-Петербургское ветеринарное общество НП, 2015.
- Нейрореаниматология. Выход из комы (терапия посткоматозных состояний). Зайцев О. С., Царенко С. В.. М.: Литасс, 2012.
- Макинтайр Д. К., Дробац К. Дж., Хаскингз С. С., Саксон У. Д. Скорая помощь и интенсивная терапия мелких домашних животных / Пер. с англ. Лисициной Т. В. – М.: «Аквариум-Принт», 2008. – 560 с.



 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург