В 1848 году, менее чем через 2 года после того, как Мортон продемонстрировал действие эфира, и через 2 месяца после применения Симпсоном анестезии хлороформом в литературе впервые была описана смерть от анестезии. Основной обязанностью анестезиолога является обеспечение безопасности пациента в состоянии анестезии. «Бдительность» - девиз Американского общества анестезиологов. В связи с этим для эффективности обеспечения безопасности был принят Гарвардский стандарт мониторинга.
Гарвардский стандарт мониторинга (Eichhorn et al.1986):
1. Определение АД и ЧСС каждые 5 мин.
2. Постоянный контроль ЭКГ.
3. Постоянный контроль газов крови.
Также существует минимальный набор мониторинга, обязательный для операционной:
- пульсоксиметр;
- капнометр;
- прибор для неинвазионного измерения АД;
- электрокардиограф.
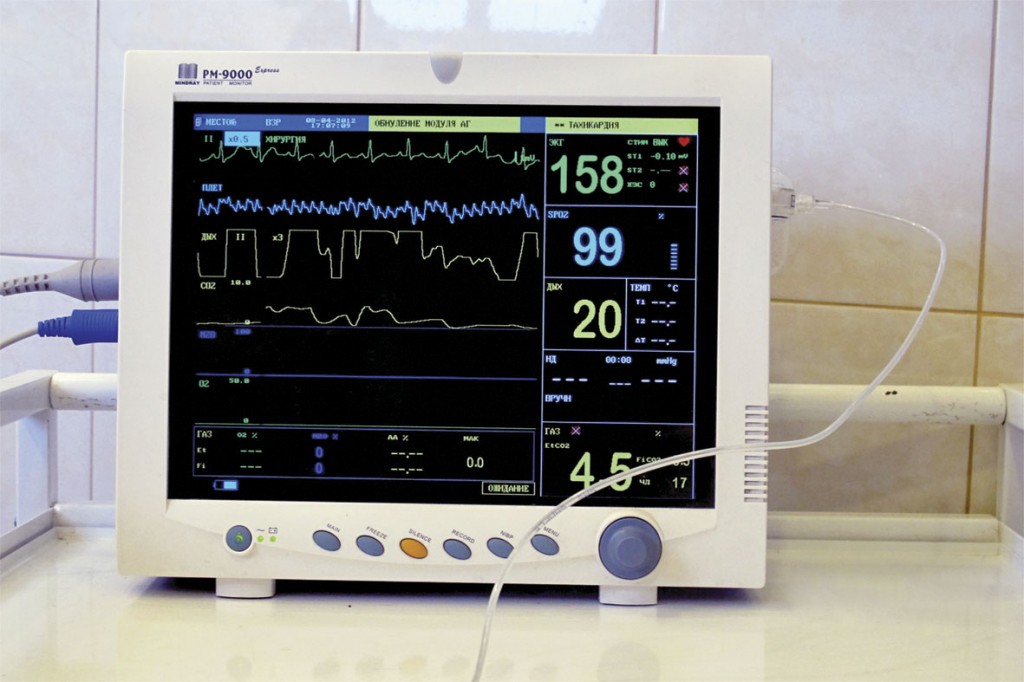
В качестве монитора с минимальным набором показателей можно использовать Миндрей РМ-9000Е (рис.1). Все приборы, мониторирующие жизненно важные параметры, должны подавать сигнал тревоги, когда тот или иной параметр пересекает опасный уровень, т.к. фактор усталости и напряжения влияет на внимание анестезиолога. Мониторинг - процесс систематического или непрерывного сбора информации о параметрах сложного объекта или деятельности для определения тенденций изменения параметров.
Не следует забывать: несмотря на то, что мониторинг является важнейшим компонентом безопасности, первостепенным мониторным «инструментом» являются глаза, руки и уши анестезиолога.
Основные компоненты мониторинга
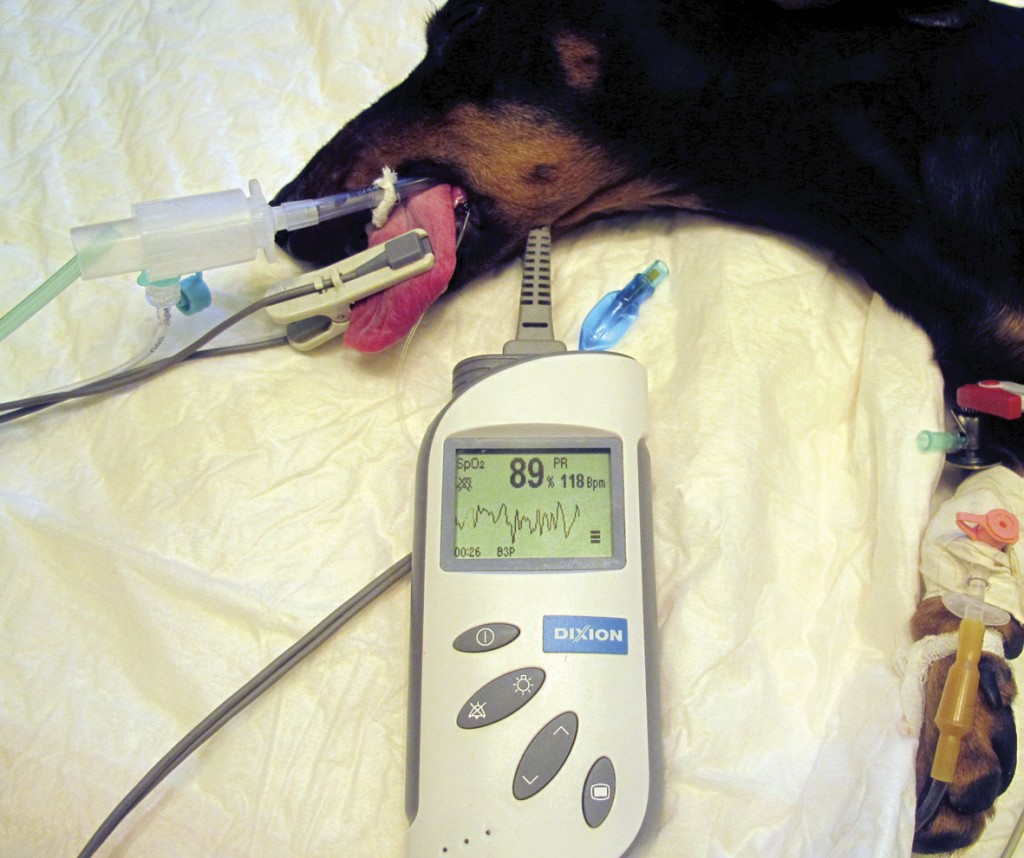
Пульсоксиметрия – это простой неинвазивный метод измерения процентного содержания гемоглобина, насыщенного кислородом (сатурации). От электронного блокаотходит датчик, который закрепляется либо на бесшерстном участке, либо на слизистой пациента. К примеру, это может быть слизистая языка. Дисплей электронного блока показывает процент гемоглобина, насыщенного кислородом, при этом каждый пульсовой удар сопровождается звуковым сигналом. Принцип работы пульсоксиметра. Источник света, расположенный в датчике пульсоксиметра, генерирует волны различной длины (650 и 805 нм). Свет частично поглощается гемоглобином; при этом степень абсорбции различается в зависимости от того, насыщен гемоглобин кислородом или подвергся восстановлению. Определив абсорбцию волн с различной длиной, процессор может рассчитать процентное содержание оксигемоглобина. Процессор зависит от пульсирующего кровотока и дает изображение кривой, которая демонстрирует его интенсивность. В тех случаях, когда кровоток замедлен (гиповолемия, вазоконстрикция), пульсоксиметр может оказаться неспособным выполнять свою функцию. Компьютерный блок пульсоксиметра отделяет пульсирующий кровоток от статических сигналов, исходящих из тканей и венозного русла, и выводит на дисплей лишь кривую артериального кровотока. Параллельно со снижением сатурации происходит уменьшение интенсивности звукового сигнала пульсовой волны. Размер пульсовой волны (относительно кровотока) отображается на дисплее в графической форме. Некоторые модели пульсоксиметров могут автоматически увеличивать размер пульсовой волны на дисплее при снижении кровотока. Звуковая тревога, как правило, включается при переходе частоты сердечных сокращений через предварительно установленные верхний или нижний пределы безопасности, а также при снижении сатурации кислорода менее 90%. Ниже границы этого уровня насыщения гемоглобина кислородом отмечается резкое снижение РаО2, что свидетельствует о серьезной гипоксии.
Значения пульсоксиметра могут быть неточными в следующих случаях:
- При снижении периферического пульсирующего кровотока, обусловленного периферической вазоконстрикцией (гиповолемия, гипотензия, холод, сердечная недостаточность, некоторые виды аритмий) или поражением периферических сосудов;
- При венозном застое, особенно в случаях трикуспидальной недостаточности, что может занижать показания пульсоксиметра;
- При появлении озноба (чаще всего это наблюдается при выходе из наркоза), движении пациента, смещении датчика;
- При ибыточной или недостаточной внешней освещенности.
Пульсоксиметрия не может дифференцировать различные формы гемоглобина. Карбоксигемоглобин (гемоглобин, связанный с моноксидом углерода) идентифицируется пульсоксиметром как 90% содержания оксигемоглобина и 10% - восстановленного гемоглобина; таким образом, в данном случае пульсоксиметр переоценивает значения сатурации. Наличие в крови метгемоглобина также нарушает нормальную работу прибора;
при этом, несмотря на более высокую истинную сатурацию, показания пульсоксиметра будут ниже нормы (отмечается тенденция к снижению сатурации до 85%). В большинстве случаев необходимо поддерживать сатурацию более 95% (особенно это актуально у неврологических пациентов), однако у пациентов с хроническими заболеваниями органов дыхания и врожденными пороками сердца этот показатель может снижаться, что характеризует выраженность заболевания. Пульсоксиметры используются не только во время анестезиологического сопровождения при оперативных вмешательствах, но и при переходе с ИВЛ на спонтанное дыхание, помогая оценить адекватность оксигенотерапии. Также пульсоксиметры применяются при реанимации, при проведении диагностических исследований, таких как эндоскопическая диагностика, которая, в отличие от человеческой медицины, проводится под седацией. Пульсоксиметр являетсянезаменимым помощником анестезиолога, позволяющим повысить безопасность пациента и снизить риск гипоксии.
Пульсоксиметрия не дает информации об уровне СО2, поэтому имеет ограниченное значение при оценке состояния пациентов с дыхательной недостаточностью, связанной с задержкой СО2. В редких случаях показания пульсоксиметра могут отклоняться от реальных значений сатурации, поэтому, как и при любых методах мониторинга, их анализ должен сочетаться с клинической оценкой пациента. В то же время никогда не следует игнорировать показатели сатурации, свидетельствующие о наступлении гипоксии. Противопоказаний к пульсоксиметрии нет. Пульсоксиметр не нуждается в калибровке.
Одним из самых значимых параметров мониторинга при проведении любой, независимо от времени и сложности, операции является определение концентрации СО2 в конце выдоха. Этот параметр необходим для подтверждения адекватности вентиляции. Знание концентрации СО2 в конце выдоха позволяет проводить операции с помощью ИВЛ в режиме умеренной гипервентиляции (в этом режиме проходит ряд неврологических операций). Многие потенциально опасные ситуации при наличии капнометра обнаруживаются на самых ранних этапах развития, предоставляя врачу-анестезиологу достаточное время для анализа и исправления развивающегося критического состояния пациента. При реанимационных мероприятиях значение СО2 и капнограмма помогут оценить всю процедуру и ее эффективность. Капнометр можно использовать как простой монитор дыхательных движений. При перегибании интубационной трубки, разгерметизации магистрали капнометр подает сигнал остановки дыхания. Если Pet CO2 увеличивается при переходе на спонтанное дыхание до 6-7% или выше и не приводит к восстановлению самостоятельных дыхательных движений, можно подумать о передозировке анальгетиков.
Использование мониторинга СО2 позволяет:
- Быстро определить правильность интубации трахеи;
- Быстро выявить нарушения в воздушном тракте (коннектор интубационной трубки, интубационная трубка, дыхательные пути) или в системе подачи воздуха (аппарат ИВЛ);
- Объективно, непрерывно, неинвазивно контролировать адекватность вентиляции;
- Распознавать нарушения в газообмене, легочном кровообращении и метаболизме; обеспечить контроль безопасного использования малопотоковых наркозных методик с присущим им экономичным расходом ингаляционных анестетиков.
- Уменьшить необходимость в частых рутинных анализах газа крови, так как тренд PetCO2 отражает тренд РаСО2. Газоанализ крови становится необходимым в случаях значимого отклонения тренда PetCO2.
Путь образования СО2 в выдыхаемом воздухе
Удаление СО2 зависит от следующих факторов:- скорости метаболизма;
- легочного кровообращения;
- альвеолярной вентиляции;
- кислотно-основного состояния.
Нормокапния и нормовентиляция
При нормокапнии PetCO2 должно находиться в диапазоне 4.5-6.0 %. Такая вентиляция называется нормовентиляцией. При нормовентиляции легче распознать развитие критических ситуаций и восстановить спонтанное дыхание.
Таблица №1. PetCO2.
Гипокапния и гипервентиляция
«Капно» (от греческого «kapnos» – курить) означает уровень СО2 при выдохе, «гипер» - значит «много»; «гипо» – мало. Уровень PetCO2 ниже 4.5% называется гипокапнией. При наркозе наиболее частым случаем гипокапнии является гипервентиляция. Гипокапния представляется меньшим злом, чем гиперкапния. Режим «умеренная гипервентиляция» при ИВЛ часто используется при неврологических операциях. Снижение СО2 более 2% может сопровождаться мозговой вазоконстрикцией и гипоксией мозга. Переход с ИВЛ на спонтанное дыхание может быть более продолжительным в связи со снижением чувствительности дыхательного центра. Гипоксия мозга, помимо сужениясосудов, может быть обусловлена эффектом Вериго-Бора, при котором О2 не выходит из связи с гемоглобином и не поступает в ткани. Гипервентиляция и гипокапния угнетают активность ретикулярной формации, увеличивают вероятность развития эпилептических припадков.Сосуды мозга, кожи, почек, кишечника сужаются, а сосуды мышц расширяются. Слизистые вначале ярко-красного цвета, сухие, затем бледнеют, идет уменьшение местной температуры. Нужно уметь отличать гипервентиляционный синдром от гиповолемического (следить за Pet CO2). Для стабилизации необходимо уменьшить минутную вентиляцию легких. Сужение сосудов почек может привести к уменьшению скорости диуреза.
Недостатки гипервентиляции:
- вазоконстрикция, приводящая к снижению коронарного и церебрального кровотока;
- избыточный дыхательный алкалоз;
- угнетение дыхательных центров.
Вывод: если во время наркоза ваш пациент находится в режиме умеренной гипервентиляции, это должно обязательно контролироваться не «на глазок», а по данным капнометрии.
Гиперкапния и гиповентиляция
Уровень PetCO2 выше 6.0% называется гиперкапнией. При наркозе гиперкапния чаще всего встречается при гиповентиляции, обусловленной низким уровнем дыхательного объема или частоты дыхания. На капнограмме это проявляется в том, что концентрация СО2 в фазе вдоха не падает до нулевого уровня. Несмотря на малую токсичность углекислоты, ее накопление сопровождается целым рядом патологических сдвигов и, соответственно, симптомов. Гиперкапния является первым признаком гиповентиляции и гипоксемии. Профилактика гиперкапнии предпочтительнее лечения.При гиперкапнии можно наблюдать снижение АД, бледность и синюшность слизистых, периферический вазоспазм. Увеличивается сосудистая проницаемость, вследствие этого увеличивается выход К из внутриклеточного в интерстициальное пространство. Уменьшается осморезистентность эритроцитов. Изменения на ЭКГ: расширение QRS комплекса, снижение зубца R, увеличение амплитуды зубца Т - это результат метаболических нарушений в миокарде, где, кроме того, развиваются геморрагии и дистрофические изменения. В легких: формирование ателектаза и кровоизлияния. Головной мозг: расширение сосудов – отек – смерть. Гиперкапния во время наркоза компенсируется с помощью изменения режима вентиляции легких.
Продолжение в следующем номере

 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург