В течение последних десяти лет все больше внимания уделяется физиологии ноцицептивной и воспалительной боли у животных. Основные исследования направлены на изучение хирургической боли и боли, связанной с остеоартритами. Меньше внимания уделяется боли, связанной с травмами и медикаментами, и совсем мало – нейропатической боли. Обычно в ветеринарных публикациях обсуждение нейропатической боли сводится к конкретным клиническим случаям.
Впервые систематический обзор различных проявлений посттравматической нейропатической боли был сделан Митчеллом в 1872 г. на основании данных, полученных во время гражданской войны в США. В последние 25 лет животные используются как модели для изучения нейропатической боли.
Проблемой для ветеринарного специалиста остается тот факт, что животные не могут описать, насколько сильные болевые ощущения они испытывают, поэтому нам необходимо хорошо разбираться в причинах возникновения боли, физиологии боли и возможных методах ее профилактики и лечения.
На сегодняшний день международная ассоциация по изучению боли (МАИБ; International Association for the Study of Pain, IASP) определяет нейропатическую боль как «боль, вызванную первичным поражением или дисфункцией нервной системы». Однако это определение остается неточным, поскольку термин «дисфункция» является неспецифичным.
Чувствительные ощущения, соотносящиеся с ноцицептивной болью, связаны с внезапным повреждением и воспалением тканей. Сигнализировать о типе и локализации поражения – нормальный адаптивный механизм для нервной системы, помогающий избежать повреждений. Исходное поражение и последующий воспалительный процесс активируют Aδ- и С-волокна, отвечающие за перенос чувствительной информации о боли. Однако возникновение нейропатической боли бывает очень сложно выявить, если нет предрасполагающего повреждения нервной системы. Понимание процессов, происходящих в нервной системе и начинающихся с плохо контролируемой острой боли, хронической боли или первичного поражения нервной системы, важно для подбора специфического терапевтического агента или для рассмотрения необходимости хирургического вмешательства.
Физиология и патофизиология
Периферическая нервная системаНервная система состоит из двух различных классов клеток: нервные клетки и глиальные клетки. Последние осуществляют вспомогательную функцию. Нейроны отвечают за получение и проведение сенсорной информации. Тела нервных клеток периферических чувствительных нервов располагаются в дорсальных чувствительных спинномозговых ганглиях для нервов, расположенных каудальнее головы, и в тройничном ганглии для чувствительных нервов головы (тройничный, лицевой, языкоглоточный, вагус).
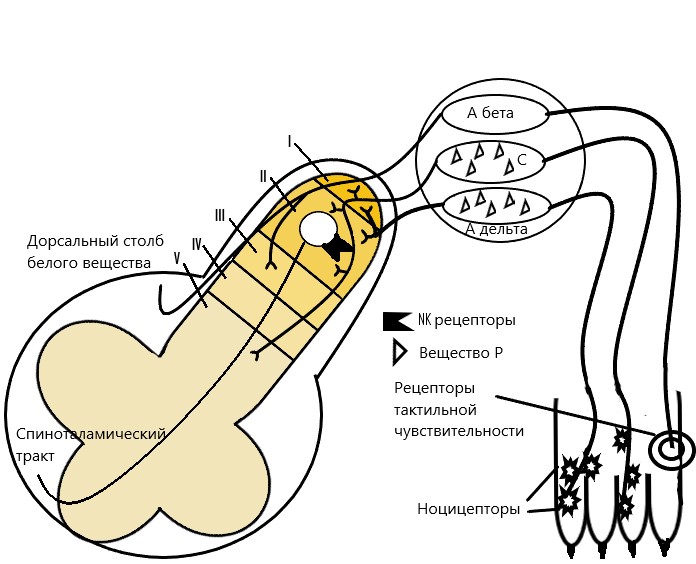
В случае отсутствия болевых стимулов сенсорные нервные волокна (медленные немиелинизированные С-волокна и быстропроводящие миелинизированные Аδ-волокна) не проводят сенсорную информацию или проводят ее в небольших количествах. Безвредные стимулы или стимулы низкой интенсивности, такие как вибрация, передаются в центральную нервную систему (III и IV слои дорсального рога спинного мозга) Аβ-волокнами. В норме Аβ-волокна не являются частью путей, проводящих боль.
Кратковременные болевые стимулы: механические (например, травма когтем, укол иглой), температурные (например, холодный или горячий предмет) или химические – приведут к зависящим от интенсивности стимула разрядам в Аδ-волокнах. Аδ-волокна имеют маленькое рецепторное поле и проводят информацию быстро. Чувство боли, проводимое данными волокнами, имеет четкие характеристики с возможностью точной локализации болевого стимула – это часть защитного механизма, направленного на устранение тела от источника боли. При усилении интенсивности стимула С-волокна также начинают передавать информацию о болевых стимулах. С-волокна являются полимодальными волокнами, то есть переносят информацию от разных по происхождению и интенсивности стимулов и имеют большие рецепторные поля по сравнению с Аδ-волокнами. Они отвечают за передачу информации о вторичной боли в виде ощущения жжения или пульсации. При возникновении повреждения ткани в ответ на болевой раздражитель (воспаление) С-волокна продолжают передавать болевые ощущения даже после того, как повреждающий фактор устранен, обусловливая тем самым вторичную боль. Этому способствуют воспалительные клетки, которые активируются в поврежденных тканях, выделяя химические вещества каскада арахидоновой кислоты, которые выделяют фосфолипазу А2, активирующую в последующем производство экозаноидов. Вероятно, основная роль этих процессов – активация «тихих» рецепторов, что приводит к выделению субстанции Р (проноцицептивный [болевой] пептидный нейротрансмиттер). Все эти эффекты становятся причинами увеличения поступающей в спинной мозг афферентной информации, что воспринимается как усиление ощущения боли в ответ на неболевые раздражители (гипералгезия). Данное состояние называют периферической сенсибилизацией. Также эти процессы приводят к увеличению области ощущения боли (из-за чего эту область сложно локализовать) и изменению самого ощущения (жжение, пульсация).
Центральная нервная система
Чувствительные импульсы из периферической нервной системы попадают в дорсальный рог спинного мозга. Аδ- и С-волокна входят в спинной мозг в составе дорсальных нервных корешков и образуют синапсы в специфических слоях дорсального рога. Аδ-волокна исключительно, а С-волокна преимущественно заканчиваются в I и II слоях, откуда сигнал направляется по спиноталамическому пути в головной мозг. В этом процессе важна группа нейронов, называемая нейронами с широким динамическим диапазоном, которая менее чувствительна к неболевым стимулам и более энергично реагирует на болевые стимулы. Повторяющиеся ноцицептивные импульсы, возникающие, например, в случаях неадекватной терапии при боли, могут привести к активации нейронов с широким динамическим диапазоном, а те в свою очередь начинают выделять в синаптическую щель глутамат. Глутамат впоследствии активирует NMDA-рецепторы (рецепторы N-метил-D-аспартата) на постсинаптической мембране. Эти рецепторы могут быть активированы только при условии постоянной деполяризации мембраны. Рецепторы глутамата облегчают поступление в клетку кальция, что способствует положительной регуляции рецепторов. Вещество P и нейротрофический фактор мозга (BDNF) также принимают участие в активации межклеточного сигнального каскада, что приводит к повышению чувствительности клеточных мембран и последующим стимуляциям.В последнее время интерес представляет идентификация группы ферментов PLA2 (группа IVA cPLA2 и группа VI iPLA2), активных в спинном мозге и участвующих в центрально опосредованной гипералгезии. Помимо поставки субстрата для пути циклооксигеназы (ЦОГ), арахидоновая кислота, высвобождаемая PLA2, может играть роль в усилении ноцицепции. Например, арахидоновая кислота потенцирует NMDA-рецепторы, а те в свою очередь усиливают опосредованное глутаматом увеличение внутриклеточной концентрации кальция путем связывания с NMDA-рецепторами или путем модификации его липидной среды. ЦОГ-1 и ЦОГ-2 индуцируются для участия в периферической и центральной передаче боли. Повторяющаяся небольшая афферентная активность вызывает высвобождение из спинного мозга простагландина Е2 и аминокислот, что приводит к центральной сенсибилизации. Ингибирование ЦОГ нестероидными противовоспалительными препаратами (НПВС) оказывает прямое действие, блокируя гипералгезию, воздействуя на вещество Р и глутамат в спинном мозге. Эти данные наглядно показывают, что действие НПВС не ограничивается только противовоспалительной активностью.
Сетевой эффект болевых стимулов заключается в том, что высокочастотные потенциалы действия в первичном афферентном нейроне способствуют более энергичной реакции нейронов второго порядка на последующую стимуляцию – явление, называемое центральной сенсибилизацией. Этот эффект может длиться от нескольких часов до нескольких недель или даже лет после того, как причина боли устраняется.
Болевые сигналы транслируются в спинном мозге по восходящим путям к головному мозгу, проходят через ствол мозга (продолговатый мозг, мост, средний мозг), влияя на восходящую ретикулярную формацию и околоводопроводное серое вещество (ОВСВ). ОВСВ проецирует информацию в гипоталамус (инициируя нейроэндокринный и автономный ответы) и таламус, обеспечивая непрямой альтернативный путь для болевых стимулов. В конце концов информация от таламуса достигает коры головного мозга, где и формируется чувство боли.
Нисходящая ингибирующая система
В то время как восходящие сенсорные пути обеспечивают доставку болевых импульсов, нисходящие модулирующие пути (ингибирующие системы) функционируют для уменьшения реальной степени воспринимаемой боли, действуя как «ворота боли». Входящие ноцицептивные импульсы активируют эндогенную анальгетическую систему, в которую входят кора, таламус, ОВСВ, ростральные вентромедиальные нейроны продолговатого мозга, мост, продолговатый мозг и дорсальные рога спинного мозга. Наиболее важной частью в этой системе является ОВСВ, в котором в большом количестве присутствуют опиоидные пептиды и рецепторы. Группа катехоламинергических ядер моста (голубое пятно) получает норадренергические импульсы от ОВСВ, спускающиеся к дорсальным рогам спинного мозга. Активность голубого пятна подконтрольна α2-рецепторам и, по-видимому, косвенно способствует анальгезии посредством нисходящих проекций. Существуют доказательства того, что у кошек первичным источником нисходящих норадренергических волокон может быть ядро Келликера – Фюзе. Благодаря активации нисходящей ингибирующей системы информация о боли поступает в ЦНС значительно редуцированной, вследствие чего острую или физиологическую боль можно терпеть и она не становится хронической или патологической болью.Существует несколько разновидностей трансмиттеров и рецепторов нисходящей ингибирующей системы. В дорсальном роге спинного мозга функцию нейротрансмиттеров выполняют аминокислоты (гамма-аминомасляная кислота [ГАМК] и глицин), серотонин (5-гидрокситриптамин [5-HT]), норадреналин и эндогенные опиоидные пептиды (энкефалины, эндорфины и динорфины). Действие нисходящей ингибирующей системы в спинном мозге разделяют на пресинаптическое (блокирование выделения субстанции Р) и постсинаптическое. Считается, что серотонин и норадреналин играют важную роль в антиноцицептивной системе, из-за чего нарушение механизмов норадренергического ингибирующего контроля может быть одним из механизмов развития гиперсенситивности после повреждения нерва.
Нейропатическая боль
В ветеринарной медицине основной целью оценки неврологического поражения после хирургической операции или травмы является потеря моторной или сенсорной функции. В этой ситуации повреждение/заболевание аксонов (аксотомия) или миелина нарушает способность проводить нервные импульсы, вызывая гипестезию и онемение (как это описывается людьми) в дополнение к потенциальной потере двигательной функции. Поскольку нервы являются протоплазматическим отростком живых клеток, нейроны активно реагируют на повреждения. Операция, травма и воспалительные состояния приводят к возникновению болевого импульса, как описано ранее. Первичное повреждение нервов также вызывает боль. В моделях повреждения периферического нерва у крыс начало эктопического воздействия на поврежденный нерв соответствует появлению таких поведенческих признаков боли, как механическая аллодиния.Развивающаяся боль (нейропатия) обычно связана с травмой или заболеванием, которое повреждает аксон или тело сенсорных нейронов либо разрушает миелиновую оболочку, окружающую аксоны (дисмиелинизация и демиелинизация). Качество и характер измененной чувствительности при нейропатической боли отличаются от временной или воспалительной боли (например, холодный стимул – прикладывание пакета со льдом к травмированному суставу, чтобы уменьшить воспаление, – будет описан как мучительное ощущение у пациента с нейропатической болью). Эта разница в ощущениях, как полагают, возникает из-за реорганизации сенсорной передачи в нервной системе, которая происходит после повреждения нерва. Такие процессы включают изменения в экспрессии нейротрансмиттеров, нейромодуляторов, рецепторов, ионных каналов и структурных белков. Некоторые из них участвуют в процессе восстановления, но другие способствуют возникновению нейропатической боли. В качестве примера: Aβ-волокна могут прорастать в область II слоя дорсального рога при отсутствии там окончаний С-волокон и способствовать экспрессии вещества Р. Альтернативным вариантом может быть ситуация, связанная с нарушением целостности глиальной оболочки, при которой соседние аксоны могут вступать в контакт, облегчая электрическое и химическое перекрестное возбуждение. Может также происходить перекрестная разрядка, при которой нормальные A-волокна могут активировать C-волокна. Когда на область, иннервируемую поврежденным нервом, воздействуют легкие, безвредные раздражители (раздражители, передаваемые Aβ-волокнами), вентральный рог спинного мозга воспринимает их как сенсорные афферентные стимулы С-волокон с последующей передачей боли. Во время процесса заживления также может образоваться связь между А-волокнами и С-волокнами. Следовательно, передача нормального, безобидного стимула «прикосновения» может интерпретироваться как вредный стимул – аллодиния.
Сенсорно-симпатическая связь
В физиологических условиях первичные афферентные нервные окончания нечувствительны к катехоламинам и функционально отличаются от эфферентной симпатической нервной системы. Обычно симпатическая активность не вызывает боли, однако повреждение нерва может привести к норадренергической сверхчувствительности. Это сенсорно-симпатическая связь, которая может способствовать появлению нейропатической боли, не зависящей от стимулов. Клинические признаки влияния симпатической нервной системы на возникновение нейропатической боли проявляются в виде вазомоторной активности сосудов кожи и потливости. Хотя норадренергическую сверхчувствительность чрезвычайно трудно диагностировать у ветеринарных пациентов, стоит отметить, что ее признаки могут присутствовать после хирургии или травмы.Иммуноопосредованный механизм нейропатической боли
Воспалительные и иммунные механизмы в ПНС и ЦНС играют важную роль в развитии нейропатической боли. Было обнаружено, что инфильтрация воспалительными клетками в ответ на повреждение нервной системы приводит к последующей продукции и секреции различных медиаторов воспаления. Было показано, что эти медиаторы стимулируют нейроиммунную активацию, могут сенсибилизировать первичные афферентные нейроны и способствовать гиперчувствительности к боли. Кроме того, активированные макрофаги в месте повреждения нерва продуцируют провоспалительные вещества, такие как фактор некроза опухоли-α (tumor necrosis factor-alpha; TNFa) и интерлейкин-1β (IL-1b), которые, как известно, вызывают боль у экспериментальных животных при подкожном введении или непосредственном нанесении на нервы.
Активированная микроглия выполняет такую важную функцию, как фагоцитоз клеточного дебриса. Активация микроглии сопровождается активацией иммунных поверхностных антигенов и продукцией цитотоксических или нейротрофических молекул, которые затем модулируют возбудимость спинномозговых нейронов. Есть сообщения об увеличении плотности микроглии в I–III слоях ипсилатеральных дорсальных рогов спинного мозга после перевязки малоберцового нерва у мышей.
Нисходящие ингибирующие пути
Различные исследования выявили снижение эффективности нисходящих ингибиторных путей у животных с нейропатическими поражениями. Эти исследования продемонстрировали снижение чувствительности к интратекальному или внутривенному введению морфина, что указывает на снижение функции опиоидных рецепторов. В одном исследовании после введения морфина нисходящее торможение было почти на 50 % ниже у животных с нейропатической болью по сравнению с контрольной группой и группой пациентов, имеющих боль в суставах. Следует отметить, что снижение чувствительности к морфину может быть предотвращено путем предварительного введения антагонистов NMDA-рецепторов. Было высказано предположение, что хроническая боль может частично возникать в результате изменения или снижения уровней эндогенного норадреналина и серотонина. Подразумевается, что ингибиторы обратного захвата норадреналина и серотонина ослабляют боль, предотвращая пресинаптический повторный захват норадреналина и серотонина, что приводит к повышению их постсинаптических уровней и к устойчивой активации нисходящего пути подавления боли. Это в конечном итоге ведет к ослаблению повышенной нейрональной возбудимости и облегчению боли. Исследование, сфокусированное на спинальном и супраспинальном действии габапентина, продемонстрировало активацию нисходящей норадренергической системы габапентином в модели лигирования нервов мыши, что измеряется степенью увеличения уровней норадреналина в спинномозговой жидкости.Диагностика нейропатической боли
Диагностика нейропатической боли может вызывать затруднения у ветеринарных специалистов. Принимая во внимание различные коллатерали сенсорных путей к подкорковым областям мозга, можно говорить об «эмоциональных» аспектах боли в дополнение к ощущению боли, способной изменять «личность» животного. Это может проявляться изменением поведения, например оглушением или немотивированной агрессией.В гуманной медицине диагноз «нейропатическая боль» может основываться исключительно на анамнезе и результатах обследования, оцененных опытным врачом.
Обычно о нейропатической боли говорят тогда, когда присутствуют пять из восьми признаков:
- Повреждение нерва в анамнезе.
- Боль, не ограниченная областью сенсорного дефицита.
- Боль при отсутствии постоянного повреждения ткани.
- Характер боли: жжение, пульсация, стреляющие или колющие ощущения.
- Пароксизмальная или спонтанная боль.
- Сопутствующие дизестезии.
- Аллодиния, вторичная гипералгезия или гиперпатия.
- Связь болезненных ощущений с проявлениями автономной нервной системы.
При оценке боли у животных важно взаимодействовать с ними, чтобы оценить их реакцию на врача и установить, изменяется ли степень болезненных ощущений при движении.
Вызванная движением боль в послеоперационном периоде, характеризующаяся, например, избыточной вокализацией, поведенческой реакцией или абсолютным нежеланием двигаться, может служить предупреждением клиницисту о потенциальной возможности травмирования нерва. Еще одним тестом является надавливание вокруг хирургической раны для оценки наличия механической гипералгезии, которая может быть непропорциональна ожидаемой. В некоторых ветеринарных исследованиях для объективной оценки вызванной боли использовались альгометр и термические тесты.
В ветеринарной медицине трудно определить степень боли и ее точную локализацию, однако, основываясь на данных анамнеза, физическом обследовании и опыте врача, боль можно оценить в большинстве случаев. Тем не менее хроническую нейропатическую боль бывает трудно заподозрить, поскольку признаки могут быть едва различимыми, а наблюдения владельцев – расплывчатыми. Ветеринарное исследование, посвященное изучению распространенности и характеристикам боли у собак и кошек, обследованных в амбулаторных условиях в ветеринарной учебной больнице штата Огайо в 2002 г., выявило несколько более высокую распространенность нейропатической боли у животных (собаки – 8 % и кошки – 7 %), чем у людей. В этом исследовании приняли участие 1153 собаки и 652 кошки, из них 231 (20 %) собака и 92 (14 %) кошки имели признаки боли.
Использовались следующие критерии боли:
- Воспалительная боль (вызванная (как считается) химическими медиаторами воспаления, обусловленными повреждением тканей).
- Нейропатическая боль (определяется как боль, вызванная либо инициированная первичным поражением или дисфункцией в ПНС или ЦНС).
Боль была далее классифицирована как:
- A. Первичная гипералгезия (периферическая сенсибилизация) считалась существующей, если животное отрицательно реагировало на легкое прикосновение непосредственно к той области тела, от которой поступали болевые импульсы (то есть к области первичной гипералгезии);
- B. Вторичная гипералгезия (центральная сенсибилизация) считалась существующей, когда животное отрицательно реагировало на легкое прикосновение к неповрежденной области, окружающей область первичной гипералгезии;
- C. Аллодиния (боль, вызванная безвредными стимулами неповрежденных тканей) присутствует, когда животное отрицательно реагирует на легкое прикосновение к нормальным (неповрежденным) тканям, удаленным от области первичной гипералгезии;
- D. Гипочувствительность (явно уменьшенная болевая реакция) присутствует, когда собака или кошка с явным повреждением ткани или нерва демонстрирует уменьшение или отсутствие признаков боли во время физического осмотра.
- В ветеринарной литературе детально описан целый ряд синдромов, связанных с нейропатической болью, однако в связи с тем, что феномен нейропатической боли изучен недостаточно, состояния, не подпадающие под характеристику этих синдромов, могут вызывать серьезные затруднения при диагностике и лечении.
Меры, необходимые для предотвращения нейропатической боли, связанной с хирургическими манипуляциями
Хирургические процедуры, связанные с периферическими нервами, хорошо описаны в ветеринарной медицине. Поскольку перевязка нерва является моделью для изучения нейропатической боли, может быть целесообразным выявление нервной ткани с целью убедиться, что она не включена в лигатуры на каком-либо хирургическом участке, дабы предотвратить возможность развития нейропатической боли, которую впоследствии будет трудно выявлять и лечить. В случае необходимости пересечения или вытяжения нервной ткани рекомендуется наносить смесь лидокаина и бупивакаина на нервную ткань как минимум за 5 минут до начала манипуляций. В целом бережное обращение с нервной тканью очень важно для уменьшения воспалительной реакции.Лечение
Нейропатическая боль не может быть адекватно устранена с помощью одного фармакологического класса препаратов (кроме случаев, когда после мультимодальной терапии количество препаратов постепенно сужается до одного). В недавнем отчете по лечению боли у пациентов, пострадавших от травм, сообщалось, что благодаря агрессивному лечению боли у военных уменьшились острые и хронические болевые состояния. Обсуждаемые здесь отдельные лекарства предназначены для применения в сочетании с препаратами из другого класса в попытке блокировать различные механизмы, участвующие в сенсорной передаче. До любой хирургической процедуры и во время ее проведения можно использовать различные анальгетики и их сочетания, чтобы уменьшить ноцицептивный афферентный импульс.Габапентин и прегабалин
Механизм действия габапентина не совсем ясен, но препарат частично снижает нейротрансмиссию, связывая и блокируя пресинаптические кальциевые каналы. Клинических исследований применения габапентина у ветеринарных пациентов с хронической болью нет, но препарат широко используется для лечения этого состояния у животных и, по-видимому, обладает эффективностью у пациентов с нейропатической болью. Диапазон доз очень широк, вначале обычно выбирают среднюю дозу (например, 10 мг/кг дважды в день у собак и 5 мг/кг дважды в день у кошек). Доза может быть увеличена, если облегчения боли не происходит, или уменьшена, если возникают непереносимые эффекты. Седация является наиболее распространенным побочным эффектом и основной причиной ограничения терапии. Из-за коварной природы заболевания пациентам с хронической нейропатической болью обычно требуются недели или месяцы для разрешения их боли, а может потребоваться и пожизненная терапия. При лечении габапентином у людей обычно обезболивание наступает постепенно, полный же курс лечения может занимать до 2 месяцев.Габапентин должен быть частью мультимодального протокола (например, использоваться наряду с НПВП или опиоидами) в начале лечения. Однако у некоторых пациентов с исключительно легкой степенью боли прием других препаратов может быть поэтапно прекращен (при необходимости), в этом случае адекватное лечение будет обеспечиваться одним только габапентином.
Как уже говорилось, основным побочным эффектом при применении препарата является седация, но эта проблема обычно разрешается после уменьшения дозы. Однако если для контроля боли необходима более высокая доза, то можно избежать седации, увеличивая дозу постепенно.
У людей габапентин выводится преимущественно почками в неизмененном виде, а при нарушении функции почек продлевается действие препарата. Однако у собак габапентин подвергается как почечной, так и печеночной экскреции, поэтому нарушение функции почек может не оказывать заметного влияния на клиренс препарата у этого вида. Механизм метаболизма габапентина у кошек неизвестен. Кроме того, у людей габапентин обладает нелинейной абсорбцией, что приводит к слегка непредсказуемым реакциям при более высоких дозировках. Является ли поглощение линейным или нелинейным у ветеринарных пациентов, неизвестно. У всех видов внезапное прекращение терапии может привести к гипералгезии.
Таким образом, прекращение приема препарата следует осуществлять путем постепенного уменьшения дозы в течение нескольких дней или недель, при этом фактическая продолжительность снижения зависит от продолжительности первоначальной терапии.
Прегабалин обладает тем же механизмом действия, что и габапентин. У людей прегабалин часто предпочтительнее габапентина, потому что он, по-видимому, так же эффективен и безопасен, как габапентин, но с более простым режимом дозирования и более быстрым началом обезболивания.
Антидепрессанты
У людей антидепрессанты не только облегчают боль, но и помогают смягчить психологические эффекты хронической боли, хотя препараты, по-видимому, одинаково эффективны в качестве болеутоляющих как у пациентов с депрессией, так и у пациентов без депрессии. Действие трициклических антидепрессантов обусловлено несколькими факторами, включая блокаду обратного захвата серотонина и норадреналина, что позволяет этим нейротрансмиттерам действовать более длительное время. Хотя антидепрессанты считаются лекарствами первого уровня в гуманной медицине, в настоящее время в ветеринарной медицине рекомендуется добавлять антидепрессанты в мультимодальный протокол в том случае, когда другие более традиционные анальгетики не помогают достичь полной анальгезии.В гуманной медицине рекомендован прием вторичных трициклических антидепрессантов, включая нортриптилин и дезипрамин, поскольку они обеспечивают облегчение боли, сравнимое с амитриптилином и другими третичными трициклическими антидепрессантами, вызывая при этом меньше побочных эффектов. Дозирование для людей обычно начинают с низкого уровня и медленно титруют (рекомендуется увеличивать дозу каждые 3–7 дней). Ожидание адекватного терапевтического ответа может занять от 6 до 8 недель, включая 2 недели с максимально эффективной дозой.
Наиболее часто используемые в ветеринарной медицине антидепрессанты – это имипрамин и амитриптилин. Рекомендуемая дозировка амитриптилина составляет от 1 до 2 мг/кг перорально каждые 12–24 у собак, а у кошек – от 2,5 до 12,5 мг на кошку перорально каждые 24 часа. Доза имипрамина составляет от 0,5 до 1 мг/кг при пероральном использовании каждые 8 часов для собак, а для кошек – 2,5–5 мг на кошку перорально каждые 12 часов. Хотя, как и в гуманной медицине, может потребоваться от 2 до 4 недель для достижения терапевтического эффекта у некоторых ветеринарных пациентов, тем не менее есть доказательства того, что у кошек с воспалительным заболеванием кишечника клиническое улучшение наступает в течение 48 часов после добавления амитриптилина к мультимодальному протоколу.
У людей наиболее распространенными являются антихолинергические побочные эффекты (такие, как сухость во рту, запоры и задержка мочи) и ортостатическая гипотензия. Антихолинергические эффекты также проявляются у животных, но, по-видимому, они не столь распространены или могут быть не такими выраженными.
Сонливость, возбуждение, анорексия, рвота и диарея были зарегистрированы у животных, получающих трициклические антидепрессанты.
Также в настоящее время в списке первого ряда МАИБ находятся селективные ингибиторы обратного захвата серотонина и норадреналина – дулоксетин и венлафаксин. Действие этих препаратов не оценивалось для лечения нейропатической боли в ветеринарной медицине.
Лидокаиновые пластыри и лидокаиновый гель
Наносимый на поверхность кожи лидокаин очень эффективен у людей с такими дискретными периферическими нейропатиями, как поражения от постгерпетической невралгии, и при наличии постхирургических или посттравматических рубцов с подозрением захвата нерва. Поверхностное нанесение лидокаина неэффективно в случаях поражения спинного или головного мозга. Эффективность использования топического лидокаина при хронической нейропатической боли в ветеринарной медицине пока под вопросом. Анестетик мексилетин, блокирующий натриевые каналы, включен в список препаратов третьего ряда МАИБ. Этот препарат вводится перорально и может быть полезен для ветеринарных пациентов. В руководствах МАИБ ничего не сказано об использовании инъекционных местных анестетиков в качестве части мультимодального протокола для нейроаксиальной или периневральной блокады при хронических болевых состояниях.Опиоиды и трамадол
Одна из патологических аномалий хронической нейропатической боли заключается в том, что у некоторых пациентов опиоидные рецепторы фактически подавляются, вероятно, посредством активации NMDA-рецепторов, и происходит повышенная экспрессия других типов рецепторов, таких как зависимые от напряжения натриевые и кальциевые каналы. Это одна из причин того, что для эффективного лечения нейропатической боли требуются лекарства, отличные от опиоидов. Однако в целом это просто означает, что опиоиды не так эффективны в борьбе с нейропатической болью, как в борьбе с другими типами боли. И опиоиды, и трамадол определенно должны использоваться как часть мультимодальной терапии у пациентов с болью от умеренной до сильной. Пациентам с острой нейропатической болью и пациентам с сильной хронической болью, например при связанных с опухолями состояниях, почти наверняка потребуются опиоиды как часть мультимодального протокола. Опиоиды, используемые перорально для лечения хронической боли, включают трамадол, гидрокодон, оксикодон и морфин. Трансдермальные опиоиды, такие как фентаниловый пластырь, применяются как в ветеринарии, так и в гуманной медицине. Наиболее сильными опиоидами являются морфин, оксикодон, гидрокодон и фентанил. Оксикодон и морфин являются наиболее часто используемыми сильнодействующими опиоидами в гуманной медицине.Существует мнение, что трамадол представляет собой слабый опиоид, не настолько эффективный для людей, как другие, более сильнодействующие опиоиды. Эта точка зрения может быть даже более справедлива для собак, поскольку уровень биодоступности и количество производимого активного метаболита у собак ниже, чем у людей. Как и в случае с трамадолом, биодоступность после перорального приема некоторых более сильнодействующих лекарств, таких как морфин, у собак ниже, чем у людей. Тем не менее это не означает, что они неэффективны для собак, но это означает, что дозы у собак должны быть выше, чем у людей.
Наиболее распространенными побочными эффектами применения опиоидов у людей и животных являются запоры, тошнота и седация. Тошнота и седативный эффект, как правило, со временем уменьшаются, а вот запоры не проходят, поэтому следует использовать слабительные средства или диеты с высоким содержанием клетчатки. У людей, которых хронически лечат опиоидами, развивается физическая зависимость, вероятно, подобная зависимость возникает и у животных. Дозировки лекарственного средства следует постепенно снижать, и не стоит отменять препарат внезапно.
Кроме того, трамадол может снижать порог судорожной активности и, по некоторым сведениям, вызывает судороги как у людей, так и у животных. Сообщалось, что трамадол способствует развитию серотонинового синдрома при приеме с другими ингибиторами обратного захвата серотонина у людей. Сведений об этом в ветеринарной медицине не существует. Крайне редко опиоиды могут вызывать гипералгезическую реакцию, поэтому следует прекратить прием препаратов этого класса, если пациенту становится хуже, а не лучше.
Нестероидные противовоспалительные препараты
НПВС и стероиды неэффективны для лечения самой нейропатической боли, но многие (если не большинство) нейропатические болевые синдромы имеют воспалительный компонент (например, рак, многие формы заболеваний позвоночника, прямое повреждение нерва, травма нерва и т. д.), который можно эффективно лечить только с помощью НПВС. Таким образом, НПВС, как правило, являются компонентом мультимодальной терапии для лечения нейропатической боли, и было доказано, что НПВС, используемые в рамках протокола мультимодальной терапии, снижают показатели боли у пациентов с нейропатической болью. Кроме того, было показано, что ингибирование циклооксигеназы-2 способствует восстановлению после повреждения головного или спинного мозга у лабораторных животных, предположительно, потому, что повреждение центральной нервной системы увеличивает экспрессию циклооксигеназы-2.Это доказательство может означать, что НПВС играют более важную роль в лечении нейропатической боли, чем считалось ранее.
Особенно остро проблема использования НПВС возникает тогда, когда дело касается кошек. Существует относительно немного нестероидных противовоспалительных препаратов, лицензированных для использования у кошек, и их применение обычно ограничено короткими периодами времени. Например, карпрофен разрешен только для одноразового использования, кетопрофен – максимум 5 дней, а толфенамовая кислота – максимум 3 дня. Мелоксикам лицензируется в виде разовой дозы 0,3 мг/кг подкожно и в значительно меньшей дозе – 0,05 мг/кг – перорально для длительной терапии неограниченного срока. Хотя мелоксикам лицензирован и рекомендован для длительного применения у кошек, литература производителя указывает на то, что высок риск осложнений, вдобавок из-за опасений по поводу токсичности Papich (2008) и Robertson (2008) предложили осторожный подход при использовании данного препарата.
В последние годы были разработаны НПВС класса «коксибы», которые являются предпочтительными или селективными по своему ингибирующему действию в отношении изоформы циклооксигеназы-2. Пять препаратов, относящихся к коксибам, – цимикоксиб, деракоксиб, фирококсиб, мавакоксиб и робенакоксиб – в настоящее время имеют лицензию на использование для собак, но только один, робенакоксиб, разрешен для введения кошкам. Доступна форма выпуска как в таблетированной, так и в инъекционном виде.
Было показано, что у кошек, собак и крыс робенакоксиб является высокоселективным ингибитором ЦОГ-2 и обладает анальгетическим, противовоспалительным и жаропонижающим действием, характерным для НПВС.
Кроме того, одно из исследований показало, что робенакоксиб, по сравнению с мелоксикамом, обладает большей эффективностью для профилактики послеоперационной боли и, как следствие, профилактики нейропатической боли.
Акупунктура
Было показано, что иглоукалывание очень эффективно для лечения некоторых форм нейропатической боли у людей, хотя клинических исследований по специфическому лечению нейропатической боли в ветеринарной медицине не опубликовано. Акупунктура, по-видимому, эффективна для лечения по крайней мере некоторых (если не большинства) типов нейропатической боли.Другие методы лечения
Фармакологические методыПоскольку рецепторы N-метил-D-аспартата (NMDA) активируются при острой и хронической боли, антагонисты NMDA-рецепторов часто являются полезными дополнениями к мультимодальному протоколу. В гуманной медицине используют препарат мемантин, а в ветеринарии – амантадин. Действие этих препаратов сходно с действием кетамина, который может быть очень эффективным при лечении острой нейропатической боли. До настоящего времени применение амантадина было описано только у собак с болью, вызванной остеоартритом, хотя любая боль также может иметь нейропатический компонент. При использовании совместно с НПВС амантадин снижает уровень боли (по оценке владельцев) по сравнению с использованием только НПВС. Антагонисты NMDA-рецепторов могут играть роль при некоторых формах нейропатической боли.
Доза амантадина, указанная в ветеринарной литературе, составляет от 3 до 5 мг/кг перорально один раз в день в течение как минимум 21 дня.
Нефармакологические методы, такие как прямая электрическая стимуляция головного мозга, спинного мозга или нервов-мишеней, периодически используются в медицине с переменным успехом. Эти методы еще не применяются в ветеринарной медицине, но могут стать одним из вариантов использования в будущем. Было показано, что чрескожная электрическая стимуляция нервов, применяемая в настоящее время, эффективна для облегчения некоторых типов хронической боли. Другие способы, такие как физиотерапия, массаж и термотерапия (то есть использование тепла и холода), могут быть полезными при определенных типах нейропатической боли, но могут инициировать аллодинию или гипералгезию при других типах. Таким образом, подход к лечению нейропатической боли должен быть индивидуальным для каждого пациента в зависимости от этиологии боли.
Заключение
Нейропатическую боль трудно диагностировать у ветеринарных пациентов, потому что они не могут описать словами свою боль. Предполагая, что нейропатическая боль может существовать на основании истории событий, с которыми сталкивался каждый пациент, целенаправленная история клиента и неврологическое обследование могут идентифицировать поражение, приводящее к постоянной или спонтанной боли. Если необходимо диагностировать нейропатическую боль, важно определить конкретную причину, ответственную за возникновение конкретной боли, потому что это представляет собой первую анатомическую мишень для лечения. Хотя у ветеринарных пациентов невозможно отличить жжение от покалывания, поведенческие паттерны, описанные владельцами, могут помочь с локализацией поражения. Поскольку исследования нейробиологических механизмов нейропатической боли продолжаются, специфические методы ее лечения должны в конечном итоге появиться и для ветеринарного клинического применения.Список литературы:
- Adrian D. et al. Chronic maladaptive pain in cats: A review of current and future drug treatment options //The Veterinary Journal. – 2017. – Т. 230. – С. 52–61.
- Dyson D. H. Perioperative pain management in veterinary patients //Veterinary Clinics of North America: Small Animal Practice. – 2008. – Т. 38. – № 6. – С. 1309–1327.
- Grubb T. Chronic neuropathic pain in veterinary patients //Topics in Companion Animal Medicine. – 2010. – Т. 25. – № 1. – С. 45–52.
- Hansen B. D. Assessment of pain in dogs: veterinary clinical studies //ILAR journal. – 2003. – Т. 44. – № 3. – С. 197–205.
- Kamata M. et al. Comparison of injectable robenacoxib versus meloxicam for perioperative use in cats: results of a randomised clinical trial //The Veterinary Journal. – 2012. – Т. 193. – № 1. – С. 114–118.
- King J. N. et al. Safety of oral robenacoxib in the cat //Journal of veterinary pharmacology and therapeutics. – 2012. – Т. 35. – № 3. – С. 290–300.
- Lamont L. A. Multimodal pain management in veterinary medicine: the physiologic basis of pharmacologic therapies //Veterinary Clinics of North America: Small Animal Practice. – 2008. – Т. 38. – № 6. – С. 1173–1186.
- Mathews K. A. Neuropathic pain in dogs and cats: if only they could tell us if they hurt //Veterinary Clinics of North America: Small Animal Practice. – 2008. – Т. 38. – № 6. – С. 1365–1414.
- Moore S. A. Managing neuropathic pain in dogs //Frontiers in veterinary science. – 2016. – Т. 3. – С. 12.
- Rusbridge C., Jeffery N. D. Pathophysiology and treatment of neuropathic pain associated with syringomyelia //The Veterinary Journal. – 2008. – Т. 175. – № 2. – С. 164–172.
- Zimmermann M. Pathobiology of neuropathic pain //European journal of pharmacology. – 2001. – Т. 429. – № 1–3. – С. 23–37.



 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург