Начало.Окончание в №2.2016.
Автор: Каратаев Павел Сергеевич, ветеринарный врач, невролог, ВК «Zоолюкс», г. Киев.
Введение
Черепно-мозговая травма (ЧМТ) достаточно часто встречается в практике ветеринарного врача как один из компонентов политравмы. Причинами ЧМТ могут быть различные травмы – автотравма, падение с высоты, нападение других животных и т.д. И в гуманной, и в ветеринарной медицине ЧМТ связана с достаточно высокой смертностью. Основной причиной смерти обычно является прогрессирующее повышение внутричерепного давления. Поэтому своевременная интенсивная терапия играет важную роль в лечении травмированных пациентов. Для этого необходимо понимание физиологии всех процессов головного мозга в норме, а также патофизиологии черепно-мозговой травмы.Нормальная анатомия и физиология
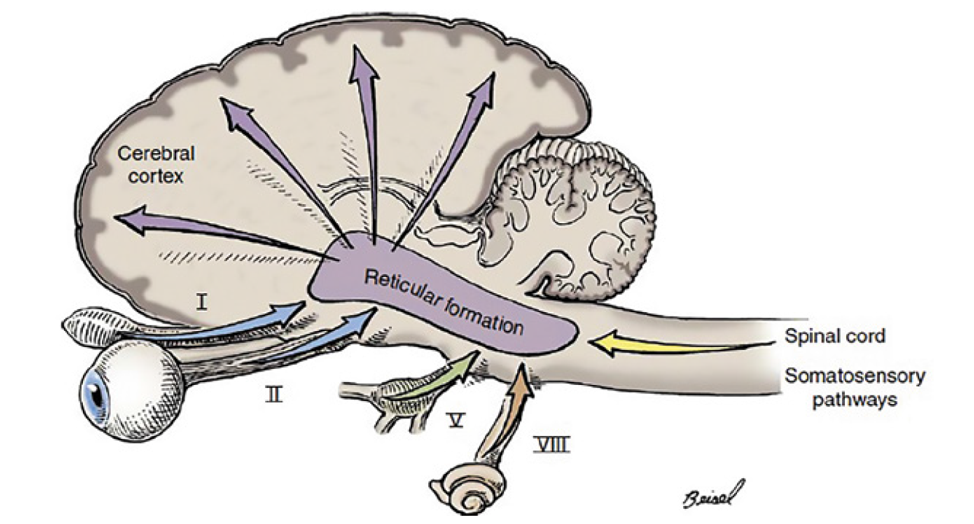
Функционально головной мозг состоит из трех частей: передний мозг (полушария головного мозга и промежуточный мозг), ствол мозга (средний мозг, мост, продолговатый мозг) и мозжечок. Такое деление обусловлено тем, что при поражении каждого из этих отделов наблюдаются некоторые характерные клинические признаки, которые и используются для выявления локализации поражения в головном мозге. При этом наибольшее значение для пациента с ЧМТ является функция ствола мозга. Это область мозга, в которой находится ретикулярная формация, обеспечивающая передачу информации к полушариям (рис. 1). Соответственно, при поражении данной части мозга будут наблюдаться наиболее тяжелые проявления.Головной мозг получает около 15–20 % от общего количества крови при каждом сердечном выбросе. Это объясняется высоким метаболическим уровнем головного мозга.
Внутричерепное давление (ВЧД) (ICP) – давление внутри черепа, создаваемое тканями. Нормальное ВЧД у собак 5–12 мм рт. ст.
Церебральное перфузионное давление (ЦПД) (CPP) – разница между средним артериальным давлением и ВЧД.
Мозговой кровоток (МК) (CBF) – отношение ЦПД к сосудистому сопротивлению.
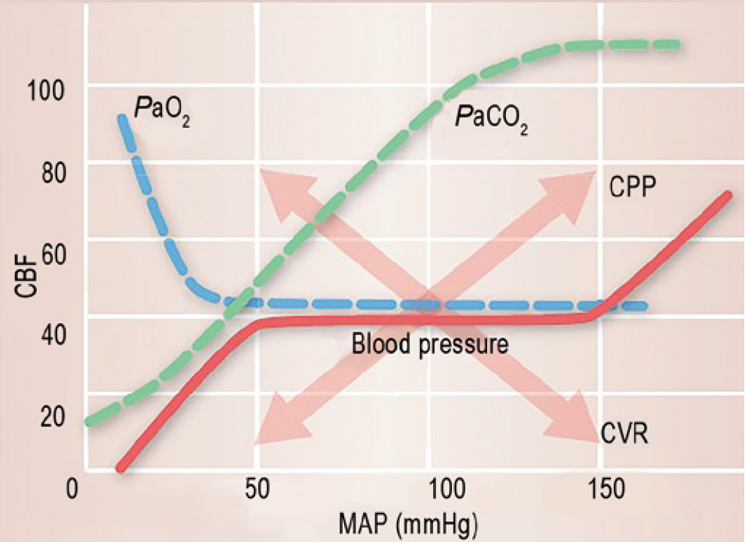
Головной мозг имеет способность поддерживать мозговой кровоток постоянным, несмотря на изменения в ЦПД [14]. Это называется ауторегуляцией. Она обеспечивается за счет миогенных, химических и нейрогенных механизмов (рис. 2).
Миогенные механизмы – способность сосудов расширяться и сужаться. Постоянный мозговой кровоток поддерживается при среднем АД от 50 до 150 мм рт. ст. За этими пределами мозговой кровоток будет зависеть от артериального давления.
Химические факторы – кислород (снижение кислорода вызывает вазодилатацию и наоборот); CO2 (повышение CO2 вызывает вазодилатацию и наоборот).
Нейрогенные механизмы – симпатическая и парасимпатическая иннервация сосудов.
При черепно-мозговой травме данные механизмы ауторегуляции нарушаются, и мозговой кровоток начинает зависеть непосредственно от артериального давления.
Церебральное перфузионное давление (ЦПД) является разницей между средним артериальным давлением (АД) и внутричерепным давлением (ВЧД). Поэтому снижение артериального давления вследствие гипотензии и шока или повышение ВЧД вследствие гематомы и отека приведет к снижению церебрального перфузионного давления. От ЦПД и резистентности церебральных сосудов зависит непосредственно мозговой кровоток, т.е. чем ниже ЦПД или выше резистентность сосудов, тем больше вероятность ишемии нейронов в головном мозге (рис. 3).
Патофизиология ЧМТ
Вследствие травмы мозговой кровоток значительно снижается из-за повышения ВЧД (более 12–20 мм рт. ст.). Другие факторы, которые вызывают снижение мозгового кровотока, включают отек, гематомы, компрессии сосудов, вазоспазм. Кроме того, при ЧМТ во многих случаях будут наблюдаться гипотензия и шок, что также будет снижать мозговой кровоток.Снижение мозгового кровотока вследствие повышения ВЧД приводит к ишемии головного мозга. Снижение кровотока к вазодвигательному центру в стволе мозга приводит к замедлению выведения углекислого газа. Последующее повышение концентрации CO2 стимулирует симпатическую нервную систему и вызывает повышение среднего АД. Таким образом организм пытается поддержать доставку крови к мозгу на достаточном уровне. Однако барорецепторы, расположенные в аорте и каротидном синусе, в ответ на системную гипертензию стимулируют центры возвратного нерва в стволе мозга, и, как следствие, возникает рефлекторная брадикардия. Такой феномен (артериальная гипертензия и брадикардия) называется рефлексом Кушинга, он указывает на повышение ВЧД у пациента. Кроме этого, повышение ВЧД и снижение мозгового кровотока приводит к высвобождению большого количества катехоламинов, которые могут приводить к аритмиям и ишемии миокарда [14].
Вследствие травмы в головном мозге возникают первичные и вторичные повреждения.
Первичные повреждения – возникшие непосредственно в момент травмы, к ним относятся повреждение паренхимы мозга (ушиб, сотрясение, контузия), гематома (из-за травмирования сосудов) (рис. 4), переломы костей черепа.
На первичные поражения уже нельзя повлиять. Возможно только удаление гематом или стабилизация переломов (если в этом есть необходимость).
Травмирование паренхимы мозга, кроме первичных повреждений, вызывает каскад биохимических процессов (вторичных повреждений), которые еще более негативно воздействуют на нейроны и приводят к дальнейшему повышению ВЧД [12].
Истощение АТФ приводит к накоплению кальция и натрия в клетках. Это вызывает отек клеток и деполяризацию. Неконтролируемая деполяризация приводит к высвобождению большого количества глутамата (возбуждающего нейромедиатора), следствием чего является еще большее накопление кальция в нейронах. Повышенный уровень кальция активирует ряд механизмов (каскад арахидоновой кислоты, накопление свободных радикалов), еще больше повреждающих ткань головного мозга.
Кости черепа формируют неэластичную черепную коробку, в которой находится головной мозг, кровь и ликвор (спинномозговая жидкость). Внутричерепное давление у собак и кошек составляет 5–12 мм рт. ст.
После травмы головы объем внутричерепных структур увеличивается за счет отека, кровотечения и накопления ликвора. У головного мозга есть способность компенсировать небольшие повышения ВЧД за счет изменения объема других отделов. Это описывает доктрина Монро-Келли [10, 14]. Шунтирование ликвора, снижение его продукции и усиление абсорбции, а также усиление венозного оттока приводит к быстрому снижению ВЧД. На этой компенсаторной стадии пациент может выглядеть клинически относительно нормальным. Но затем (после преодоления компенсаторных возможностей) даже небольшое увеличение ВЧД приведет к значительному ухудшению неврологического состояния. При продолжающемся повышении ВЧД может также развиться грыжа мозга.
Существует 4 варианта грыжи мозга (рис. 5):
⦁ через серп мозга;
⦁ транстенториальная грыжа – грыжа мозга через намет мозжечка (tentorium cerebelli) – приводит к компрессии среднего мозга и вызывает мидриаз, снижение зрачкового рефлекса и снижение уровня сознания;
⦁ грыжа мозжечка через затылочное отверстие обычно приводит к быстро развивающейся остановке дыхания из-за компрессии дыхательных центров в продолговатом мозге;
⦁ грыжа мозга через дефекты в черепе.
Подход к пациенту с ЧМТ
Если имеется подозрение на черепно-мозговую травму животного, необходимо рекомендовать его срочную доставку в ветеринарную клинику. Во время транспортировки нужно постараться иммобилизировать пациента, положить его на ровную поверхность головой вверх.Первоначальные действия включают реанимационный протокол САВ:
– оценка деятельности сердечно-сосудистой системы: аускультация, пульс, ЧСС, состояние слизистых, СНК;
– оценка деятельности дыхательных путей: аускультация, ЧДД;
– проведение сердечно-легочной реанимации при необходимости.
При отсутствии спонтанного дыхания нужно осуществить интубацию и перевод пациента на ИВЛ. Интубировать нужно максимально быстро, избегая кашля, т.к. кашель вызывает повышение ВЧД, что может привести к ухудшению неврологического статуса пациента с ЧМТ.
Также нужно помнить, что у пациента с политравмой часто травмированы не только голова и нервная система. Поэтому нужно максимально быстро выявить и начать лечить все сопутствующие жизнеугрожающие состояния (внутреннее кровотечение, пневмоторакс и др.)
Первичные исследования (помимо клинического осмотра) включают в себя термометрию, тонометрию, анализы крови (общий, биохимический, в том числе с определением глюкозы, электролитов), УЗИ брюшной полости, рентген грудной клетки и позвоночника для оценки сопутствующих повреждений.
Диагностика пациента с ЧМТ
Первоначальная неврологическая оценка позволяет определить локализацию поражения и степень его тяжести. Оценку состояния нервной системы нужно проводить минимум каждые 30–60 минут до стабилизации.Неврологический осмотр при ЧМТ обычно ограничен, но обязательно должен включать оценку сознания, двигательную функцию и рефлексы, рефлексы ствола мозга, а также характер дыхания.
При оценке сознания нужно помнить, что снижение артериального давления, гипотермия, снижение сатурации могут влиять на уровень сознания, и поэтому требуется повторный регулярный осмотр после коррекции сопутствующих патологий. Основными нарушениями сознания являются угнетение (слабая реакция на окружающие стимулы); ступор (бессознательное состояние, есть реакция только на сильные стимулы); кома (бессознательное состояние, полное отсутствие реакций даже на сильные и болевые стимулы). Наиболее тяжелые изменения уровня сознания можно наблюдать при повреждении ствола мозга (рис. 1).
Некоторые позы могут указывать на поражение определенной части головного мозга:
⦁ децеребрационная ригидность – возникает при поражении ствола мозга; животные имеют опистотонус и разгибание всех конечностей; уровень сознания – ступор/кома; обычно сочетается с плохим прогнозом (рис. 6);
⦁ децеребеллярная ригидность – возникает при остром поражении мозжечка; животные имеют согнутые или разогнутые тазовые конечности, сознание обычно в норме, возможен опистотонус (рис. 7).
При оценке двигательной функции можно выявить такие нарушения:
⦁ парез – снижение двигательной функции;
⦁ паралич (плегия) – полное отсутствие двигательной функции.
Для выявления степени вовлечения ствола мозга нужно проверить основные черепно-мозговые рефлексы. При этом размер зрачков, зрачковый рефлекс и физиологический нистагм дают основную информацию у пациентов с ЧМТ (рис. 8).
Нормальный зрачковый рефлекс (сужение на свет и расширение в темноте) указывает на достаточно хорошую функцию сетчатки, зрительного нерва, зрительного перекреста (хиазмы) и ростральной части ствола мозга.
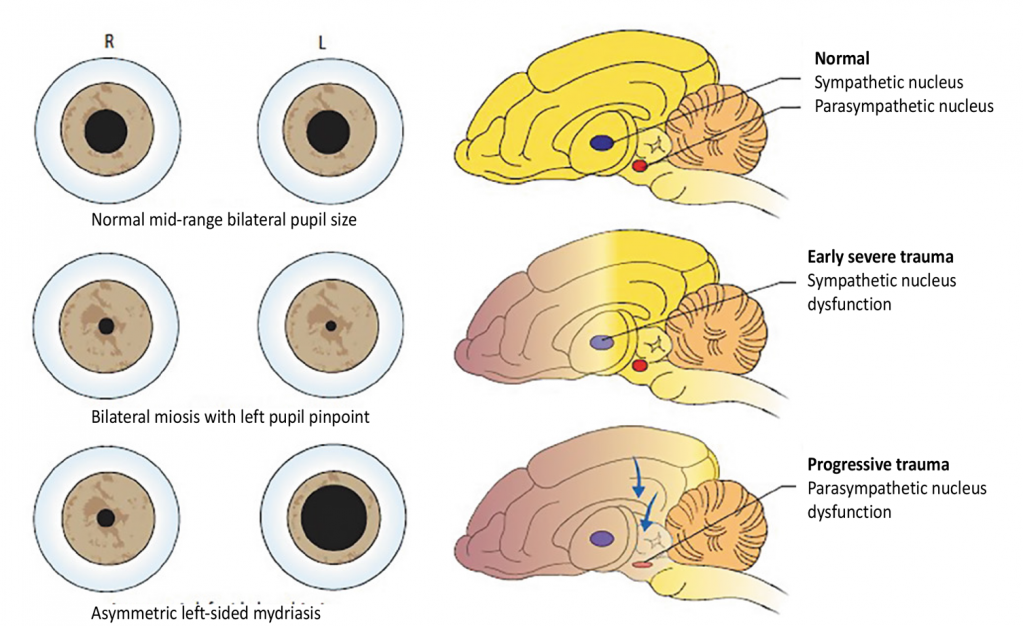
Наличие миоза может указывать на поражение промежуточного мозга, т.к. в нем находятся центры симпатической иннервации. При наличии миоза необходимо обязательно исследовать глаз (т.к. травма глаза и повреждение цилиарных мышц радужной оболочки также могут привести к миозу). Если вместе с миозом присутствуют такие признаки, как птоз, выпадение третьего века, энофтальм (синдром Горнера), нужно локализовать проблему (ствол мозга, шейный отдел спинного мозга, плечевое сплетение, вагосимпатический ствол, среднее ухо).
Двусторонний мидриаз с отсутствием зрачкового рефлекса может указывать на первичное поражение среднего мозга или грыжу мозга и свидетельствует о плохом прогнозе. Прогрессирование от миоза к мидриазу говорит об ухудшении неврологического статуса и требует интенсивного лечения.
Для определения физиологического нистагма нужно поворачивать голову в стороны и наблюдать за движениями глаз. В норме при движении головы влево сначала наблюдается медленная фаза в противоположную сторону (вправо), затем быстрая фаза в сторону движения (влево). Отсутствие физиологического нистагма у пациента с ЧМТ может указывать на повреждение ствола мозга.
Для анализа всей информации, полученной в ходе неврологического осмотра, рекомендуется использовать шкальную оценку. В гуманной медицине используется шкала комы Глазго. Она была адаптирована для ветеринарных пациентов и называется «модифицированная шкала комы Глазго». При этом вся полученная информация делится на три блока, и в зависимости от состояния пациента ставится соответствующее количество баллов.
Оценка моторной функции:
⦁ нормальная походка, нормальные спинальные рефлексы – 6 баллов;⦁ гемипарез, тетрапарез, децеребрационная активность (плавающие движения) – 5 баллов;
⦁ лежачее положение, периодическое повышение тонуса экстензоров – 4 балла;
⦁ лежачее положение, постоянное повышение тонуса экстензоров – 3 балла;
⦁ лежачее положение, постоянное повышение тонуса экстензоров, опистотонус – 2 балла;
⦁ лежачее положение, гипотония мышц, снижение или отсутствие спинальных рефлексов – 1 балл.
Оценка сознания:
⦁ угнетение или делирий, способность отвечать на окружающие стимулы, но ответ может быть несоответствующий – 5 баллов;
⦁ ступор, ответ на визуальные стимулы – 4 балла;
⦁ ступор, ответ на звуковые стимулы – 3 балла;
⦁ ступор, ответ только на повторяющиеся болевые стимулы – 2 балла;
⦁ кома, нет ответа на болевые стимулы – 1 балл.
Оценка рефлексов ствола мозга:
⦁ замедленный зрачковый рефлекс и нормальный/сниженный физиологический нистагм – 5 баллов;
⦁ билатеральный миоз, зрачковый рефлекс отсутствует, нормальный/сниженный физиологический нистагм – 4 балла;
⦁ билатеральный сильный миоз (pinpoint pupils), физиологический нистагм снижен или отсутствует – 3 балла;
⦁ односторонний мидриаз, зрачковый рефлекс отсутствует, физиологический нистагм снижен или отсутствует – 2 балла;
⦁ билатеральный мидриаз, зрачковый рефлекс отсутствует, физиологический нистагм снижен или отсутствует – 1 балл.
Затем все баллы суммируются, а исходя из общей суммы, уже можно говорить о прогнозах.
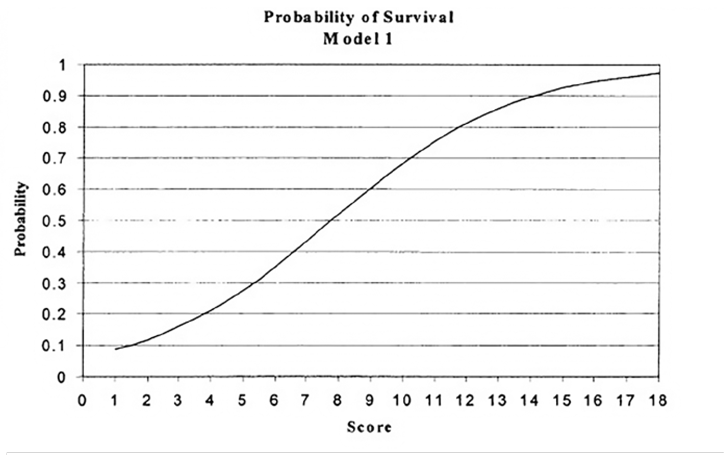
Модифицированная шкала комы Глазго является полезным механизмом в определении прогноза и вероятности выживания пациента с ЧМТ. У пациентов с оценкой 8 вероятность выживания в первые 48 часов составляет 50 % (рис. 9). Также есть данные, что пол, вес, наличие переломов черепа не влияют на выживаемость [5].
Продолжение в следующем номере.






 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург