Если задаться вопросом, насколько часто мы сталкиваемся в своей повседневной практике с болезнью Аддисона, скорее всего, в первую очередь мы ответим: не часто. Так ли это на самом деле? Возможно, мы несколько ошибаемся в нашем представлении, поскольку болезнь Аддисона относится к разряду самых распространенных патологий эндокринной системы среди молодых собак. Не исключено, что в некоторых случаях мы просто не можем интерпретировать данные пациента, чтобы правильно поставить диагноз. Недаром болезнь Аддисона (гипоадренокортицизм) во всем мире именуют «великим симулятором» – термином, который говорит сам за себя: ВЕЛИКИЙ – это слово не требует синонимов; СИМУЛЯТОР – имитатор, мастер маскировки.
Гипоадренокортицизм дословно означает малое количество адренокортикоидных гормонов. Что мы получаем в итоге? Гипофункцию коры надпочечников, которая обладает колоссальной способностью путать клиницистов и наводить на ложный след, так как может проявляться стертой и неспецифической симптоматикой, сходной с клиническими проявлениями многих других заболеваний.
Наверное, если мы представим себе типичного пациента с гипоадренокортицизмом, то обязательно вспомним несколько случаев из своей практики, которые по симптомам, скорее всего, следовало бы диагностировать как болезнь Аддисона, однако по тем или иным причинам мы о ней просто не подумали.
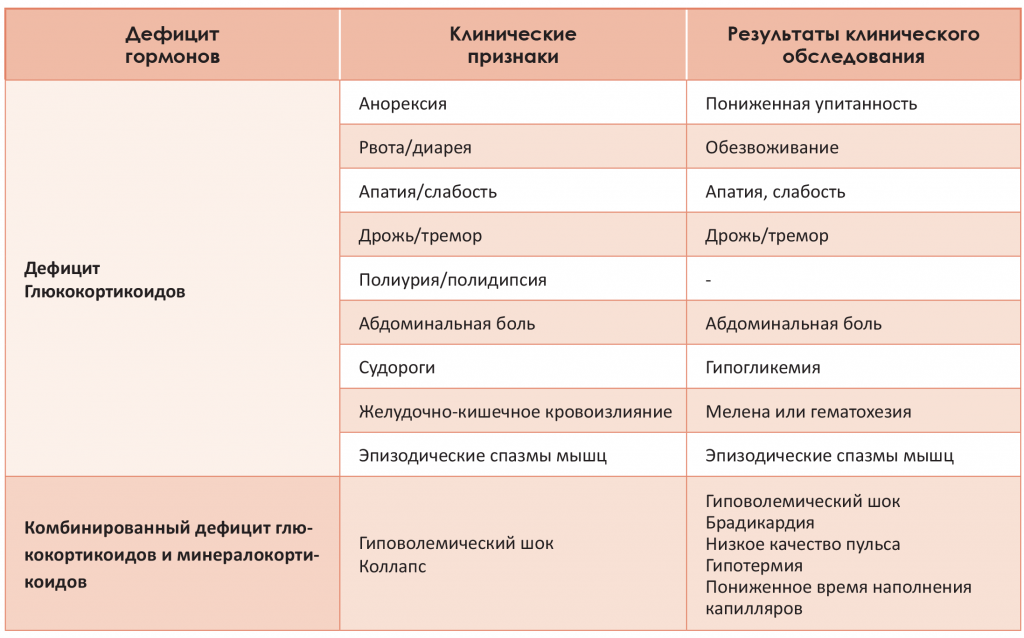
Каковы классические признаки гипоадренокортицизма? Если мы коснемся типичной формы болезни (сочетание недостатка минералокортикоидов и глюкокортикоидов), то ОБЫЧНО это молодая собака, у которой нередко ведущими симптомами достаточно длительное время являются периодические желудочно-кишечные расстройства, иногда сопровождающиеся меленой и/или гематохезией, вялость, отставание в росте и развитии, летаргия, дегидратация. При этом симптомы могут чередоваться с периодами нормального состояния животного. Подавляющее большинство пациентов – это действительно молодые собаки. В литературных источниках отмечено, что болезнь регистрировалась в возрасте от 2 месяцев до 14 лет. Но среднестатистические данные варьируются в диапазоне до 1,5-2-летнего возраста.
Болезнь всегда врожденная. Отмечена генетическая предрасположенность у некоторых пород, таких как стандартный пудель, бордер-колли, дог, ротвейлер, пшеничный и вест-хайленд терьеры, португальская водяная собака, новошотландский ретривер. При этом собака рождается клинически здоровой, несмотря на уже имеющееся заболевание. Симптомы появляются в том возрасте, при достижении которого недееспособной становится более 90% коры надпочечников. Пока кора надпочечников активна хотя бы на 10%, у животного не проявляются очевидные признаки.
В связи с комплексом смазанных симптомов чаще всего такие пациенты получают неспецифическую терапию из-за подозрения на какие-либо гастроэнтерологические патологии, и нередко даже выздоравливают, но только на время.
Очевидным диагноз становится чаще всего тогда, когда мы сталкиваемся с состоянием «криза Аддисона». По сути криз – это гиповолемический шок и коллапс. Он характеризуется всем симптомокомплексом любого гиповолемического шока, кроме следующих немаловажных исключений:
Наличие у собаки брадикардии. Этот симптом сам по себе мало сопоставим с состоянием шока, поэтому при его обнаружении следует подумать в первую очередь о гипоадренокортицизме.
В таблице 1 приведены сведения клинических данных, отмеченных у собак при различных степенях дегидратации. Независимо от степени дегидратации (их количество сведено до трех основных: 5%, 10%, 15%), отличительной особенностью становится брадикардия.
Нередко таких пациентов сопровождает состояние гипогликемии.
Данные анамнеза помогут правильно интерпретировать причину произошедшего.
По такой схеме развивается классическое течение типичной формы гипоадренокортицизма. Но есть вероятность столкнуться и с атипичным проявлением болезни, связанной лишь с недостаточным синтезом глюкокортикоидов. В этом случае у пациента не разовьется криз Аддисона в его истинном понимании и не будет наблюдаться дегидратация. Клиническая картина будет характеризоваться в основном периодическими желудочно-кишечными расстройствами, гипогликемией, вялостью, отставанием в росте и развитии.
В таблице 2 представлены сводные данные о характеристике основных симптомов и данных физикального осмотра в зависимости от того, какой формой болен пациент.
Кроме анамнеза и характерных данных физикального осмотра, нам также помогут поставить диагноз данные рутинных лабораторных тестов. По-прежнему важно определить, с какой формой болезни (типичной, атипичной) мы столкнулись и есть ли у пациента состояние криза. В случае криза все рутинные исследования будут свидетельствовать о состоянии гиповолемии. В связи с этим нередко отмечаются признаки гемоконцентрации с повышением гематокрита, количества эритроцитов и гемоглобина. Однако при длительном течении болезнь нередко сопровождается анемией.
Экспресс-диагностика, необходимая при реанимации пациента, включает определение следующих основных параметров:
– Гематокрит;
– рН крови;
– Маркеры уремии: креатинин, мочевина;
– Концентрация общего белка и альбумина;
– Концентрация электролитов: Na++, К+, Cl-.
Соотношение Na:К < 23:1 в сыворотке крови рассматривается как характерная особенность пациентов с болезнью Аддисона (особенно в состоянии криза).
НО! Это изменение не является патогномоничным симптомом. Примерно 10-30% собак имеют нормальные концентрации электролитов на момент постановки диагноза. Это происходит из-за ранней диагностики или проявлений атипичных случаев болезни.
Важно: диагноз не исключается, когда при наличии клинических признаков наблюдаются незначительные (или отсутствуют ВОВСЕ) электролитные изменения. Особенно если пациент проходит диагностику уже после проведенной инфузионной терапии.
Содержание калия в сыворотке крови, при котором возникают изменения ЭКГ, варьируется у разных пациентов, при этом последовательность электрокардиографических изменений сохраняется (она указана в очередности возникновения):
зубец Т;
комплекс QRS;
изменение/исчезновение зубца Р;
волны, напоминающие синусоидную кривую.
Гиперкалиемия может иметь разную степень выраженности: от легкой до тяжелой.
Легкая степень соответствует концентрации К+ 5,5-6.5 ммоль/л. В этом случае при проведении электрокардиографии обычно характерно только увеличение высоты зубца Т. При концентрации К+, превышающей 6,5 ммоль/л, обычно наблюдается расширение комплекса QRS и уменьшение амплитуды QRS, увеличение длины P-волн и интервала P-R.
Тяжелая степень развивается при К+ более 8,5 ммоль/л: P-волны могут полностью исчезать, возникают сердечная фибрилляция и асистолия. Эта степень гиперкалиемии наиболее жизнеугрожающая и требует экстренной помощи.
Методы визуальной диагностики играют вспомогательную роль при подтверждении диагноза и помогают осуществить дифференциальную диагностику.
При проведении рентгенографии грудной полости отмечают последствия гиповолемии: микрокардия, микрогепатия, сужение просвета легочной артерии краниальной доли легкого, каудальной полой вены. Иногда с гипоадренокортицизмом сочетается мегаэзофагус. При развитии этого осложнения будут заметны характерные рентгенографические отклонения.
При проведении УЗИ брюшной полости отличительной особенностью часто становится гипоплазия обоих надпочечников. У собак надпочечники считаются гипоплазированными, когда левый надпочечник <3 мм, правый <3,4 мм в поперечном сечении. Нередко такие железы невозможно визуализировать. НО! Если изменений размеров данного органа не выявлено, это не означает отсутствия у собаки болезни Аддисона.
«Золотым стандартом» подтверждения диагноза остается тест стимуляцией АКТГ.
Есть несколько условий, которые необходимо соблюдать при проведении теста.
Собака перед проведением пробы не должна получать экзогенных глюкокортикоидов (или после их последнего применения должно пройти не менее нескольких недель).
С эндогенным кортизолом не реагирует перекрестно только дексаметазон. Но дексаметазон тормозит синтез эндогенного кортизола по истечении 4-6 часов с момента его введения. Соответственно, в случае крайней необходимости применения глюкокортикоидов можно инъецировать дексаметазон, однако тест при этом должен быть завершен не позднее 4 часов с момента введения препарата.
Схематично порядок проведения теста можно изобразить следующим образом:
У большинства больных собак значения кортизола не определяются с помощью коммерческих тест-систем или составляют менее 28 нмоль/л в обеих пробах крови. В случае, когда концентрация базального кортизола окажется выше 56 нмоль/л, можно исключить гипоадренокортицизм.
Схематично порядок интерпретации теста можно изобразить следующим образом: на диаграмме указаны концентрации кортизола до и после стимуляции надпочечников адренокортикотропным гормоном (вертикальная ось, нмоль/л).
Другие (кроме болезни Аддисона) причины неадекватного или стертого ответа на стимуляцию АКТГ:
предшествующее лечение глюкокортикоидами, митотаном, трилостаном, кетоконазолом;
ошибки, допущенные при введении АКТГ и проведении теста.
Лечение
Лечение пациента во многом зависит от того, на каком этапе был поставлен окончательный диагноз. При развитии криза первостепенным является проведение реанимационных мероприятий. В этом случае основные этапы лечения следующие:Инфузионная терапия, цели которой: восстановление объема циркулирующей крови (ОЦК); регуляция кислотно-щелочного равновесия (КЩО) и водно-электролитного баланса; поддержание адекватного сердечного выброса; нормализация кислородно-транспортной функции крови; обеспечение организма пластическими и энергетическими субстратами.
Коррекция аритмии, электролитных расстройств.
Применение глюкоминералокортикоидов (при этом собаки с атипичной первичной формой первоначально требуют лечения с использованием только глюкокортикоидов).
Коррекция гипогликемии (1 г глюкозы на 1 кг массы тела).
Переливание компонентов крови при тяжелой геморрагической анемии.
Коррекция тяжелого метаболического ацидоза.
Отдельным вопросом следовало бы рассмотреть коррекцию электролитных расстройств. Коррекция гиперкалиемии может проводиться любым из рекомендованных в литературе способов: применение смеси инсулин-глюкоза, препаратов кальция, форсирование диуреза. Но нередко гиперкалиемия купируется при начале инфузионной терапии и этиотропного лечения глюкоминералокортикоидами без применения дополнительных средств. Стойкая гиперкалиемия при концентрации К+ в крови до 7 ммоль/л требует только коррекции инфузионной терапии (усиления экскреции и «разбавления» сыворотки крови). При стойкой концентрации К+ в крови 7 ммоль/л и более рекомендована коррекция с использованием дополнительных методов:
Препараты кальция (обеспечивают устранение токсического действия калия на сердце). 10%-й раствор глюконата кальция вводят внутривенно медленно из расчета 50-100 мг/кг в течение нескольких минут. Эффект снижения порогового потенциала и повышения разницы потенциалов между потенциалом покоя и пороговым потенциалом клеточной мембраны виден в течение нескольких минут и длится примерно 20-30 минут. При этом в ходе инфузии необходим ЭКГ-мониторинг, чтобы вовремя выявить аритмии, вызываемые кальцием.
Перемещение калия внутрь клетки. С этой целью применяется смесь инсулин–глюкоза: 1-3 гр. глюкозы должны приходиться на каждую ЕД используемого инсулина короткого действия. Глюкозу вводят в физраствор для получения 5-20%-го раствора декстрозы. Инсулин дозируется из расчета 0,1-0,2 ЕД/кг. Начальная скорость инфузии инсулина с постоянной скоростью составляет 0,05 ЕД/кг/час, инсулин разводится в 0.9%-м растворе натрия хлорида вместе с глюкозой. Скорость инфузии регулируется на основе почасового измерения уровня ГК. При этом возможно развитие гипогликемии даже через несколько часов после введения инсулина. С целью профилактики такого осложнения можно рекомендовать ежечасный контроль ГК.
Гипонатриемия заслуживает не меньшего внимания, чем гиперкалиемия.
НО! Внутривенное введение гипертонических растворов пациентам с тяжелой гипонатриемией опасно, так как быстрое повышение концентрации Na++ в сыворотке крови может привести к демиелинизации тканей головного мозга. На этом этапе возникает конфликт между необходимостью коррекции гиповолемии, восполнения концентрации натрия и опасности демиелинизации. С этой точки зрения начальная скорость инфузии физиологического раствора должна составлять 20-40 ml/kg/h.
Следует также учитывать формулу расчета объема инфузионной терапии, в том числе для пациентов в состоянии шока.
ДО (дефицитный объем жидкости), мл = ДО животного (% обезвоживания х кг веса тела х 1000) + 24-часовой поддерживающий объем (40-50 мл/кг веса в сутки) + дополнительные потери.
Устранение ДО животного осуществляется в течение 6-8 часов.
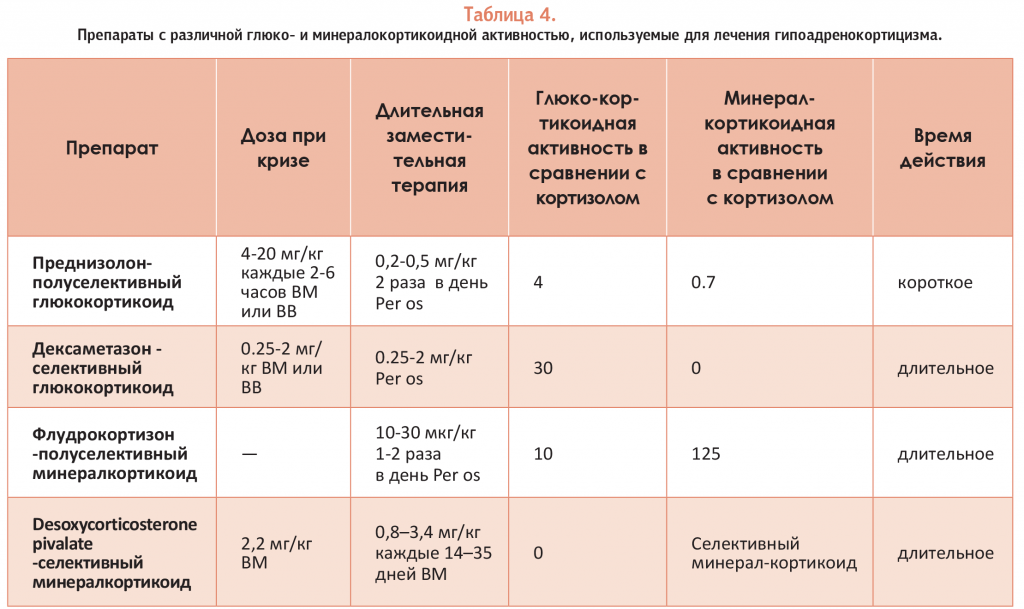
При подтверждении диагноза и стабилизации состояния пациента основа лечения – это пожизненная заместительная терапия, призванная восполнять недостаток минералокортикоидов и/или глюкокортикоидов. В случае типичной формы болезни Аддисона самым предпочтительным вариантом лечения становится применение селективного минералокортикоида Desoxycorticosterone pivalate (DOCP).
НО! Этот препарат в Российской Федерации недоступен.
В наших условиях мы можем применять полуселективный минералокортикоид флудрокортизон. Препарат широко распространен в медицинских аптеках. Низкие дозы флудрокортизона используются первоначально с последующим их титрованием на основе клинического эффекта и концентрации электролитов в сыворотке крови. Первоначально контроль Na++/K+, мочевины и креатинина проводится 1 раз в неделю, а после подбора дозы и стабилизации состояния – каждые 3-6 месяцев. Со временем может потребоваться повышение дозы. Итоговая суточная доза составляет 0,01-0,08 мг/кг массы тела. Иногда развиваются клинические проявления повышенной секреции кортизола, проявляющиеся полиурией и полидипсией.
При атипичной форме болезни оценка дозы глюкокортикоидов носит более субъективный характер. В отличие от типичной формы нет лабораторных тестов, оценка которых даст достоверный результат. При относительной передозировке можно ориентироваться на клинические признаки гиперадренокортицизма: полиурия, полидипсия, полифагия.
В таблице 4 приведены данные о препаратах с различной глюкоминералокортикоидной активностью. В зависимости от типа болезни можно выбрать различные варианты лечения. Препараты с равной глюкокортикоидной и минералокортикоидной активностью не подходят для длительного контроля пациентов с типичной формой болезни, поскольку для достижения адекватного минералокортикоидного эффекта требуется чрезмерное применение глюкокортикоидов.
Преднизолон и дексаметазон применимы при типичной форме болезни только на этапе лечения, соответствующем стабилизации состояния и требующем применения инъекционной формы препарата. С целью длительного лечения пациентов с атипичной формой болезни Аддисона предпочтителен преднизолон.
Таблица №4. Препараты с различной глюко- и минералокортикоидной активностью, используемые для лечения гипоадренокортицизма.
При своевременной постановке диагноза и проведении этиотропного лечения можно добиться хорошего качества и достаточно большой продолжительности жизни. Средняя продолжительность жизни с момента начала лечения собак составляет 4,7 года (от 7 дней до 11,8 лет).
Клиническое здоровье пациента возможно только во время заместительной терапии. Прекращение лечения приведет к рецидиву заболевания. Атипичные первичные формы болезни со временем могут сопровождаться дефицитом минералокортикоидов и потребовать коррекции терапевтического лечения. Также увеличение дозы может понадобиться и в ходе лечения пациентов с типичной формой болезни, что связано с прогрессией атрофии коры надпочечников. Такие осложнения, как мегаэзофагус и тяжелое желудочно-кишечное кровотечение, могут снижать эффективность проводимого лечения.
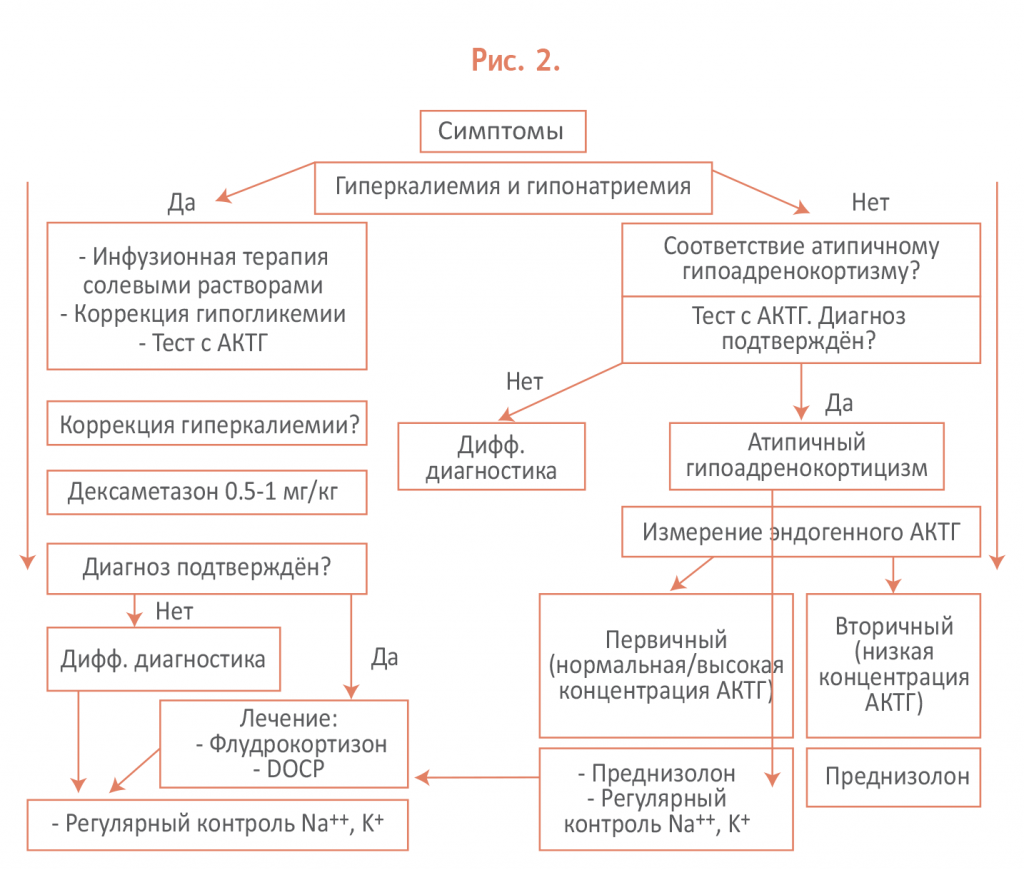
Схематично алгоритм диагностики и контроля собак с гипоадренокортицизмом можно изобразить следующим образом:





 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург