Список сокращений:
SIRS (systemic inflammatory response syndrome) – синдром системного воспалительного ответа;
НПВС – нестероидные противовоспалительные средства;
MRD (moisture retentive dressing) – влагоудерживающие раневые покрытия;
FIV (feline immunodeficiency virus) – вирус иммунодефицита кошек;
FeLV (feline leukemia virus) – вирус лейкоза кошек;
PSI (pound-force per square inch) – фунт на квадратный дюйм (единица измерения давления).
Эффект «айсберга» – определение, характеризующее ситуации, при которых минимальное поверхностное видимое повреждение скрывает под собой более серьезную травму. В ветеринарной практике этот эффект чаще всего встречается при наличии кусаных и огнестрельных ран, а в гуманной медицине он также описан при электротравмах, когда значимое глубокое повреждение тканей происходит одновременно из-за электрического и термического воздействия, при этом внешнее повреждение кожи выглядит минимальным10.
Патогенетические основы эффекта
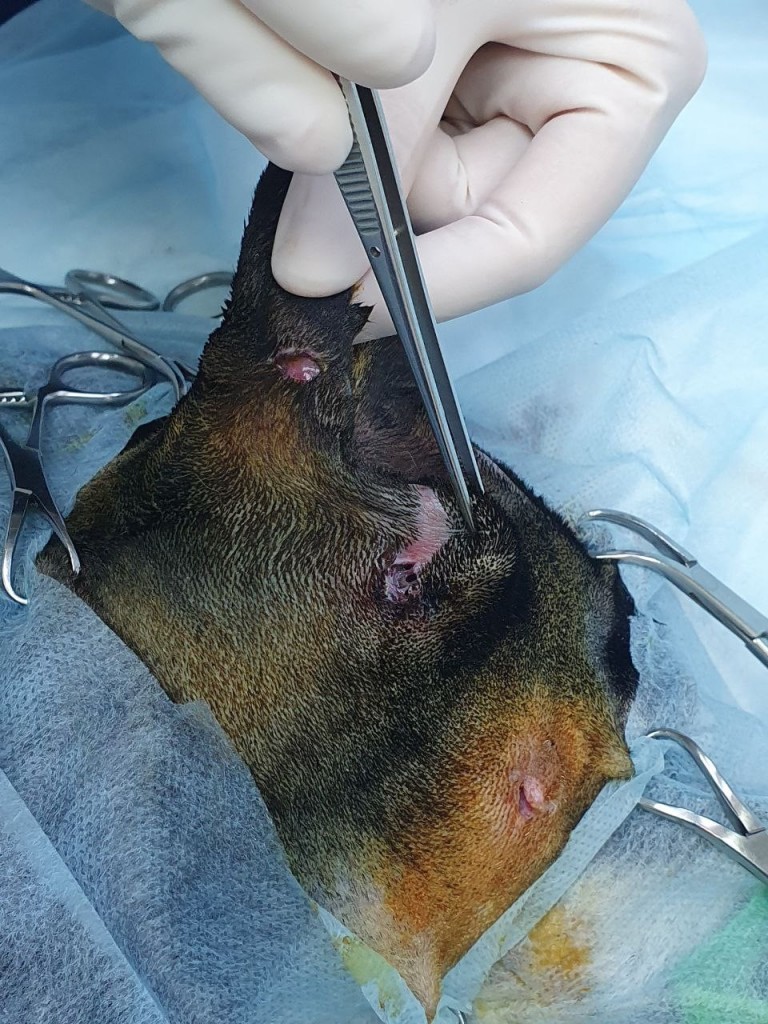
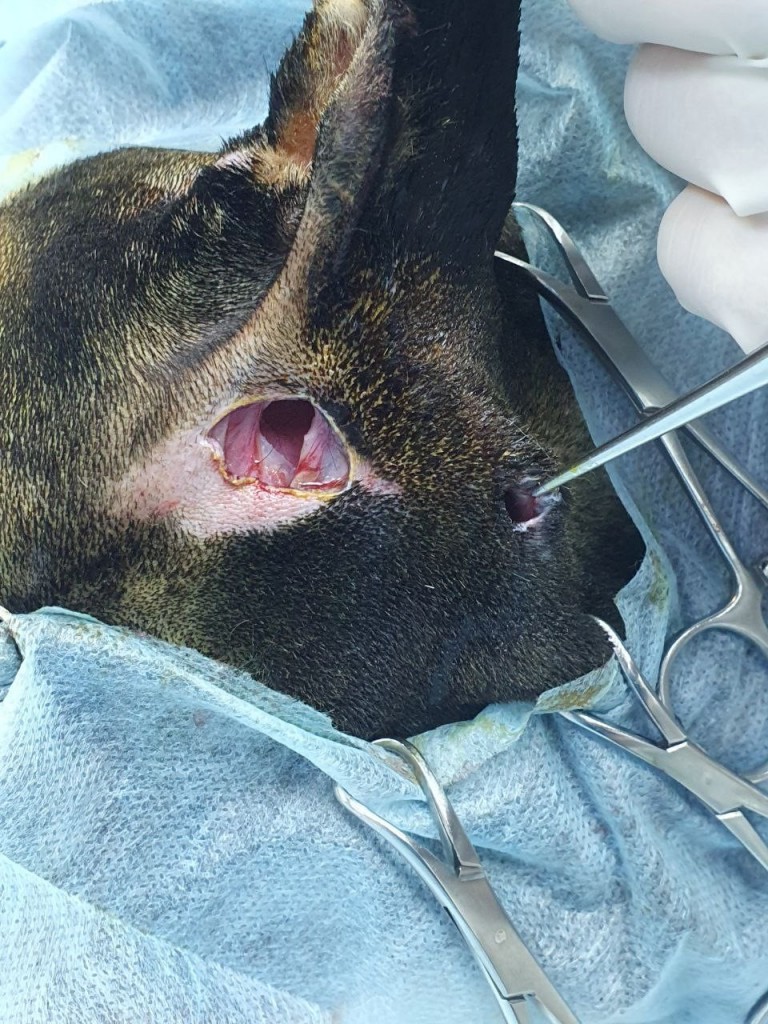
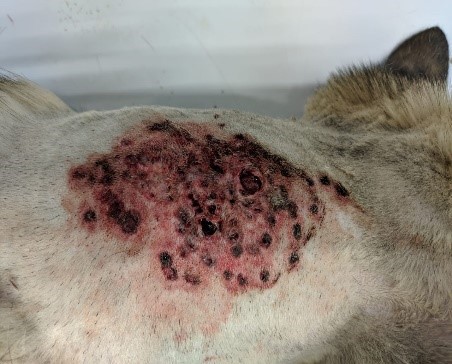
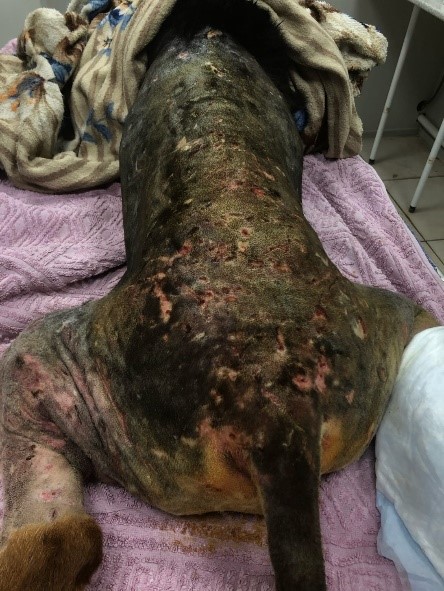
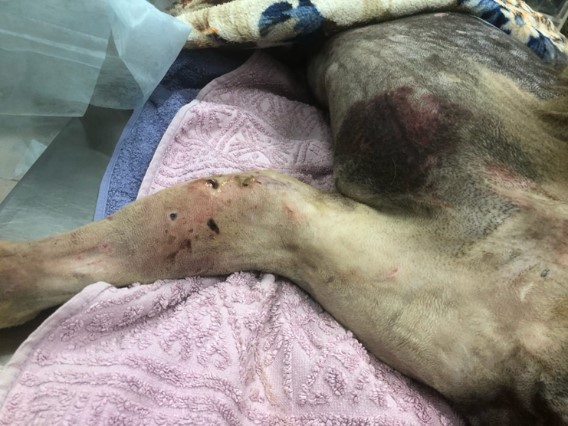
Когда атакующий зверь мотает головой во время укуса, часто оставляя только колотые раны на коже, эластичная кожа жертвы движется вместе с зубами нападающего, которые могут разрывать фиксированные и менее эластичные глубже лежащие ткани, создавая мертвое пространство и загрязняя рану бактериями и инородным материалом (фото 1). Зубы могут оказывать давление ≤ 450 psi (31,6 кг/см2), что еще больше компрессирует сосудистую сеть и ткани.У пациентов с кусаными ранами, которые первоначально кажутся стабильными, через несколько дней может развиться синдром системного воспалительного ответа (SIRS) или сепсис (SIRS + инфекция) из-за того, что локальный воспалительный, иммунологический, коагуляционный и фибринолитический каскад может серьезно нарушить защитные механизмы организма (фото 2).
Кусаные раны зачастую сильно загрязнены разнообразной смесью анаэробных и аэробных бактерий, которые попадают в рану с поверхности кожи жертвы при ее повреждении, из окружающей среды во время драки и со слюной кусающего животного. Бактериальные штаммы, наиболее часто встречающиеся в кусаных ранах собак, включают аэробы Pasteurella, Streptococcus и Staphylococcus, анаэробы Fusobacterium и Bacteroides1, а также иные, менее часто встречающиеся микроорганизмы. Раны от укусов кошек также являются полимикробными с наиболее частым риском заражения микроорганизмами Pasteurella. Из-за высокого риска развития полимикробной инфекции в ране антибиотики часто используются сразу же после ранения (по возможности). Несмотря на то что материал, полученный из кусаных ран (по данным различных исследований), не давал роста бактериальной культуры в половине случаев2, в одной трети случаев4 и в 16% случаев7, надо помнить, что результаты in vitro не всегда могут отражать реальное поведение микроорганизмов in vivo (в ране). Поскольку основная причина послеоперационной летальности у пациентов с кусаными ранами – это сепсис, SIRS, последующая полиорганная недостаточность, антибиотикотерапия не должна откладываться в тяжелых случаях.
Во время укуса вместе со слюной нападающего могут передаваться такие опасные для жизни вирусы, как FIV (вирус иммунодефицита кошек), FeLV (вирус лейкоза кошек) и вирус бешенства. Опасность передачи вируса бешенства человеку должна учитываться и обсуждаться с владельцами при поступлении животных с кусаными ранами в клинику до начала каких-либо действий с пациентом.
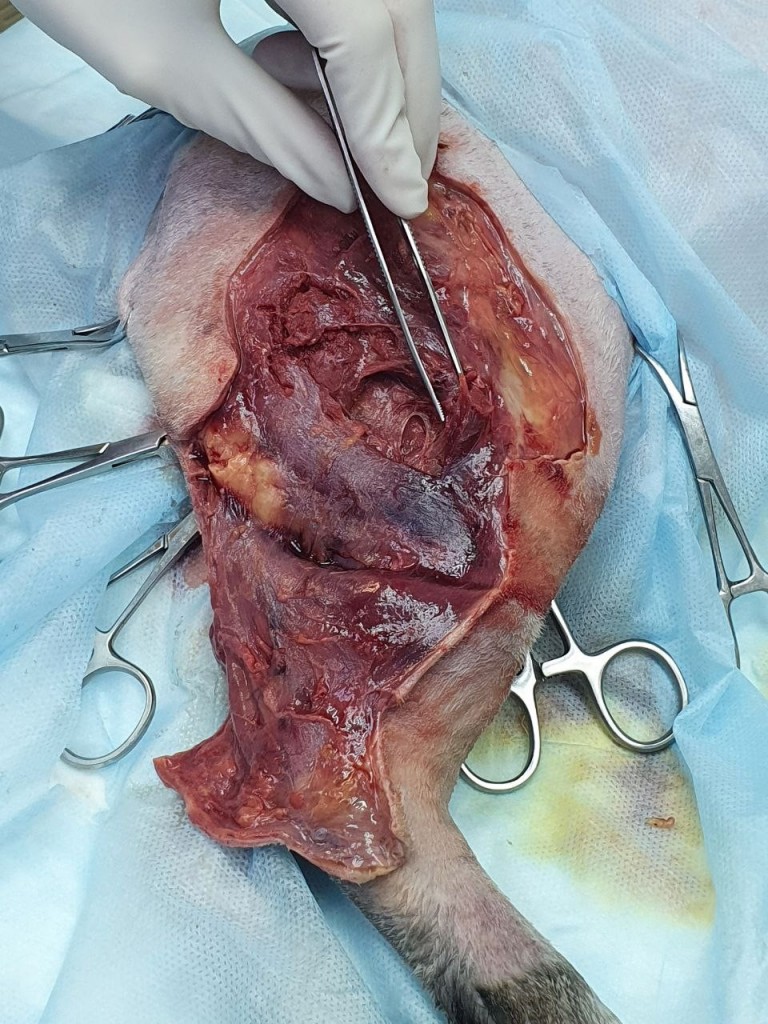
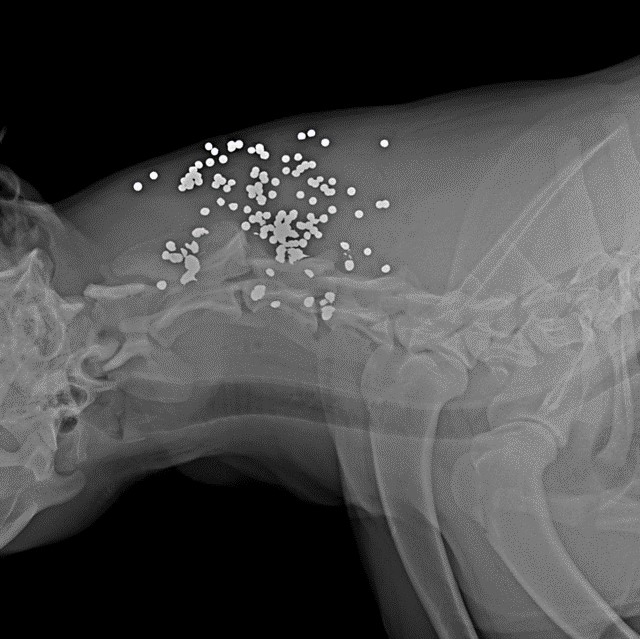
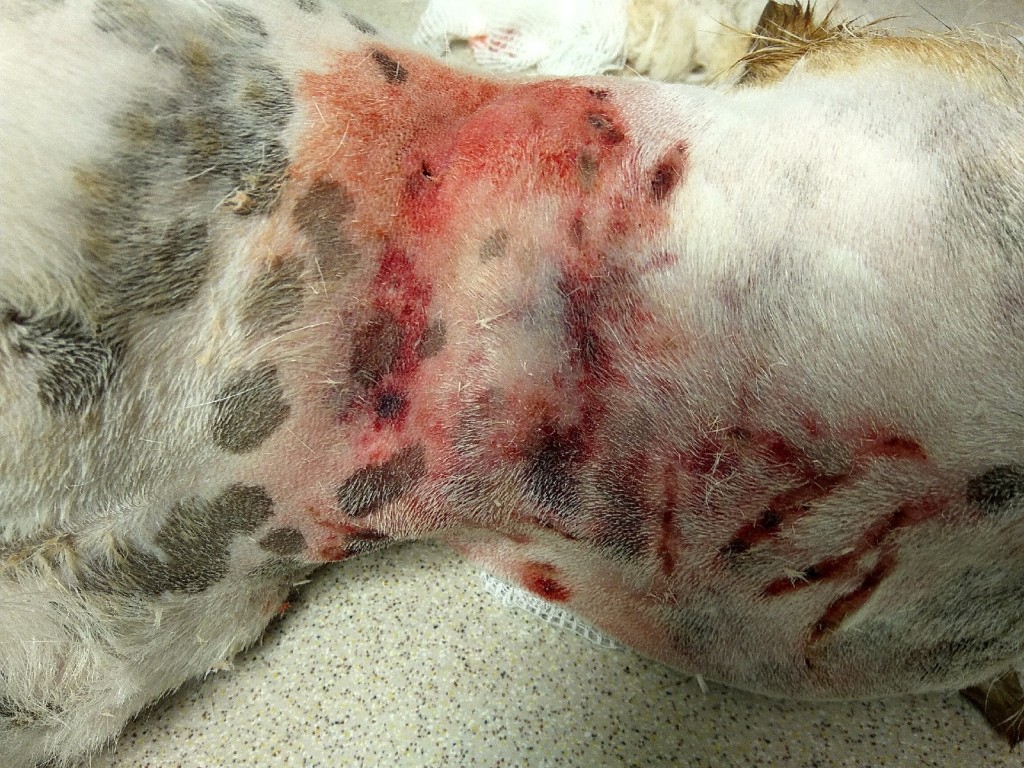
Огнестрельные раны чаще всего возникают из-за повреждающего воздействия пуль или дроби, которые оказывают комплексный эффект – собственно механическая травма, ожог и контузия тканей. Удельный вес и относительные когезионные свойства тканей влияют на степень тяжести их повреждения. Плотные ткани, такие как кость, поглощают большее количество кинетической энергии снаряда; костные отломки, в свою очередь, могут вызывать вторичное ранящее действие, усиливая локальное повреждение мягких тканей. Кожа и легкие обладают более высокими эластичными свойствами и способны лучше поглощать часть кинетической энергии снаряда без значимой травматизации (фото 3). В результате эластичные ткани (способные к растяжению) лучше выдерживают травму от снаряда по сравнению с менее упругими и эластичными (внутренние органы, мышцы).
Первая помощь
Все животные, поступающие с острыми ранениями, должны рассматриваться как экстренные, поэтому оценку состояния и триаж таких пациентов необходимо проводить как можно раньше (при поступлении звонка, в холле). Опасные для жизни травмы (например, разрыв трахеи или раны, проникающие в грудную и брюшную полости, сильное кровотечение) должны незамедлительно устраняться приемлемыми методами с использованием оксигенотерапии, инфузионных растворов, продуктов крови, вазопрессоров, торакоцентеза, интубации, компрессионных повязок, актуальных гемостатических материалов и других методов в зависимости от ситуации. ⠀ ⠀ ⠀ ⠀Физикальный осмотр
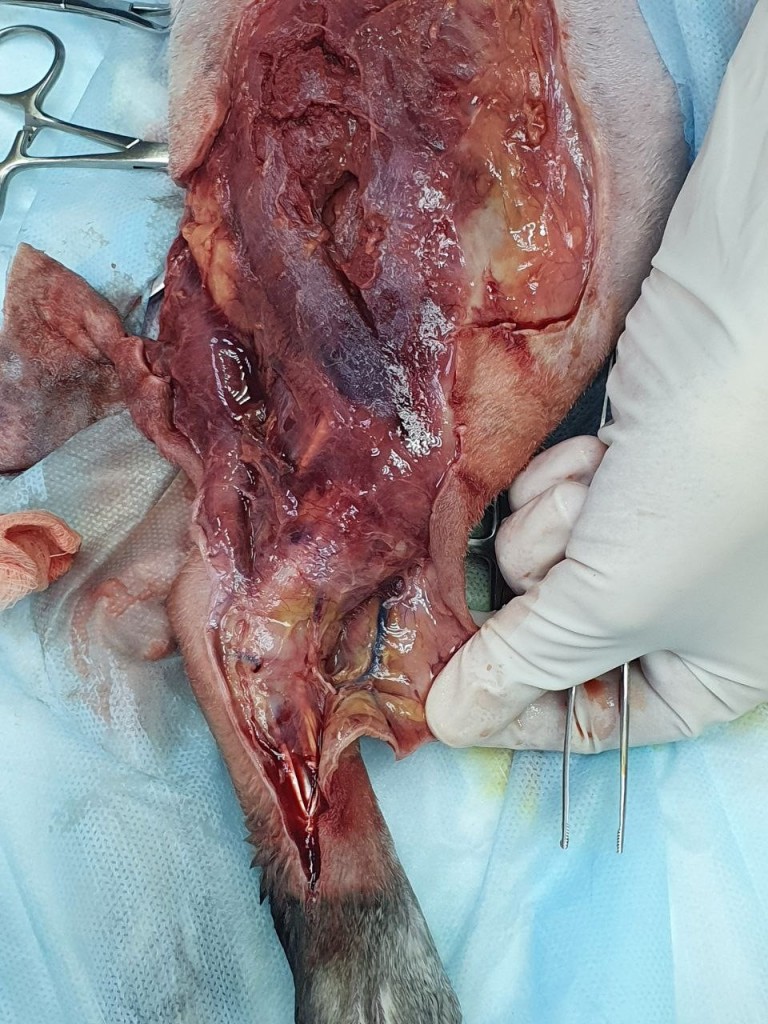
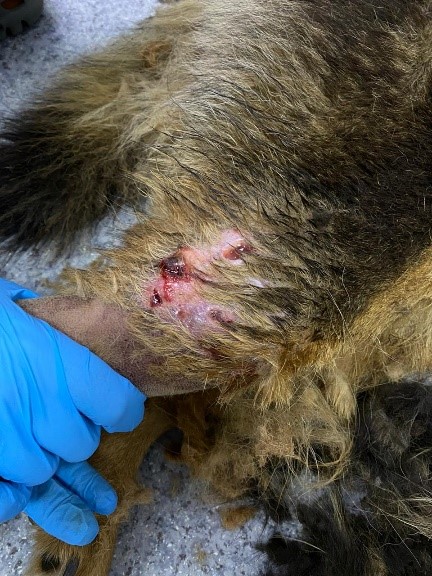
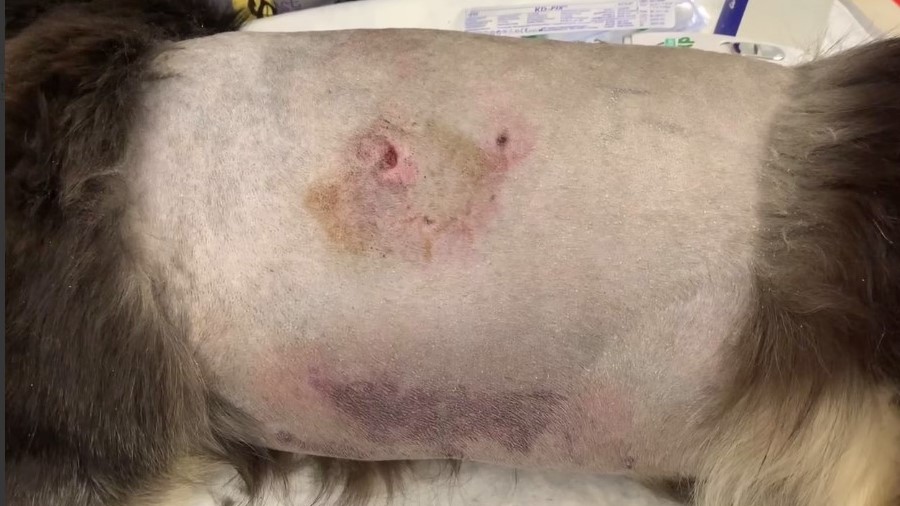
⠀⠀ ⠀Тщательное обследование требует обширного бритья, чтобы выявить скрытые раны (особенно под густой шерстью). Гематомы на коже часто указывают на наличие травмы (фото 4). В случае отсутствия возможности проведения немедленной ревизии и хирургической обработки необходимо покрывать раны стерильными повязками до стабилизации состояния пациента.
Раны с эффектом «айсберга» могут сопровождаться повреждением позвоночника, ЦНС, переломами, разрывом мышц и связок, повреждением органов грудной и брюшной полостей.
В этой связи пациентов с такими ранами необходимо обследовать на наличие неврологических нарушений, нестабильности опорно-двигательного аппарата и повреждения полостей тела.
Седация или анестезия часто необходимы для полной оценки раны. Для исследования кусаных/колотых и огнестрельных ран используйте метод зондирования стерильным инструментом, выявляя глубину или объем мертвого пространства. Поскольку раневые каналы могут быть нелинейными (в результате мотающих движений головой нападающего), повреждения могут быть глубже, чем можно обнаружить путем зондирования, поэтому оно не должно быть единственным методом при определении нарушения целостности брюшной или грудной стенки.
Травма трахеи может быть заподозрена при обнаружении пневмомедиастинума, подкожной эмфиземы или колебания кожи в области шеи в такт дыхательных движений (фото 5, видео 1). Разрывы пищевода могут быть клинически неочевидными в течение нескольких дней. Функцию гортани у пациента следует оценивать под легкой седацией (с использованием эндоскопа или ларингоскопа).
Документация с фотографиями и детальным описанием раны в динамике может помочь контролировать процесс заживления и быть полезной для клиентов в случае судебного разбирательства. ⠀
Диагностические процедуры
Лабораторные тесты должны включать клинический и биохимический анализы крови. Если есть возможность, то пробы крови лучше отбирать в процессе проведения физикального исследования и постановки внутривенных катетеров до введения каких-либо препаратов. Тесты на коагуляцию полезны в том случае, если у пациента присутствует риск развития ДВС (диссеминированного внутрисосудистого свертывания).Рентген может выявить переломы, вывихи, эмфизему, инородный материал, свободную жидкость или воздух в грудной или брюшной полости, разрыв стенки тела или диафрагмы ± грыжу. Однако отсутствие рентгенологических отклонений не исключает факта наличия внутренних повреждений.
Ультразвуковое исследование помогает выявить свободную жидкость в полостях тела, значимые повреждения внутренних органов, произвести пункцию полостей (торако- и абдоминоцентез) под визуальным контролем. При получении материала проводится цитологическое исследование.
Эндоскопия показана при укусах в области шеи и в случае подозрения на наличие травм гортани, трахеи и пищевода. КТ, МРТ и фистулография также могут предоставить дополнительные диагностические данные.
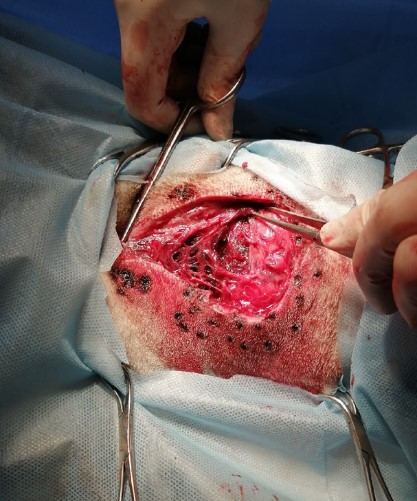
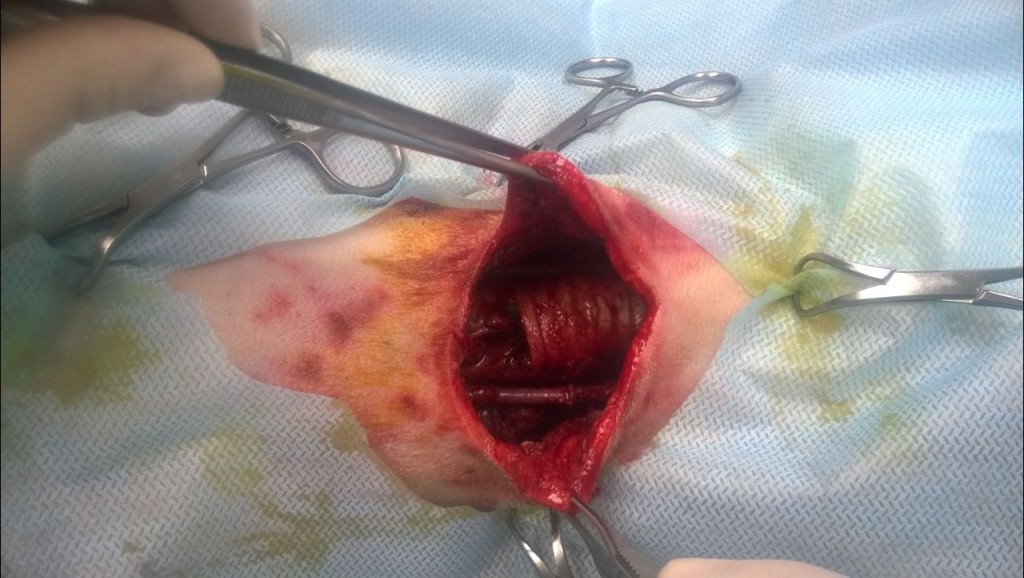
Неотложная хирургическая ревизия брюшной/грудной полости рекомендуется при подозрении на серьезное повреждение внутренних органов и в случаях обнаружения признаков проникновения в полости (например, наличие свободного воздуха) или наличия ран в области стенок тела, при которых нельзя исключить проникновение (фото 6, видео 2, 3. Фото и видео предоставлены Константином Новиковым, ветеринарным врачом-хирургом МВЦ «Два сердца»).
Бактериологическое исследование ран желательно проводить до начала антибиотикотерапии. Образец, полученный из глубоких тканей, может показать более репрезентативный результат, чем мазок с поверхности раны. Если владельцы финансово ограничены, то можно отложить исследование и проводить его тогда, когда рана в процессе лечения начнет демонстрировать клинические признаки инфекции. Кошки, укушенные другими кошками, в идеале должны быть проверены на FIV и FeLV по прошествии 60 дней после укуса3.
Продолжение в следующем номере
Литература:
- Abrahamian F. M. and Goldstein E. J. C. Microbiology of Animal Bite Wound Infections. Clin Microbiol Rev, 24(2): 231–246, 2011.
- Ateca L. B. Organ dysfunction and mortality risk factors in severe canine bite wound trauma. J Vet Emerg Crit Care, 24(6): 705–14, 2014.
- Grambow Campbell B. Bite Wounds, Clinician’s Brief [online], 2013.
- Griffin G. M. and Holt D. E. Dog bite wounds: bacteriology and treatment outcome in 37 cases. J Am Anim Hosp Assoc, 37(5): 453–60, 2001.
- Glaser R., Kiecolt-Glaser J. K. Stress-induced immune dysfunction: Implications for health. Nature Reviews Immunology, 5:243–51, 2005.
- Jean-Philippe Gouin, Janice K. Kiecolt-Glaser. The impact of psychological stress on wound healing: methods and mechanisms. Immunology and Allergy Clin North Am, 31(1): 81–93, Feb 2011.
- Meyers B. et al. The bacterial and antimicrobial susceptibility of infected and non-infected dog bite wounds: fifty cases. Vet Microbiol, 127(3–4): 360–8, 2008.
- Michael M. Pavletic, Nicholas J. Trout. Bullet, bite, and burn wounds in dogs and cats. Vet Clin Small Anim, 36(4): 873–893, 2006.
- Kate Parkinson. Bite wounds. Veterinary practice today. V.7, I.5, 2019
- Krishna Manandhar, Jayan Shrestha, Sangam Rayamajhi, Ishwar Lohani. Electrical Injuries: The Iceberg Phenomena. Journal of Society of Surgeons of Nepal, 20(2): 4–12, 2017.



 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург