Окончание. Начало в № 1.2016
Автор: Смирнова О. О., кандидат биологических наук, ветеринарный врачтерапевт. Ветеринарная клиника неврологии, травматологии и интенсивной терапии, г. Санкт-Петербург.
Список сокращений: ГК – глюкоза крови, ДКА – диабетический кетоацидоз, ЖКТ – желудочно-кишечный тракт, АД – артериальное давление, ОРИТ – отделение реанимации и интенсивной терапии, СД – сахарный диабет, К – калий, Na – натрий, P – фосфор.
Лечение ДКА
Эта патология носит ургентный характер и требует незамедлительного оказания правильно организованной помощи [17]. Серьезные метаболические последствия ДКА, которые включают в себя тяжелый метаболический ацидоз, гиперосмолярность, обязательный осмотический диурез, обезвоживание и электролитный дисбаланс, очень быстро становятся опасными для жизни. В тяжелых случаях либо при отсутствии возможности круглосуточно наблюдать за животным необходимо направить его на лечение в стационар ветеринарной клиники [2, 3, 16].
Лечение ДКА основано на эффективной регидратации, коррекции электролитных нарушений и введении инсулина [4, 16]. Немаловажным этапом стабилизации пациента становится также обеспечение углеводным субстратом во время инсулинотерапии и выявление факторов, провоцирующих развитие ДКА (например, инфекций, опухолевых процессов) [4, 17]. Дополнительное лечение зависит от наличия сопутствующих патологий. Например, при наличии инфекционной патологии может быть рекомендована антибиотикотерапия [4, 14].
Важно помнить: адекватная терапия не означает, что нужно как можно быстрее форсировать восстановление нормальных лабораторных показателей у животного. Излишне агрессивное лечение может привести к осмотическим и биохимическим проблемам; резкие изменения жизненно важных показателей могут быть более опасными, чем отсутствие изменений вообще. Если все отклонившиеся от нормы показатели возможно медленно скорректировать до нормальных (в течение 36–48 часов), то вероятность успешного результата лечения заметно повышается [4].
Инфузионная терапия
Инфузионная терапия – это первостепенная помощь пациенту с ДКА, так как большинство собак и кошек с ДКА дегидратированы, причем некоторые – очень сильно [16, 17]. Инфузионная терапия при коррекции ДКА преследует несколько целей. Первая – это возмещение и поддержание физиологического жидкостного баланса и, как следствие, обеспечение достаточной объемной скорости кровотока сердца, нормального артериального давления и притока крови к тканям. Вторая – это понижение концентрации глюкозы в плазме путем повышения клубочковой фильтрации и тока мочи и, соответственно, экскреции глюкозы. Этот эффект достигается даже при отсутствии введения инсулина. Третья – это коррекция дефицита общего количества натрия в организме и дефицита калия [4, 17].
Самым тяжелым пациентам следует установить центральный венозный катетер. Однако в большинстве случаев возможно адекватное лечение с использованием периферического венозного катетера. Первое действие при планировании инфузионной терапии – определить общую 24-часовую потребность в жидкости путем оценки степени дегидратации пациента с учетом требований к поддерживающему объему (60 мл/кг в день) и наличия дополнительных потерь (если у пациента есть рвота, диарея, одышка).
Вид инфузионной терапии зависит от уровня электролитов в сыворотке крови. У большинства кошек и собак наблюдается тяжелый дефицит общего количества натрия в организме. Если концентрация электролитов в сыворотке крови не требует иного или неизвестна, первоначальным препаратом выбора для внутривенной инфузионной терапии является 0.9%-ный раствор натрия хлорида с добавлением препаратов калия в дозировках, соответствующих состоянию пациента. Вводить 0.9%-ный раствор натрия хлорида следует со скоростью, достаточной для устранения обезвоживания в течение 12–24 часов. Корректировка проводится в зависимости от степени восполнения потерянной жидкости, диуреза и того, сохраняется ли потеря жидкости [3, 4, 14]. По рекомендациям Нелсона Р., Фелдмена Э., Ettinger S. начальная скорость введения составляет 60–100 мл/кг/сутки с последующей корректировкой по результатам оценки степени восстановления водного баланса, диуреза и сохранения потерь жидкости [4, 15]. Более быстрое введение растворов для восстановления водного баланса показано достаточно редко (за исключением тех случаев, когда животное находится в шоковом состоянии) [4].
Поскольку у большинства кошек и собак с тяжелым ДКА наблюдается дефицит натрия, то они не страдают от критической гиперосмоляльности, несмотря на значительное увеличение уровня глюкозы в крови. Другие кристаллоидные растворы, которые могут быть использованы, – это раствор Рингера, лактированный раствор Рингера. Гипотонические растворы (например, 0.45%-ный раствор натрия хлорида) редко показаны для применения у кошек и собак с ДКА даже с тяжелой гиперосмоляльностью. Гипотонические растворы не обеспечивают организм пациентов достаточным количеством натрия, чтобы скорректировать его дефицит. Быстрое введение гипотонических растворов также может вызвать резкое снижение осмоляльности плазмы крови, что в свою очередь может привести к отеку мозга и в итоге – к коме. Гиперосмоляльность лучше всего поддается лечению изотоническими растворами и разумным применением инсулина [4].
Существует несколько протоколов инфузионной терапии, рекомендации которых частично отличаются друг от друга.
По данным Ремси Й., после того, как потребность в жидкости рассчитана, следует ввести 10 % от суточной потребности за первый час и 80 % – в течение последующих 12 часов. В начале инфузионной терапии автор также предпочитает 0,9%-ный физиологический раствор натрия хлорида, поскольку растворы, содержащие лактозу (например, раствор Хартмана), потребуют метаболизма в печени, прежде чем смогут обеспечить полезную буферную емкость. У животных с сильной гиповолемией перфузия печени может быть сниженной, поэтому результатом применения растворов с лактозой может быть молочнокислый ацидоз. Позже можно использовать раствор Хартмана или раствор Рингера с лактозой. После того как вводимый пациенту инсулин начнет оказывать свой эффект, может потребоваться раствор, содержащий декстрозу [16].
По рекомендациям Макинтайра Д., общая потребность жидкости складывается из трех компонентов:
1. объем мл, необходимый для регидратации = % обезвоживания × вес тела, кг × 1000 × 0.8;
2. поддерживающая доза = 2.2 мл/кг/час × 10 ч;
3. количество потерь при рвоте за 10-часовой период, мл/час = (1+2+3)/10.
После определения общей потребности жидкости вводят 80 % ее объема в течение первых 10 часов. Через 10 часов повторно оценивают гидратацию пациента и снижают скорость инфузии до 4 мл/кг/час [14].
Помимо указанных выше рекомендаций, в литературных источниках можно встретить несколько отличные формулы для расчета объема инфузионной терапии. Так, например, по рекомендациям Торранса Э. Д., Муни К. Т., следует рассчитывать дефицитный объем жидкости (мл), который представляет собой сумму дефицитного объема животного, 24-часового поддерживающего объема (60–65 мл/кг/день) и дополнительных потерь, которым соответствуют рвота и диарея [17, стр. 217]. Автор статьи в своей практике следует именно этим рекомендациям. В случае сильного обезвоживания половину от рассчитанного дефицитного объема следует ввести внутривенно в течение первых 2–4 часов госпитализации, оставшийся заместительный и поддерживающий объем – в течение последующих 20–22 часов [17].
Указанную формулу расчета можно выразить следующим образом:
ДО, мл = ДО животного (% обезвоживания × кг веса тела × 1000) + 24-часовой поддерживающий объем (40–50 мл/кг веса в сутки) + дополнительные потери (ЖКТ).
Где: ДО – дефицитный объем жидкости; ДО животного – дефицитный объем животного, он же объем возмещения.
В источнике BSAVA «Canine and Feline Endocrinology» предложена несколько иная формула расчета [2, стр. 146, рис. 14.4]:
ДО, мл = ДО животного + 24-часовой поддерживающий объем + дополнительные потери (ЖКТ).
1. ДО животного = % обезвоживания × кг веса тела × 1000;
2. 24-часовой поддерживающий объем = 2.5 мл/кг/час × 24;
3. дополнительные потери (ЖКТ).
Объем инфузионной терапии в течение часа = ДО, мл / 24.
Где: ДО – дефицитный объем жидкости; ДО животного – дефицитный объем животного, он же объем возмещения.
Принципиальное отличие этой формулы от предыдущей демонстрирует только разницу 24-часового поддерживающего объема и почасовой скорости введения раствора. В таблице № 2 указаны основные инфузионные растворы, рекомендуемые в данном источнике в зависимости от концентрации ГК.
Гипокалиемия
Пациенты с кетоацидозом теряют калий из-за облигатных почечных потерь (осмотического диуреза), экскреции кетоновых тел в форме калиевых солей и анорексии [4, 16, 17]. Кетонурия усугубляет осмотический диурез, вызванный гликозурией, и усиливает экскрецию осмотически активных веществ, включающих, кроме калия, также натрий и магний [3]. Эта ситуация может быть замаскирована дегидратацией, в некоторых случаях кетоацидоза мы можем столкнуться даже с противоположной проблемой – гиперкалиемией. Но тем не менее гипокалиемия будет развиваться на фоне проводимой инсулинотерапии и станет клинически значимой, если ее не профилактировать заведомо [14, 16, 17]. Корректировка ацидемии также приведет к транслокации калия во внутриклеточную жидкость [4]. С целью профилактики гипокалиемии дополнительное введение калия рекомендовано начинать через 2 часа после начала жидкостной терапии. По истечении этого времени дегидратация будет частично скорректирована и продукция мочи восстановится до адекватного уровня [17]. Исключением для восполняющего введения калия является только гиперкалиемия, ассоциированная с олигурической почечной недостаточностью. В подобных случаях восполняющее введение калия откладывается до тех пор, пока не будет восстановлена клубочковая фильтрация, не увеличится мочеотделение и не будет устранена гиперкалиемия [4].
При необходимости следует использовать вторую внутривенную линию для обеспечения подачи препаратов калия. Особенности коррекции и профилактики гипокалиемии рассматривались ранее в статье «Изменения концентрации калия: гипер- и гипокалиемия» («Ветеринарный Петербург» № 5/2014). Для правильной корректировки и профилактики гипокалиемии у пациентов с ДКА концентрацию калия следует контролировать минимум два раза в день [16].
Гипофосфатемия
Когда начинается инсулинотерапия, переход глюкозы в клетки вызывает перемещение не только ионов калия, но и фосфата из плазмы в цитозоль. Кроме того, сама коррекция ацидоза также заставляет оба электролита перемещаться во внутриклеточное пространство. Поэтому у пациентов с ДКА нередко диагностируется гипофосфатемия. Без дополнительного введения электролитов развитие тяжелого течения гипокалиемии и гипофосфатемии может возникнуть в течение 2–4 и 12–24 часов лечения соответственно [17].
Симптомы гипокалиемии подробно рассматривались автором в статье «Изменения концентрации калия: гипер- и гипокалиемия» («Ветеринарный Петербург» № 5/2014). Гипофосфатемия преимущественно поражает кровеносную и нейромышечную системы у собак и кошек. Признаки острой гипофосфатемии включают развитие гемолитической анемии, мышечной слабости, рабдомиолиза и снижение функции нейронов с развитием судорожных припадков, ступора и комы. Однако у многих животных с тяжелым течением гипофосфатемии могут отсутствовать любые видимые клинические признаки [17].
У пациентов с ДКА концентрацию фосфата в сыворотке необходимо контролировать ежедневно. Сильную гипофосфатемию (менее 0,8 ммоль/л) следует лечить до появления клинических симптомов, так как симптомы могут стать фатальными [16]. По другим данным, введение фосфатов может быть показано при концентрации фосфора в сыворотке крови < 0.48 ммоль/л или при развитии гемолитической анемии, миопатии, энцефалопатии, паралича дыхания [3, 4, 14].
В качестве основного принципа начального дополнительного введения фосфата собакам и кошкам с диабетом рекомендовано введение 0,01–0,03 ммоль/л фосфата/кг/ч в течение 6 часов до повторного определения концентрации фосфата в сыворотке крови, хотя у некоторых животных для корректировки состояния гипофосфатемии могут потребоваться более высокие дозировки (0,03–0,06 ммоль/л фосфата/кг/ч в течение 6–12 часов). Такая первоначальная скорость введения применяется при использовании растворов, не содержащих кальций (например, 0.9%-ного раствора натрия хлорида) [4, 14, 16, 17]. По данным BSAVA «Canine and Feline Endocrinology», определять дозу вводимого фосфата рекомендовано в соответствие с таблицей № 3 [2, стр. 147, рис.14.4]. Также в этом же источнике даны рекомендации по восполнению содержания магния. Но введение магния обычно не показано. Магний назначается только при наличии неустраняемой летаргии, анорексии, слабости, а также не поддающейся лечению гипокалиемии и/или гипокальциемии спустя 24–48 часов после начала инфузионной и инсулиновой терапии. Лабораторная диагностика при этом должна продемонстрировать гипомагниемию [3].
Альтернативный подход – определить количество дополнительной дозы калия, необходимой животному, а затем ввести 50 % этой дозы в виде калия хлорида и 50 % – в виде калия фосфата [17]. По данным Макинтайра Д., напротив, ни в коем случае нельзя вводить половину потребности в фосфоре в виде фосфата калия, так как это способно привести к гиперфосфатемии [17].
После введения раствора повторно определяется концентрация фосфата в крови. При внутривенной супплементации фосфатом следует в дальнейшем проверять концентрации фосфата минимум два раза в день [16, 17].
Таким образом, восполнение электролитов является очень важной задачей при составлении плана инфузионной терапии для пациентов с ДКА. Но эта часть терапии не может быть грамотно организована при отсутствии возможности регулярного и частого контроля содержания калия и фосфата в сыворотке крови пациентов. Побочные эффекты передозировки (гиперкалиемии и/или гиперфосфатемии) не менее опасны для здоровья пациента. Клинические эффекты гиперкалиемии ранее подробно рассматривались автором в статье «Изменения концентрации калия: гипер- и гипокалиемия» («Ветеринарный Петербург» № 5/2014).
Признаки гиперфосфатемии включают в себя развитие ятрогенной гипокальциемии и метастатической кальцификации. Заместительная терапия калием и фосфатом обычно прекращается, когда восстановлена нормальная концентрация электролитов и животное способно принимать корм и воду без рвоты [14, 17].
Коррекция ацидоза
Прогрессирующее накопление кетоновых тел в крови при ДКА подавляет буферную систему организма, вызывая метаболический ацидоз [3]. Поэтому ацидоз – одно из важнейших осложнений СД, требующих коррекции.
Лечение бикарбонатом
Применение бикарбоната на сегодняшний день вызывает множественные споры. С одной стороны, возможность тяжелого метаболического ацидоза у животных с ДКА требует коррекции этого метаболического расстройства. С другой стороны, бесконтрольное и неосторожное применение бикарбоната в избыточных количествах или с превышением скорости введения способно привести к достаточно тяжелым последствиям, таким как гиперосмолярность внеклеточной жидкости, внутричерепные кровоизлияния, метаболический алкалоз, гипокалиемия и нарушение переноса кислорода из гемоглобина в ткани, ацидоз цереброспинальной жидкости [17] и парадоксальный ацидоз ЦНС [16]. Автор статьи согласна с мнением о том, что коррекция ацидоза бикарбонатом необходима достаточно редко и врач всегда должен проявлять осторожность, чтобы избежать необдуманного введения натрия бикарбоната и использовать данный препарат только при наличии возможности контроля газов и рН крови [14, 16, 17].
Введение бикарбоната натрия показано редко и по той причине, что адекватная инфузионная терапия достаточно хорошо восстанавливает почечную экскрецию кетокислот, таким образом снижая их концентрацию в крови. Если уровень бикарбоната натрия в сыворотке крови все еще остается <12 мэкв/л (общий уровень CO2 в венозной крови <12 ммоль/л) после нескольких часов проведения инфузионной терапии, назначается однократная доза бикарбоната натрия. Здесь мы в очередной раз сталкиваемся с необходимостью регулярного мониторинга пациентов с ДКА.
По данным Ремси Й., Макинтайр Д., лечение ацидоза может быть рекомендовано в том случае, когда рН ниже 7,0 [14]. По данным Торранса Э. Д., Муни К. Т., BSAVA «Canine and Feline Endocrinology», использование натрия бикарбоната приемлемо для пациентов с рН крови менее 7,1 или когда концентрация бикарбонатов в плазме (или общий CO2) менее чем 12 ммоль/л [2, 17] . Нелсон Р., Фелдмен Э., Ettinger S. дают подобные рекомендации только относительно концентрации бикарбонатов в плазме (или общего CO2). При неизвестной концентрации бикарбонатов в плазме эти авторы рекомендуют вводить бикарбонат натрия только однократно и только после значительного ухудшения самочувствия состояния пациента [4, 15].
Однократная доза бикарбоната натрия рассчитывается по формуле:
мэкв HCO3ˉ = вес тела, кг × 0.4 × (12 – уровень в сыворотке крови животного [HCO3ˉ] или общий CO2) × 0.5 [4, стр. 1572; 17, стр. 218]
Если уровень HCO3ˉ или общий уровень CO2 у животного неизвестен, необходимо использовать «10» вместо «12» в части формулы (12 – уровень в сыворотке крови животного [HCO3ˉˉ]) [4, 5, 15].
Разница между концентрацией бикарбоната в сыворотке пациента и критическим значением в 12 ммоль/л представляет собой поддающийся лечению основной дефицит при кетоацидозе. Множитель 0,5 обуславливает половину необходимой дозы бикарбоната для инфузии. Таким способом в течение 6 часов вводятся безопасные дозы [17, стр. 218].
Бикарбонат натрия добавляется в инфузионную терапию и вводится на протяжении минимум 6 часов. После того как рН повышается более 7.2 или когда концентрация бикарбоната натрия (или общего CO2) становится выше, чем 12 ммоль/л, дополнительное введение бикарбоната прекращают. Недопустимо делать болюсную инфузию. Повторное введение допускается лишь в том случае, если уровень бикарбоната натрия в плазме остается <12 мэкв/л после 6-часового введения NaHCO3ˉˉ [3, 4, 15, 17].
В источнике BSAVA «Canine and Feline Endocrinology» указана иная формула для расчета потребности в бикарбонате [2, стр. 147, рис.14.4]:
Бикарбонат, мл внутривенно = 0.1 × вес тела, кг × (24 – [HCO3ˉ]) в течение 2 часов.
Инсулинотерапия
Кончено же, инсулинотерапия – неотъемлемая часть лечения ДКА. Так, например, инфузионная терапия сама по себе не снижает уровень ацетоацетата и β-гидроксибутирата, а также не корректирует тяжесть течения метаболического ацидоза. Для этих целей всегда требуется назначение инсулина [4]. Но в монорежиме она не способна разрешить проблему и привести к стабилизации пациента, поскольку прогрессирующая гипергликемия в сочетании с большим объемом жидкости, выводящимся с мочой, ведет к гиперосмолярности, выведению воды из клеток и выраженной клеточной дегидратации.
Необходимо подобрать подходящую дозировку инсулина для поддержания уровня ГК в пределах от 8.4–16.7 ммоль/л. Инсулинотерапию, по рекомендациям Cote E., необходимо начать спустя 2–6 часов после начала инфузионной терапии [3]. Если уровень калия в сыворотке крови является нормальным, необходимо проводить инсулинотерапию, как указано ниже. Если определяется гипокалиемия, тогда доза инсулина снижается на 50% в течение первых 2–3 часов и назначается введение калия [3, 15]. Для использования в случае ДКА рекомендованы препараты инсулина короткого и ультракороткого действия [3, 14, 16, 17]. Из доступных на нашем рынке препаратов можно выбрать инсулин ультракороткого действия «Хумалог» (инсулин лизпро), растворимые человеческие генно-инженерные инсулины короткого действия «Актрапид HМ», «Хумулин Регуляр».
По рекомендациям Cote E., Нелсона Р., Фелдмена Э., Ettinger S., инсулин вводится одним из двух указанных далее методов.
Метод № 1. Эта схема может быть рекомендована для снижения возможности развития ятрогенной гипогликемии и гипокалиемии наряду с контролем гипергликемии и кетоацидоза. Она включает использование низких доз инсулина, вводимого внутримышечно [17, стр. 219]. При использовании интермиттирующего внутримышечного метода введения изначальная доза инсулина составляет 0.2 ед/кг внутримышечно, далее – 0.1 ед/кг внутримышечно каждый час. Переход на подкожные инъекции инсулина каждые 6–8 часов происходит, когда уровень ГК приближается к 13.9 ммоль/л, тогда же назначается декстроза (как будет указано ниже) [3, 4, 14, 15].
Рекомендации Торранса Э. Д., Муни К. Т. несколько отличаются от указанных выше. После того как будет достигнута ГК 15 ммоль/л, нейтральный инсулин можно будет вводить внутримышечно или подкожно каждые 6 часов в дозе 0,25–0,5 МЕ/кг. Обычно на достижение таких показателей ГК требуется 4–8 часов. Последующие дозы нейтрального инсулина должны подбираться до 0,5–1,0 МЕ/кг, как требуется для поддержания ГК между 5 и 15 моль/л [17, стр. 219].
Метод № 2. Для низкодозированного введения инсулина, разведенного в 0.9%-ном растворе натрия хлорида, инфузионным методом изначальная скорость введения составляет 0.05 ед/кг/час для кошек или 0.1 ед/кг/час для собак [15]. Для введения раствора в дозе 0.05–0.1 ед/кг/час используется инфузионное введение или шприцевая помпа для инфузии с постоянной скоростью. Желательно использовать отдельный внутривенный катетер. Скорость введения раствора корректируется в зависимости от показателей уровня ГК, которая измеряется каждый час. По мере снижения уровня ГК до 13.9 ммоль/л добавляется декстроза (как будет описано ниже). Возможно, после добавления декстрозы к инфузионной терапии потребуется корректировка скорости введения инсулина. Затем осуществляется переход на подкожные инъекции каждые 6–8 часов [3, 4].
По рекомендациям Ремси Й., для прекращения кетогенеза и снижения концентрации ГК также необходимы лишь малые дозы растворимого инсулина: 0,2 МЕ/кг внутривенно или внутримышечно через каждые 2 часа. После того как ГК станет ниже 15 ммоль/л, можно вводить растворимый инсулин подкожно в немного большей дозе, но не так часто (0,25–0,5 МЕ/кг через каждые 6 часов) [16].
Выбор метода введения инсулина (внутривенного или внутримышечного) во многом определяется такими субъективными данными, как опыт клинициста и техническое оснащение клиники [15].
Какую бы тактику терапии мы ни выбрали, цель инсулинотерапии – это снижение кетогенеза и последующее постепенное снижение концентрации ГК [16, 17]. Если снижение ГК происходит слишком быстро, то результатом будет гипогликемия и гипокалиемия. Целью инсулинотерапии является постепенное снижение уровня глюкозы в крови, предпочтительно на 2.8–4.2 ммоль/л/час [3, 4].
Помимо предложенной инсулинотерапии, может быть эффективно использование низких доз нейтрального инсулина, вводимого подкожно каждые 6 часов. Эта схема может применяться в условиях, когда у врача нет возможности для оказания интенсивной помощи. В этом случае после первого подкожного введения нейтрального инсулина в дозе 0,5 МЕ/кг последующие дозы вводят каждые 6 часов, подбирая их так, чтобы поддержать концентрацию глюкозы в крови между 5 и 15 нмоль/л [17]. При этом важно помнить, что подкожное введение инсулина может быть малоэффективно у пациентов с ДКА вследствие дегидратации и гиповолемии. Подкожный метод введения подробно описан для пациентов с легкой степенью дегидратации. Введение инсулина в этом случае начинается через 2–4 часа после начала дегидратации. Инсулин вводят в дозе 0.5 ЕД/кг для крупных собак, 1.0 ЕД/кг для мелких собак и 0.2 5 ЕД/кг для кошек каждые 6–8 часов. Дозу корректируют согласно колебаниям ГК [14].
В источнике BSAVA «Canine and Feline Endocrinology», а также авторами Макинтайр Д., Нелсон Р., Фельдмен Э. предложен используемый автором статьи способ внутривенного введения инсулина. В этом случае инсулин вводят в суточной дозе не более 2.2 ЕД/кг для собак и не более 1.1 ЕД/кг для кошек. Препарат смешивают с 250 мл 0.9%-ного NaCl [2, стр. 146, рис.14.4; 14., стр. 329; 15, стр. 664] или раствором Рингера [14]. Поскольку инсулин обладает адгезивностью к стеклу и пластмассам, первые 50 мл выливают через систему для инфузий. Первоначальная скорость инфузии составляет 10 мл/кг/час. Это обеспечивает поступление инсулина в кровь кошек и собак с примерной скоростью соответственно 0.05 и 0.1 ЕД/кг/час [15]. Рекомендовано использовать отдельный внутривенный катетер [15, стр. 664]. В таблицах № 4 и № 5 указаны дозы, скорость внутривенной инфузии и внутримышечные инъекции инсулина в зависимости от уровня ГК.
По рекомендациям Макинтайра Д., внутривенное введение инсулина продолжают до тех пор, пока животное не начнет самостоятельно есть и пока сохраняется кетоз [14].
Мониторинг концентрации глюкозы в крови и ее введение в случае необходимости. Питание
Для успешного лечения ДКА необходим достаточно частый мониторинг первоначального ответа ГК на вводимый инсулин. В связи с этим измерять ГК необходимо каждые 1–2 часа. Для получения объективной информации могут быть использованы лабораторный метод или специальные ветеринарные глюкометры с тест-полосками. Когда концентрация глюкозы в крови достигает 12–15 ммоль/л, тогда должно быть начато капельное введение 2,5–5% декстрозы. Нужно обеспечить животное декстрозой или пищей, необходимой для того, чтобы избежать гипогликемии [3]. Декстроза в этом случае обеспечивает субстрат для экзогенного инсулина и помогает предотвратить развитие гипогликемии при отсутствии потребления корма. Так как концентрация ГК падает до того, как кетогенез будет устранен, то должна вводиться экзогенная глюкоза, чтобы покрыть нейтральный инсулин, необходимый для коррекции кетоза.
По рекомендациям Cote E., Ettinger S., Feldman E., введение декстрозы показано, если уровень ГК приближается к 13.9 ммоль/л или падает ниже данного параметра [3, 4]. Нелсон Р., Фелдмен Э., Макинтайр Д. при этом рекомендуют использовать 0.45%-ный или 2.5%-ный растворы декстрозы [14, 15], Ettinger S., Feldman E. – 5%-ный раствор [4].
Корм следует предложить животному, когда рвота будет остановлена и животное начнет пить. Лучше использовать корма, повышающие аппетит (теплые, с привлекательным запахом и т.п.), чем корма с высоким содержанием пищевых волокон. Это особенно актуально в ситуации, когда животное отказывается от непривлекательной еды. В любом случае кормление вкусным рационом будет более правильным решением, нежели голодание пациента. Корма, подходящие для диабетиков, следует вводить в рацион только после того, как животное начнет нормально и самостоятельно есть [16].
Лечение после стабилизации
После того как состояние собаки или кошки стабилизировано и животное не проявляет признаков кетоацидоза, возможно прекращение инфузионной терапии и коррекции электролитных расстройств. Как только собака или кошка снова начнет есть, можно начать использование инсулина среднего или длительного действия в соответствии с рекомендациями лечения неосложненного диабета [3, 14, 16, 17].
Возможные осложнения
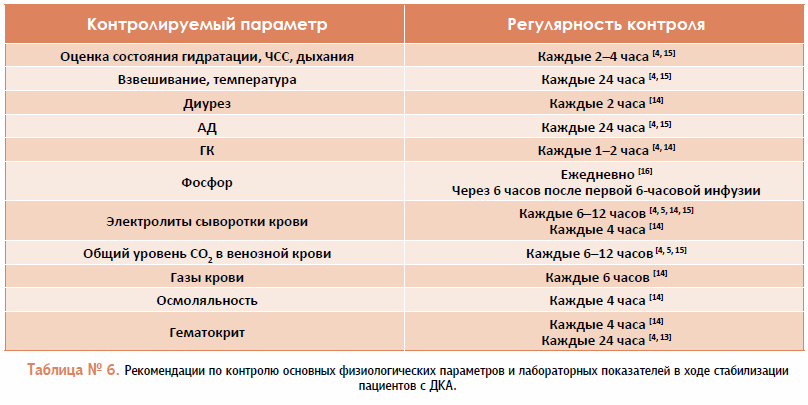
Осложнения ДКА нередко возникают или из-за чрезмерно агрессивного медикаментозного лечения, или из-за недостаточно тщательного мониторинга пациента. Нарушение правил мониторинга приводит к недостаточному восстановлению объема жидкости и невозможности вовремя заново измерить биохимические и гематологические показатели. Самые распространенные осложнения включают в себя гипокалиемию, гипогликемию, гипернатриемию, гемолитическую анемию, вызванную гипофосфатемией, и симптомы поражения ЦНС как следствие отека головного мозга. Минимизировать осложнения поможет, во-первых, постепенная медленная корректировка патологических изменений на протяжении не менее 24–48 часов [3]. Во-вторых, в ходе лечения подобных пациентов нельзя забывать про правила регулярного мониторинга. С этой целью все правила объединены в единую сводную таблицу № 6.
Прогноз и результаты лечения
До появления инсулина в 1920-х годах ДКА был расстройством со 100%-ным летальным исходом. Но даже после открытия инсулина ДКА представляет серьезную опасность для жизни пациентов в частности из-за пагубного влияния ДКА сразу на несколько систем органов [2]. Успех лечения ДКА зависит от тяжести метаболических нарушений на момент обращения владельцев пациента в клинику и скорости постановки диагноза, а также от первичных патологий, способствующих развитию ДКА, и осложнений, возникших во время терапии. Тщательный и грамотный мониторинг ветеринарными специалистами крайне важен для достижения успешных результатов лечения. При оптимальной интенсивной терапии в условиях стационара выживаемость на момент выписки из отделения ОРИТ составляет приблизительно 70 % [3]. По данным Norsworthy G. D., прогноз для выздоровления от ДКА до выписки составляет от 75 до 82 %. Одно из исследований показало, что достижение ремиссии одинаково вероятно как у кошек, страдающих ДКА, так и у кошек без ДКА. Другое исследование, однако, показало, что для кошек, страдающих ДКА, наиболее вероятно достижение ремиссии, нежели смерть от ДКА [13].
Схема лечения ДКА
-
Burkitt Creedon J. M., Davis H. Advanced Monitoring and Procedures for Small Animal Emergency and Critical Care. – Wiley-Blackwell, 2012. – 888 р.
-
Canine and Feline Endocrinology, 4th Edition. By Edward C. Feldman, Richard W. Nelson, Claudia Reusch and J. Catharine Scott-Moncrieff. – Imprint: Saunders, 2015. – 800 р.
-
Cote Etienne. Clinical Veterinary Advisor: Dogs and Cats, 2nd Edition. – Imprint: Mosby, 2011. – 1784 р.
-
Ettinger S., Feldman E. Textbook of Veterinary Internal Medicine, 6th Edition, Volume 2. – Published by Elsevier/Saunders: St. Louis, Missouri, 2005. – 912 р.
-
Clinical Veterinary Advisor: Dogs and Cat by Etienne Côté: http://www.clinicalvetadvisor2.com/
-
Kenneth J. Drobatz, Merilee F. Costello. Feline Emergency and Critical Care Medicine, 2010. – 672 p.
-
Mooney C. T., Peterson M. E. Canine and Feline Endocrinology. – BSAVA, 2004. – 248 p.
-
Platt S. Olby N. BSAVA Manual of Canine and Feline Neurology. / 3rd Edition. – British Small Animal Veterinary Association, 2004. – 432 р.
-
Silverstein D. C., Hopper K. Small Animal Critical Care Medicine, 2nd Edition. Saunders. – 2009. – 1152 p.
-
Sparkes A., Caney S. Feline Medicine., Manson Publishing Ltd. – 2005. – 240 р.
-
Stephen P. DiBartola. Fluid, Electrolyte and Acid-Base Disorders in Small Animal Practice. StLouis, 3rd Edition. – 2006 p.
-
Textbook of Small Animal Medicine. Editor, John K. Dunn. – W. B. Saunders, 1999. – 1065 p.
-
The feline patient / editor, Gary D. Norsworthy. – 4th Edition, 2011. – 1052 р.
-
Макинтайр Д., Дробац К., Хаскингз С., Саксон У. Скорая помощь и интенсивная терапия мелких домашних животных. – М.: Аквариум, 2013. – 560 с.
-
Нелсон Р., Фелдмен Э. Эндокринология и репродукция собак и кошек. – «Софион», 2008. – 1256 с.
-
Рэмси Й. Работа с нестабильными диабетиками. Материалы «Санкт-Петербургской ветеринарной эндокринологической конференции 2014» (электронное издание материалов).
-
-
Торранс Э. Д., Муни К. Т. Эндокринология мелких домашних животных. – М.: Аквариум, 2006. – 311 с.






 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург