Использование одних только антибиотиков зачастую не решает проблем, связанных с инфицированными ранами. Раневая инфекция задерживает заживление, увеличивает время и усилия, затрачиваемые на лечение, и может привести к значимым осложнениям.
Современный подход к терапии ран, основанный на знании стадий развития инфекции, направлен на снижение микробной нагрузки в ране, предотвращение развития осложнений и применение антибиотиков только в случае крайней необходимости во избежание увеличения эпизодов бактериальной резистентности.
Воспаление является важной и нормальной частью процесса заживления и характеризуется гиперемией, образованием экссудата, отеком и болью. Через расширенные поры сосудов при воспалении в рану попадают нейтрофилы и макрофаги, что обеспечивает естественную очистку раны от дебриса, бактерий и омертвевших тканей. В жидкой части раневого экссудата содержатся ферменты, называемые протеазами, которые расщепляют крупные молекулы белков и преобразуют их в более жидкую форму для легкого переваривания макрофагами. В результате рана приобретает липкий, слизистый вид. Образование таких тканей и экссудата во время воспалительной фазы является причиной того, что свежая рана часто выглядит хуже, чем изначально. Однако эти симптомы можно спутать с инфекцией.
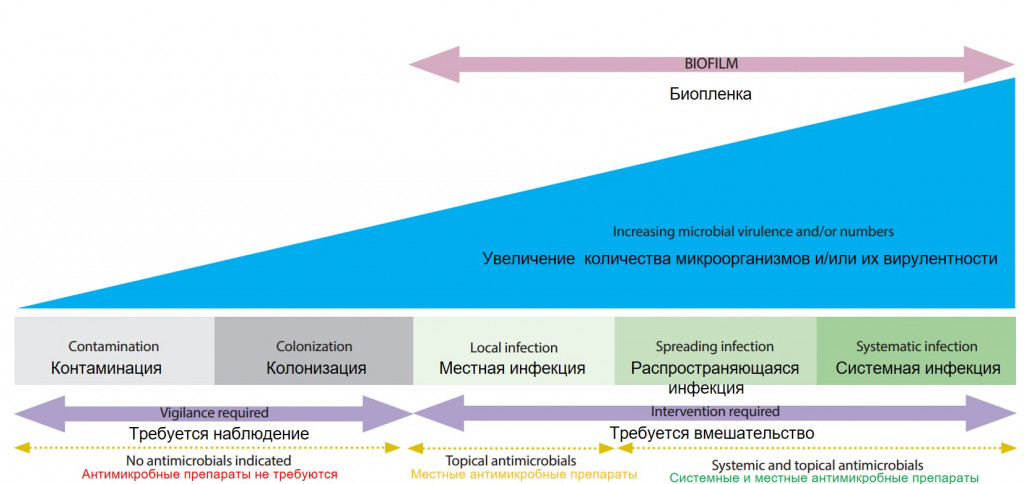
Инфекция тесно связана с воспалением и вызывается бактериями, грибками, дрожжами или вирусами, которые размножаются в среде раны. Вероятной причиной большинства раневых инфекций являются бактерии. Однако небольшое количество бактерий в ране не означает наличия инфекции. Бактерии попадают в каждую раневую среду даже при использовании асептической техники. Только когда они начинают размножаться и вызывать реакцию хозяина, рана считается инфицированной и появляются симптомы. Континуум раневой инфекции характеризует прогрессирование инфекции в ране и представляет собой непрерывную последовательность, в которой соседние элементы ничем не отличаются друг от друга, но провоцируют совершенно различные крайности (рис. 1).
Основные клинические признаки раневого инфекционного процесса
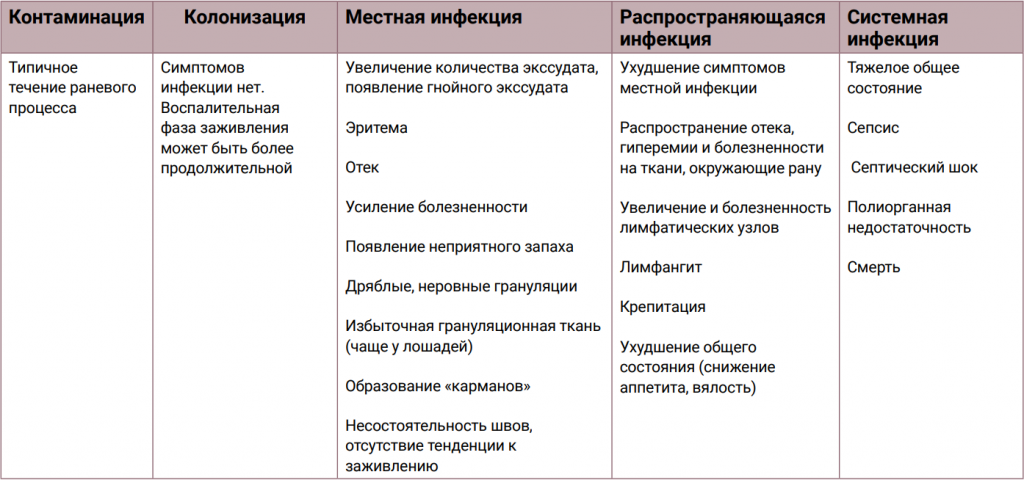
Первой фазой раневого континуума считается контаминация. Попадание микроорганизмов в рану чаще всего происходит из нормальной флоры кожи вокруг раны. Однако, если раневое ложе не обеспечивают надлежащую среду для микробов, они не будут размножаться или сохраняться, а их присутствие не будет являться ни вредным, ни стойким. На этой стадии микробная колония не имеет достаточного уровня вирулентности, чтобы нарушать заживление ран или провоцировать общий иммунный ответ. Клинических признаков нет, и течение раневого процесса ожидаемое.Колонизация – нарастание количества бактерий в связи с их размножением в раневой среде. Однако это количество еще недостаточно велико, чтобы вызывать симптомы инфекции или значимо повлиять на заживление раны. В таких ранах воспалительная фаза заживления может протекать более продолжительно. Мазок, показывающий наличие определенных бактерий, не означает, что рана не заживет. В некоторых ранних исследованиях приводится термин «критическая колонизация» – это количественный порог бактерий, после преодоления которого в ране могут возникнуть симптомы инфекции. В исследованиях Krizek and Robson, этим порогом считается количество ≈ 105 бактерий/см2 и выше10. Однако в современной литературе (в том числе касающейся медицины человека) нет указаний на то, каким должен быть этот критический уровень, поэтому термин «критическая колонизация» исключили из раневого континуума4,9.
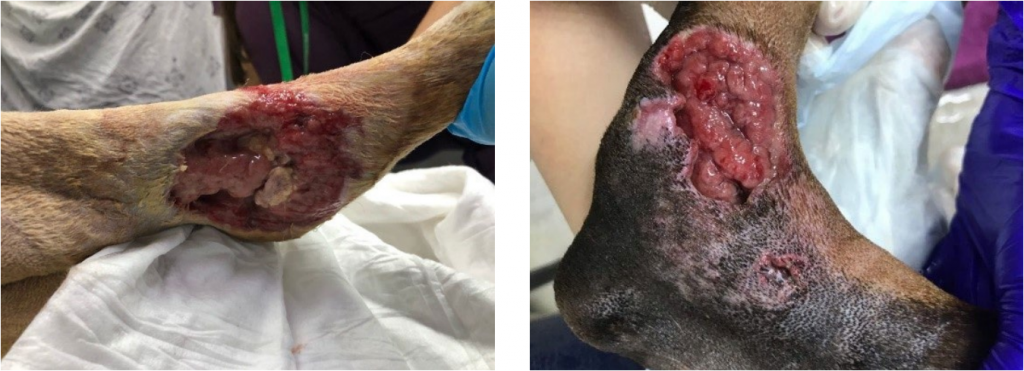
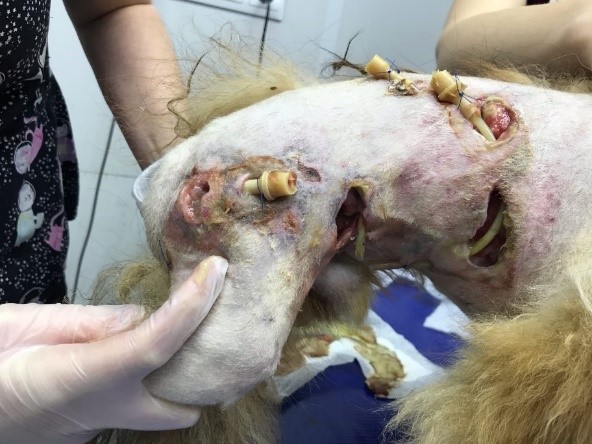
Когда микроорганизмы, присутствующие в ране, продвигаются в более глубокие ткани, размножаются и подавляют иммунную систему, колонизация переходит в местное инфицирование. На этой стадии инфекция сохраняется в пределах раневого ложа. Местная раневая инфекция может проявляться малозаметно. Расхождение швов, отсроченное заживление, новые «карманы» – ранние признаки того, что рана не заживает по оптимальной траектории (рис. 2). Появление большого количества гнойных выделений, эритема и отек, местное повышение температуры, неприятный запах, новая или усиливающаяся боль – классические признаки инфекции. Бактерии мешают образованию коллагена и подавляют развитие здоровой грануляционной ткани, которая становится рыхлой, дряблой и неровной. Поэтому классические признаки местной раневой инфекции обычно легко обнаружить, просто визуализируя раневое ложе.
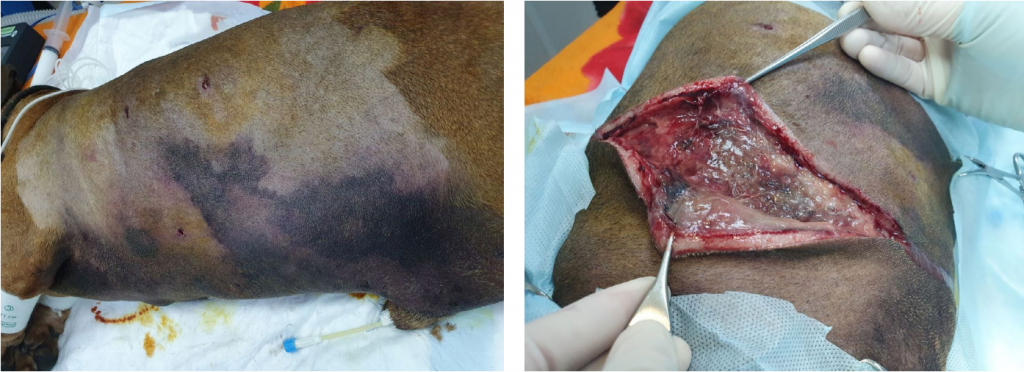
Когда болезнетворные микроорганизмы размножаются бесконтрольно, происходит распространение инфекции за пределы раны на другие локальные структуры, включая более глубокие ткани, мышцы, фасции и органы (рис.3). Иммунная реакция на раневую инфекцию также становится очевидной вне пределов раны: распространяющиеся эритема и отек, крепитация, воспаление лимфатических узлов и стенок сосудов (лимфангит). У животных развиваются гипо- или анорексия, вялость и другие неспецифические симптомы ухудшения общего состояния. На этом этапе ложе раны может продолжать увеличиваться наряду с возникновением сателлитных инфекционных поражений или без них.
Системная инфекция возникает, когда раневая инфекция оказывает воздействие на организм целиком. Микроорганизмы, попавшие в организм хозяина через раневое ложе, распространяются по всему телу через сосудистую или лимфатическую систему. Как только инфекция становится системной, у пациента чаще всего развиваются лейкоцитоз и сопутствующая лихорадка. Скорость ее развития зависит от способа повреждения и спектра бактерий, присутствующих в ране. Состояние колотых и укушенных ран обычно быстрее всего ухудшается из-за большого количества попавших бактерий, размозженных тканей под практически неповрежденными покровами тела («эффект айсберга»; рис. 4) и бактерий синергистов – аэробов и анаэробов. Типичной микрофлорой укушенных ран, нанесенных кошками, является Pasteurella multocida – факультативный аэроб, способствующий быстрому разрушению тканей наряду с анаэробами. При этом системная инфекция может развиться в течение 24 часов с момента получения травмы. Клинические признаки инвазии отражают системную воспалительную реакцию со стороны хозяина и включают тяжелый сепсис, септический шок, полиорганную недостаточность и смерть.
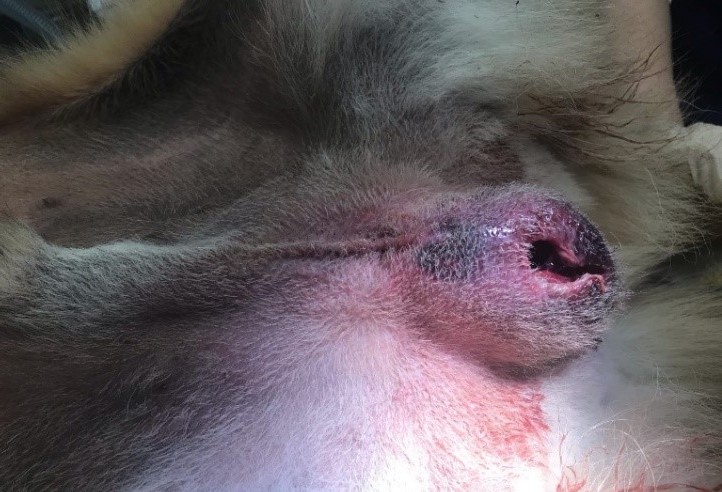
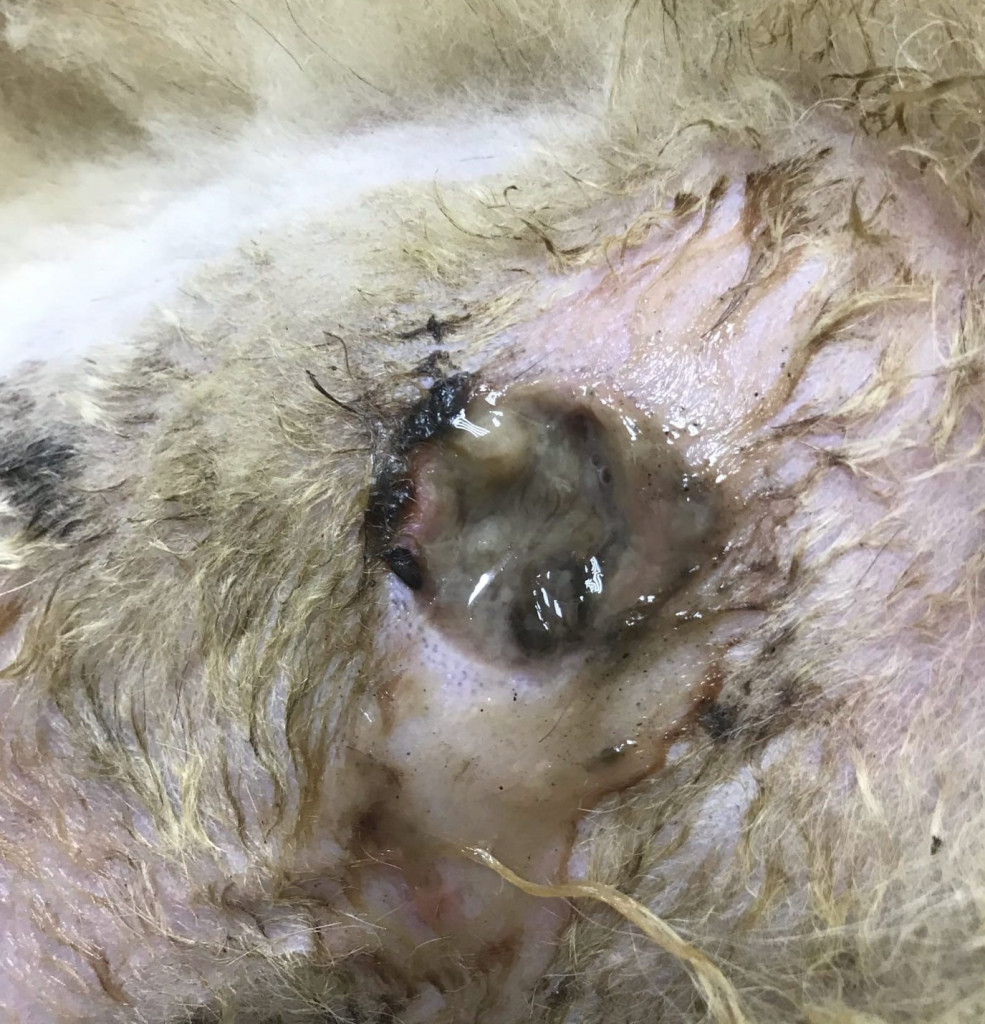
Биопленка в раневом инфекционном континууме. По мере увеличения количества микробов и вирулентности формируется биопленка – это колония связанных с поверхностью раны микробных клеток, заключенных во внеклеточный полимерный матрикс. Данные микробные клетки прочно прикрепляются к поверхности, что делает их более устойчивыми к противомикробной терапии, а в некоторых случаях концентрация антибиотика, необходимая для уничтожения этих микробов, должна быть в тысячу раз больше, чем для уничтожения планктонных бактерий. Резистентность биопленки увеличивается также за счет ферментов (например, бета-лактамазы), продуцируемых при метаболизме веществ, которые используются в качестве противомикробных агентов. При наличии биопленки клинические признаки и симптомы, в том числе увеличение количества экссудата, низкая степень воспаления и эритемы, рыхлые грануляции или гипергрануляция, будут соответствовать признакам местной раневой инфекции (рис. 5).
Диагностика
Диагностика в первую очередь должна начинаться с тщательного обследования пациента и непосредственно раневого ложа для выявления клинических признаков и стадии инфекционного процесса.Поскольку все раны контаминированы микроорганизмами (то есть не всякое загрязнение микроорганизмами связано с их неблагоприятным воздействием), посев раны следует проводить только для выбора лечения после проведения клинического исследования при наличии симптомов инфекции либо при отсутствии явных симптомов, но в случае сохранения клинического подозрения на раневую инфекцию. Микробиологическое исследование используется для получения информации о наличии или отсутствии микроорганизмов, их идентификации и чувствительности.
Для взятия образца из раны можно использовать следующие методы:
- биопсия ткани или кюретаж;
- аспирация раневой жидкости (в том числе гноя);
- мазки из раны.
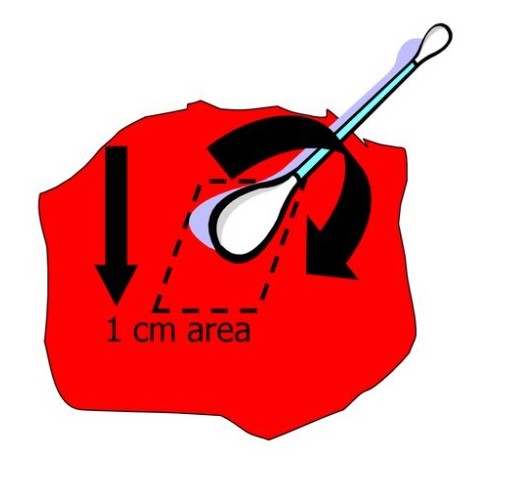
После промывания раны инертным раневым очистителем (наиболее часто – изотоническим раствором натрия хлорида) из раны берутся два мазка. Первый образец используется для цитологического исследования и окрашивания по Граму с целью определить, являются ли бактерии грамположительными или грамотрицательными. Эти результаты лаборатория обычно предоставляет в течение нескольких часов, что позволяет клиницисту без промедления начать лечение пациента антибиотиками в ожидании посева.
Второй мазок помещается в транспортную среду и отправляется на посев с определением чувствительности микроорганизмов к антибиотикам. Несмотря на то что микробиологический метод является наиболее широко используемым методом выявления инфекции, анализ мазка из раны позволяет выявить микроорганизмы только с поверхности раны, а не из толщи более глубоких тканей. Кроме того, не все микроорганизмы сохраняются при транспортировке в лабораторию, что оказывает влияние на точность результатов.
Лечение раневой инфекции
Использование для лечения раневой инфекции только лишь антибиотиков не является успешной стратегией. Микробиологические исследования помогут выявить бактерии, присутствующие в ране, чтобы назначить соответствующую антибактериальную терапию, но ее эффект не заменит удаления дебриса и некротических тканей, которые существенно снижают эффективность любого системного лечения. В случае наличия явной инфекции, распространяющейся в более глубокие ткани, или обнаружения биопленки требуются дополнительная обработка и системное антимикробное лечение.Предотвращение развития раневой инфекции с помощью эффективного лаважа и дебридмента сведет к минимуму риск образования сообществ бактерий и их биопленок. Чем раньше будут проведены промывание и обработка раны, тем сильнее будет снижение бактериальной нагрузки. Для проведения качественной хирургической обработки и лаважа чаще всего требуется применение общей анестезии. Для промывания ран используются большие объемы изотонических растворов (раствор Рингера, 0,9%-ный раствор натрия хлорида) или слабые растворы антисептиков. Объем рассчитывается исходя из размеров ран и составляет, по разным источникам, от 50–100 мл/см длины до 1000 мл/5 см4,6.
Кроме того, в острой фазе заживления раны системно вводимые антибиотики могут достичь раны и помочь контролировать количество бактерий. Однако на более поздних стадиях, когда в ране образовалась грануляционная ткань, местное применение антимикробных веществ, как правило, более эффективно, чем системное введение антибиотика. Диффузия препаратов нарушается в волокнистой грануляционной ткани, и антибиотики часто не достигают терапевтической концентрации в относительно аваскулярных тканях раны. Использование раневых покрытий с противомикробными веществами показано для ран с местной инфекцией.
Противомикробные средства – это агенты, которые убивают микроорганизмы. Термин «антимикробный» является объемным и включает дезинфицирующие средства, антисептики и антибиотики. В то время как дезинфицирующие средства представляют собой химические агенты или биоциды и используются только для подавления или уничтожения микробов на неодушевленных предметах, антисептики и антибиотики могут быть включены в повязки и средства для местного применения, которые наносятся на поверхность раны для уменьшения бионагрузки.
В актуальных руководствах из медицины человека1,4,8 по терапии ран делается вывод о том, что использование современных антисептических/антимикробных средств и перевязочных материалов важно при лечении пациентов с признаками раневой инфекции, и что пациенты могут подвергаться риску, если такие продукты не применяются. Напротив, в опубликованных инструкциях подчеркивается, что столь же важно избегать использования местных антисептических/антимикробных средств для обработки ран без инфекции или там, где нет значительного клинического риска развития инфекции.
Актуальные антисептические/антимикробные агенты должны первоначально использоваться в течение 14 дней, и рана оценивается клинически при каждой смене повязки, если через 2 недели:
- наблюдаются постоянные признаки прогресса в направлении заживления, а признаков раневой инфекции больше нет, антимикробное вмешательство может быть прекращено;
- в ране наблюдается улучшение, но признаки инфекции все еще присутствуют, лечение следует продолжать;
- в ране не наблюдаются улучшения, рекомендуется использовать альтернативное местное антисептическое/антимикробное средство;
- в ране обнаруживаются дальнейшие признаки инфекции, использование системного антибиотика должно быть рассмотрено на основании результатов тестирования чувствительности.
Заключение
В клинической практике очень часто встречаются раны, которые инфицируются или уже инфицированы. В этих случаях требуются выявление стадий развития инфекции и выработка плана, который включает промывание, дебридмент, посев и определение чувствительности для выявления подходящего антибиотика, если требуется системная терапия.Лечение местной раневой инфекции заключается в выборе подходящих раневых покрытий, при этом должна поддерживаться здоровая раневая среда. При наличии системной инфекции одних покрытий недостаточно, следует назначать системный антибиотик, который необходимо выбирать на основании результатов бактериологического посева.
Список литературы:
- Best Practice Statement: The use of topical antiseptic/antimicrobial agents in wound management. Wounds UK, 2011.
- Lipsky B. A., Hoey C. Topical antimicrobial therapy for treating chronic wounds. Clin Infect Dis, 49(10): 1541–9, 2009.
- Emily Haesler and Karen Ousey. Evolution of the wound infection continuum. Wounds International, Vol 9, Issue 4, 2018.
- International Wound Infection Institute (IWII) Wound Infection in Clinical Practice. Wounds International, 2022.
- Bryden J. Stanley. Nonhealing Wounds. NAVC clinician’s brief, pp. 67–71, May 2007.
- Georgie Hollis. How to effectively manage an infected wound. May 2011. ссылка
- Brown D. C., Conzemius M. G., Shofer F., Swann H. Epidemiologic evaluation of postoperative wound infections in dogs and cats. J Am Vet Med Assoc, 210(9): 1302–6, May 1, 1997.
- Wounds UK Best Practice Statement. The use of topical antimicrobial agents in wound management. London: Wounds UK, 2013.
- White R. J., Cutting K. F. Critical colonization-the concept under scrutiny. Ostomy Wound Manage, 52(11): 50–6, 2006.
- Krizek T. J., Robson M. C. Evolution of quantitative bacteriology in wound management. The American Journal of Surgery, 130(5): 579–584, 1975.
- Dot Weir. Presentation on theme: Wound Assessment: Part 2 Assessing the Wound for Infection. ссылка


 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург