Синдром Элерса – Данлоса включает группу редких наследственных заболеваний соединительной ткани, зарегистрированных как у человека, так и у некоторых видов животных. При наличии данного синдрома страдают в основном кожные покровы, но в некоторых случаях – скелетно-мышечная, пищеварительная и сердечно-сосудистая системы. Классические клинические признаки включают сильную растяжимость кожи, хрупкость кровеносных сосудов, гипермобильность суставов. У человека различают более 10 различных типов данного синдрома. Эта классификация основана на клинических проявлениях, наследственной передаче, а также видах дефекта коллагеновых волокон.
Хрупкая кожа является основным клиническим признаком типов I и II. У данных пациентов незначительная травма приводит к тому, что кожа легко рвется, образуются большие зияющие рваные раны, но с небольшим кровотечением. Хирургическое закрытие таких ран может быть затруднено, потому что швы на хрупких тканях имеют тенденцию разрываться. Также отмечается медленное заживление ран, что может быть результатом инфицирования, образования гематом и расхождения швов1.
В ветеринарной медицине болезни соединительной ткани зарегистрированы у некоторых видов млекопитающих (крупный и мелкий рогатый скот, лошади, кошки, зайцеобразные, куницеобразные). Данный синдром был зарегистрирован у собак таких пород, как английский кокер-спаниель, боксер, бигль, вельш-корги, немецкая овчарка, сенбернар, такса6.
Собаки, кошки и норки могут страдать синдромом Элерса – Данлоса, сходным с типом I у человека1. У них отмечают хрупкость кожи, ее растяжимость, рваные раны в результате незначительных травм.
В этой статье мы рассмотрим пример коллагенопатии у беспородной собаки.
Клинический случай
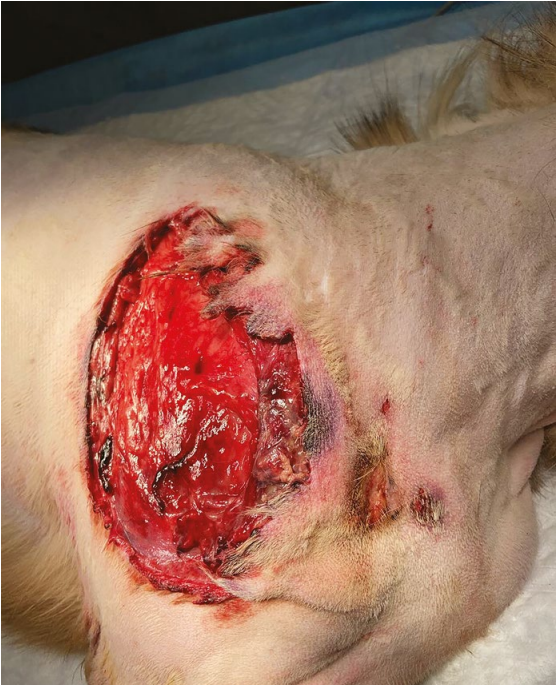
На прием поступила 6-летняя собака с обширной раной в области правого плеча, полученной в результате нанесения травмы другой собакой (фото 1, 2). При сборе анамнеза владелец указал, что несколько лет назад у данной особи в сторонней клинике был диагностирован синдром Элерса – Данлоса на основании клинической картины, а также путем измерения индекса растяжимости кожи (к сожалению, результат измерений не сохранился).Индекс растяжимости: измеряется максимальная длина кожной складки в области поясницы, делится на длину тела от основания хвоста до затылка и умножается на 100. Норма у собак – 6–106.
При клиническом осмотре, кроме обширной раны с участками краевого некроза кожи и измененной/некротизированной подкожно-жировой клетчаткой, других патологий выявлено не было. Общее состояние было стабильным, отмечалась умеренная болезненность в области травмы. По результатам общего клинического и биохимического анализов крови выраженных отклонений не наблюдалось. Ультразвуковое исследование брюшной полости позволило выявить диффузные изменения предстательной железы, характерные для доброкачественной гиперплазии, наличие кисты в левой почке, спленомегалия. Других патологий выявлено не было.
Лечение
Животное было отправлено на первичную хирургическую обработку (ПХО) раны:- некрэктомия подкожно-жировой клетчатки и кожи с захватом поверхностных фасций подлежащих мышц (по причине отмеченного уплотнения подкожно-жировой клетчатки и наличия округлых белых образований на внутренней поверхности кожи);
- лаваж раны стерильным 0,9%-ным раствором натрия хлорида;
- закрытие раны узловыми швами.
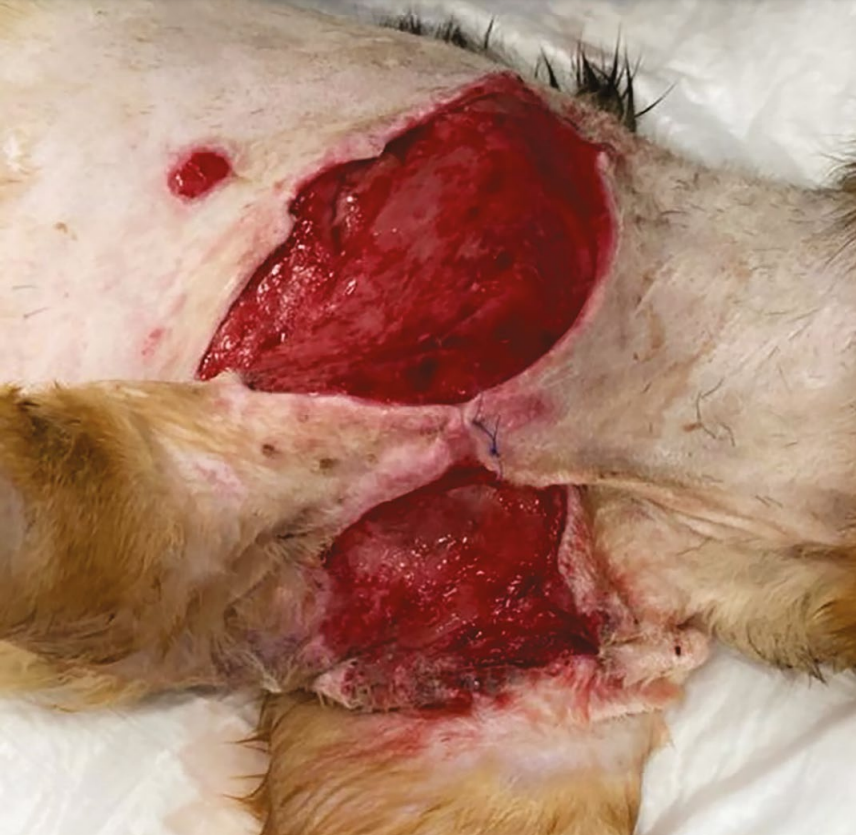
Через несколько часов на повторном осмотре была выявлена незначительная несостоятельность швов, превратившаяся спустя 5 часов в полную несостоятельность. Образовался дефект кожного покрова диаметром до 6 см, также каудально от линии шва наблюдалась тенденция к некрозу кожи. Данное осложнение является распространенным у пациентов с синдромом Элерса – Данлоса. Хрупкость кожи, ее малейшее натяжение при наложении швов, а также плохое кровоснабжение краев раны из-за поврежденных сосудов приводят к прорезанию кожи шовным материалом и полной несостоятельности швов. В этот же день пациенту была проведена повторная хирургическая обработка раны. Наблюдался обширный дефект кожи округлой формы от проксимального сегмента лопатки до дистального сегмента. Была проведена некрэктомия, санация раны и полостей 0,9%-ным раствором натрия хлорида. После этого наложили П-образные, простые узловатые швы на краниальный полюс раны и повязку Sorbalgon®, а поверхность закрыли марлевыми салфетками.
С момента ПХО раны пациенту была назначена антибиотикотерапия с применением амоксициллина с клавулановой кислотой в дозировке 25 мг/кг каждые 12 часов курсом 7–10 дней3. Ежедневно проводились санация раны 0,9%-ным раствором натрия хлорида, смена повязки Sorbalgon® и закрытие поверхности марлевыми салфетками.
Через четыре дня животное было выписано на амбулаторное лечение:
- амоксициллин с клавулановой кислотой перорально – 25 мг/кг каждые 12 часов в течение 7–10 дней;
- габапентин перорально – 15 мг/кг 2 раза в день 14 дней;
- амантадин перорально – 3 мг/кг 1 раз в день в течение 14 дней;
- обработка раны 1 раз в день: санация раны стерильным 0,9%-ным раствором натрия хлорида, затем использование повязки HydroTac® или Sorbalgon® и закрытие ситуационной повязкой.
На основании полученных результатов второго бактериологического посева (были выявлены Streptococcus group В (S. agalactiae) и Acinetobacter spp. в количестве менее 103 КОЕ/мл) было принято решение продолжить антибиотикотерапию с применением амоксициллина/клавуланата и ципрофлоксацина. Стоит отметить, что для контроля бактериальной инфекции посевы повторяли с периодичностью в 7–10 дней.
Результат третьего бактериологического посева показал наличие St. Intermedius и Klebsiella pneumoniae в количестве 105–107 КОЕ/мл, чувствительных к амикацину, поэтому (на основании полученных результатов) комбинацию амоксициллин/клавуланат + ципрофлоксацин заменили на амикацин внутривенно в дозировке 10 мг/кг 1 раз в день, курс приема – 10–14 дней.
Обработку ран проводили 1 раз в 48 часов под седацией из-за темперамента пациента. Осуществляли лаваж ран и замену повязок Sorbalgon®, марлевых салфеток, подкладочного материала и фиксирующего слоя.
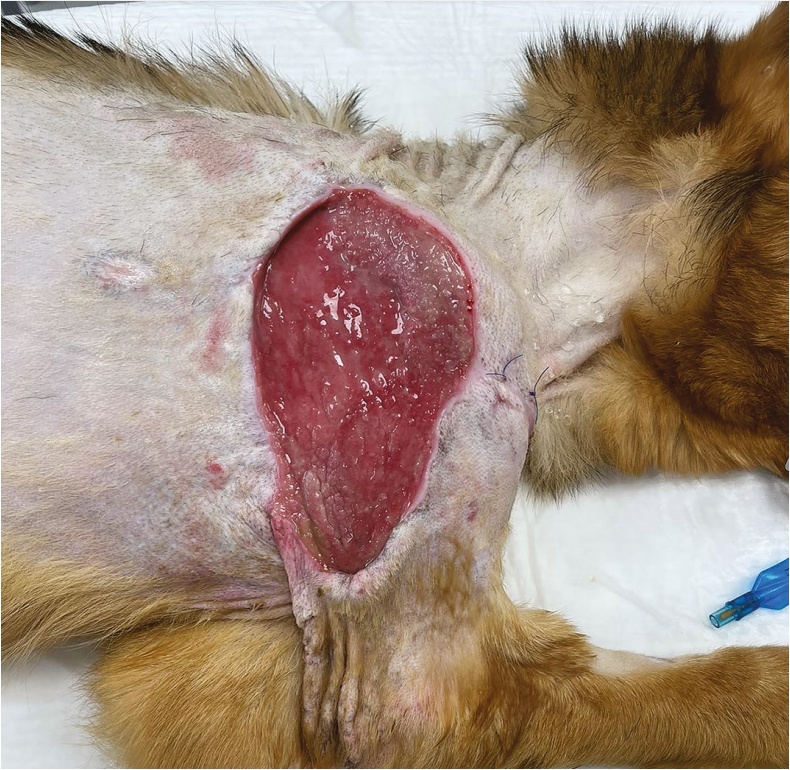
На обработках наблюдалась положительная динамика, ложе раны постепенно стало заполняться грануляционной тканью (фото 4), однако сохранялось отделяемое вначале серозно-гнойного характера, затем серозно-геморрагического, а после смены курса антибиотикотерапии – серозного характера.
Из-за обширных дефектов болезненность в пораженной области была выраженной, поэтому применялась мультимодальная анальгезия, включающая внутривенные препараты, которые подавались в виде инфузии с постоянной скоростью:
- ИПС морфин 0,05–0,1 мг/кг/ч + кетамин 0,5–1 мг/кг/ч в острый период, который длился 4 дня;
- далее ИПС лидокаин 30–40 мкг/кг/мин.
- габапентин в дозе 20 мг/кг 2 раза в день курсом 30 дней;
- амантадин – 3 мг/кг 1 раз в день в течение 14 дней;
- флупиртин – 5 мг/кг 2 раза в день в течение 14 дней.
Результаты анализа крови
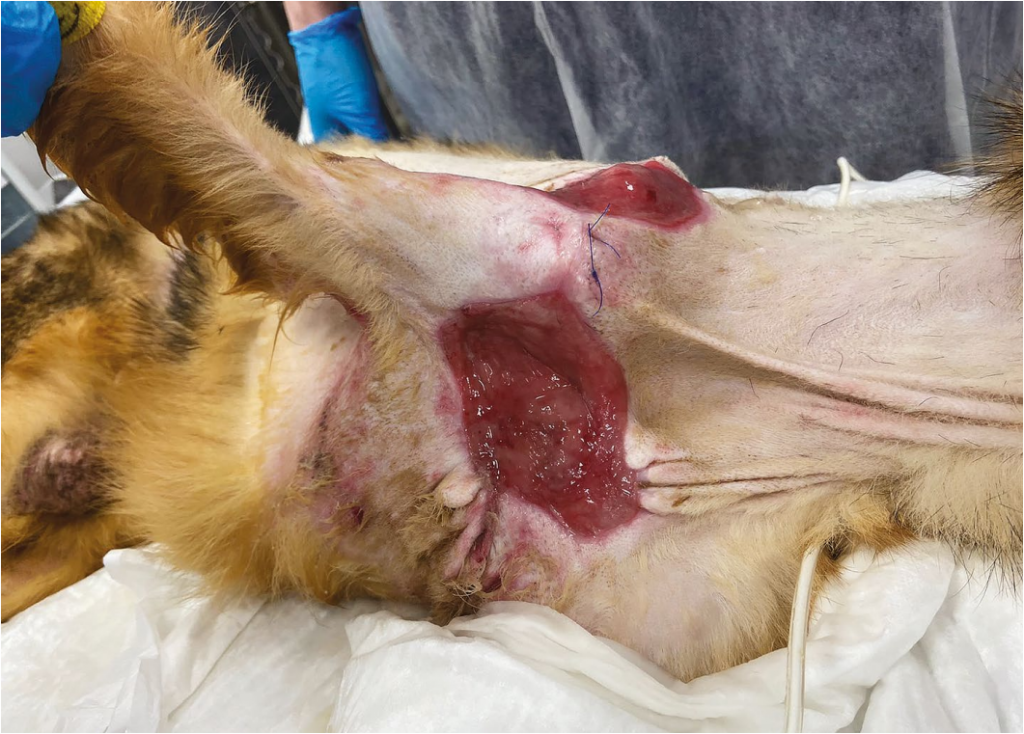
После увеличения площади ран и появления раны в области грудины постепенно развивалась незначительная гипоальбуминемия (при поступлении концентрация альбумина составляла 29,9 при норме 25,0–39,0 г/л, затем снизилась до 21 г/л в острый период). По результатам ОАК крови отмечался умеренный лейкоцитоз (рост С-реактивного белка до 100,8 mg/L при норме < 20 mg/L). После окончания острого периода значимых гематологических изменений не наблюдалось.Важным моментом является тот факт, что у пациентов с синдромом Элерса – Данлоса заживление ран происходит медленнее, чем у здоровых пациентов (фото 5). Это может быть вызвано рядом факторов, включающих измененную выработку коллагена и аномальное связывание коллагена1.
В описанном случае пациент провел в стационарном отделении около 40 дней и далее продолжал посещать врачей 1 раз в 48–72 часа для обработок ран: все так же продолжали проводить лаваж ран 0,9%-ным раствором натрия хлорида и замену повязок – Sorbalgon + марлевые салфетки + подкладочный материал. В дальнейшем владельцы уже самостоятельно осуществляли обработку ран. Животное полностью восстановилось спустя около 4 месяцев от момента начала лечения.
Результаты цитологического и гистологического исследований (забор материала осуществлялся в процессе проведения ПХО).
Цитологическое исследование. В мазках обнаружено умеренное количество дегенеративных нейтрофилов, небольшое количество макрофагов, отмечено присутствие небольшого количества палочковидных бактерий, расположенных свободно и внутриклеточно. Фон содержит значительное количество эритроцитов. В пределах представленного материала признаки злокачественного новообразования отсутствовали.
Заключение: нейтрофильное бактериальное воспаление.
Гистологическое исследование. На исследование представлены 4 слайда, в общей сложности с четырьмя срезами кожи в области раны плечелопаточного сочленения справа.
Кожа с волосами и подлежащая подкожная жировая клетчатка. Покровный эпидермис умеренно гиперплазирован, волокна коллагена дермы разделены светлыми пространствами (отек), между волокнами коллагена дермы и липоцитами жировой соединительной ткани встречаются эритроциты и иногда фибрин. В дерме и подкожной жировой клетчатке отмечаются пролиферация фибробластов, выраженная в различной степени (наиболее выражена в области изъязвления эпидермиса) и слабая пролиферация сосудов малого калибра (грануляционная ткань). В дерме и подкожной жировой клетчатке располагается небольшое количество лимфоцитов, плазмоцитов, макрофагов, а в дерме в области изъязвления эпидермиса – небольшое количество нейтрофилов. Волокна коллагена дермы имеют различную толщину и иногда уложены беспорядочно.
Морфологический диагноз. Кожа с волосами и подкожная жировая клетчатка: смешанный (нейтрофильный, лимфоплазмоцитарный и гистиоцитарный) дерматит и панникулит с изъязвлением эпидермиса и отеком, с острыми кровоизлияниями и разрывами в дерме и подкожной жировой клетчатке.
Комментарии: гистологические изменения характерны для травмы/разрыва кожи. Также эти изменения с учетом клинических данных, различной толщины коллагеновых волокон и их беспорядочным расположением могут указывать на синдром Элерса – Данлоса.
Обсуждение
В ветеринарной литературе описано небольшое количество зарегистрированных случаев синдрома Элерса – Данлоса у животных. Из-за недостатка литературных данных практикующие ветеринарные врачи могут неверно выбирать тактику лечения данных пациентов.При лечении любого рода ран выбор техники наложения швов на кожу зависит от трех основных правил5:
- Отсутствие выраженного натяжения кожи.
- Хорошее кровоснабжение краев раны.
- Отсутствие признаков местной инфекции.
Кроме того, важно помнить, что заживление ран у такого рода пациентов происходит значительно медленнее, поэтому владельцы сразу должны быть сориентированы по срокам выздоровления животного и заранее предупреждены о рисках развития возможных осложнений в виде повторных разрывов кожи, а также бактериальной инфекции.
Диагноз «синдром Элерса – Данлоса» устанавливается на основании характерных клинических признаков и по результатам гистологического исследования.
В ряде стран для подтверждения диагноза используют метод электронной микроскопии, а также выделение ДНК и геномное секвенирование2,4. Необходимо учитывать, что только клинические проявления и гистологические изменения на данный момент являются наиболее доступными методами при диагностике данного синдрома.
Выводы
Синдром Элерса – Данлоса – это редко встречающееся генетическое заболевание. Если в анамнезе есть данные о том, что у пациента наблюдается хрупкость кожи, ее чрезмерная растяжимость, следует иметь в виду возможное наличие данного синдрома и подходить к лечению ран у таких пациентов более скрупулезно. Важно избегать любого натяжения кожи, чтобы уменьшить риск образования новых дефектов, и рассматривать вариант заживления по вторичному натяжению. Необходимо осуществлять контроль вторичной бактериальной инфекции с помощью бактериальных посевов для подбора корректной антибиотикотерапии.Важно помнить, что заживление ран у пациентов с данным синдромом занимает больше времени, чем у клинически здоровых особей, и сроки заживления зависят в том числе от вероятного инфицирования ран.
Владельцы животных с синдромом Элерса – Данлоса должны быть проинформированы о необходимости создания определенных условий их содержания: коррекция окружающей обстановки с целью минимизировать риски травматизации, обеспечение содержания питомца отдельно от других особей, при формировании любых дефектов кожи своевременно обращаться к ветеринарному специалисту.
Список литературы:
- Freeman L. J., Hegreberg G. A., Robinette J. D. Cutaneous wound healing in Ehlers-Danlos. Veterinary Surgery, 1989.
- Jaffey J. A., Bullock G., Teplin E., et al. A homozygous ADAMTS2 nonsense mutation in a Doberman Pinscher dog with Ehlers Danlos syndrome and extreme skin fragility, 2019.
- BSAVA/SAMSoc. Guide to Responsible use of antibacterials, 2018.
- Anina Bauer, John F. Bateman, Shireen R. Lamandé, al. Identification of Two Independent COL5A1 Variants in Dogs with Ehlers-Danlos Syndrome, 2019.
- BSAVA Manual of canine and feline wound management and reconstruction by John Williams and Alison Moores, 2nd edition, 2009.
- Paciello O., Lamagna F., Lamagna B., Papparella S. Ehlers-Danlos-Like Syndrome in 2 Dogs: Clinical, Histologic, and Ultrastructural B. Findings, 2003.


 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург