Свободные трансплантаты – это сегменты кожи, полностью отделенные от донорской области тела и используемые для восстановления поврежденного участка тела, лишенного эпителиальной поверхности. У свободного трансплантата отсутствует сосудистая привязанность при переносе на ложе реципиента. Лоскуты должны выжить за счет поглощения тканевой жидкости из ложа реципиента посредством капиллярного осмоса в первые 48 часов после трансплантации. В течение этого периода времени капилляры из ложа реципиента соединяются с открытыми сплетениями капилляров трансплантата, чтобы восстановить жизненно важное кровообращение. Новые капилляры позже врастают в трансплантат, и сосудистые каналы реконструируются. Кроме того, образуется волокнистая соединительная ткань, которая надежно удерживает трансплантат на месте. Трансплантаты приобретают розовый цвет через 48 часов при достаточном кровообращении или имеют синюшный оттенок (при наличии венозной обструкции) до тех пор, пока кровообращение не улучшится.
Любое скопление материала, такого как гной, сыворотка, кровь, гематома или инородные тела между трансплантатом и ложем реципиента, задерживает или предотвращает реваскуляризацию трансплантата. Эта задержка часто приводит к некрозу лоскута. Движение между трансплантатом и ложем реципиента имеет аналогичный эффект. Фибринолиз, вторичный по отношению к бактериальной инфекции, разрушает ранний фибриновый «клей» между трансплантатом и ложем, что приводит к движению и некрозу трансплантата. Неправильный контакт между трансплантатом и ложем реципиента препятствует межповерхностному взаимодействию и способствует плохой реваскуляризации трансплантата. В основном это происходит в том случае, когда трансплантат натянут на ложе, как кожа барабана, или если применяется слишком большой трансплантат, что способствует формированию складок лоскута, у которых отсутствует надлежащий контакт с ложем реципиента.
Нежизнеспособные трансплантаты имеют белый или черный внешний вид по истечении достаточного количества времени для их реваскуляризации.
Несмотря на то что для выживания свободных кожных трансплантатов важным фактором является наличие васкуляризированного ложа реципиента, грануляционная ткань перед наложением трансплантата может отсутствовать. Кожный трансплантат могут поддерживать здоровые мышцы, надкостница и брюшина, однако здоровая розовая грануляционная ткань является наилучшим реципиентным ложем для кожного лоскута. Бледная, насыщенная коллагеном хроническая грануляционная ткань, в свою очередь, имеет плохое кровоснабжение сосудов и должна быть удалена, чтобы способствовать образованию здоровой грануляционной ткани. Загрязнение и инфекцию следует контролировать, а любой эпителиальный покров можно иссечь лезвием скальпеля перед наложением трансплантата.
Свободные трансплантаты
Свободные трансплантаты могут быть классифицированы следующим образом:- в зависимости от источника трансплантата (хотя для постоянного свободного покрытия дефектов кожи у мелких животных в основном применяются аутогенные трансплантаты), аллотрансплантаты (гомотрансплантаты) и ксенотрансплантаты (гетеротрансплантаты) могут использоваться в качестве временных биологических повязок до тех пор, пока аутогенный трансплантат не будет успешно применен;
- в зависимости от толщины трансплантата (свободные трансплантаты могут быть собраны в виде кожных трансплантатов полной или раздельной толщины);
- в зависимости от формы или дизайна трансплантата.
Толщина трансплантата варьируется в зависимости от количества дермы, включенной в вышележащий эпидермис. Донорское ложе для трансплантата разделенной толщины может быть иссечено и полностью закрыто свободным лоскутом, либо его можно закрыть частично (с целью заживления путем регенерации придатков и эпителизации). Тонкие трансплантаты расщепленной толщины приживаются легче, чем трансплантаты полной толщины, но им не хватает прочности и надлежащего роста волос, кроме того, они более восприимчивы к вторичному сдавливанию трансплантата (вследствие послеоперационного отека). По этим причинам многие ветеринарные врачи предпочитают использовать трансплантаты полной толщины. Свободные трансплантаты могут быть нанесены в виде целого лоскута поверх всего ложа реципиента либо частями, представляющими собой различные формы или узоры.
Трансплантаты с частичным покрытием
К ним относятся перфорационные, прижимные, полосовые, штамповые и сетчатые трансплантаты. Несмотря на то что эти трансплантаты могут различаться по толщине, они часто являются трансплантатами полной толщины и обычно используются для увеличения общей площади поверхности ложа реципиента, которую можно покрыть трансплантатами небольшой величины.С помощью трансплантатов с частичным покрытием обеспечивается дренаж до тех пор, пока ложе грануляционной ткани не будет покрыто слоем эпителиальных клеток, растущих из трансплантата. По этой причине трансплантаты с частичным покрытием полезны для воспринимающего ложа реципиента с инфекциями низкой степени тяжести. Небольшие трансплантаты также соответствуют нерегулярным краям ложа и просты в применении. Широко расположенные сегменты трансплантата, к сожалению, могут способствовать эпителизации поверхности, что, в свою очередь, может привести к неудовлетворительным функциональным и косметическим результатам. Избежать этого можно при более полном покрытии дефектов трансплантатами полной толщины.
Из различных вышеупомянутых методов пересадки кожи в случаях закрытия умеренных дефектов, затрагивающих конечности, наиболее полезны кожные трансплантаты полной и раздельной толщины, собранные вручную с помощью лезвия скальпеля. Трансплантаты полной толщины практичны и эффективны в обеспечении более прочного покрытия кожи у мелких животных, чем перфорационные и полосовые. Рост волос при этом соответствует норме, но не достигает плотности, обеспечиваемой, например, поворотным кожным лоскутом.
В приведенных ниже клинических случаях мы использовали сетчатые трансплантаты полной толщины.
Техника операции
Метод хирургического закрытия раны с применением трансплантата полной толщины:А
- Используя стерильную бумагу (из упаковки хирургических перчаток) или марлю, изготавливают шаблон, соответствующий ложу реципиента, путем прижимания материала к ране для получения увлажненного отпечатка дефекта.
- Шаблон располагают на выбранном донорском участке таким образом, чтобы он соответствовал росту волос в области раны.
- Для нанесения контуров шаблона на донорский участок можно использовать маркировочную ручку (дополнительный захват кожи должен составлять около 1 см, чтобы обеспечить адекватное покрытие раны).
- Как правило, иссекается прямоугольный сегмент кожи, охватывающий необходимые участки, что облегчает дальнейшее закрытие донорского дефекта.
- Избыточная кожа иссекается во время наложения трансплантата.
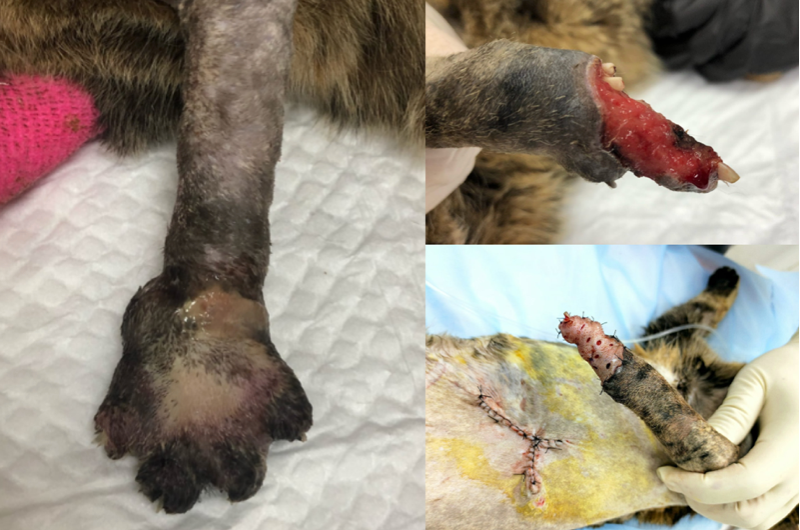
- Трансплантат удаляется, а донорская область закрывается (фото 1).
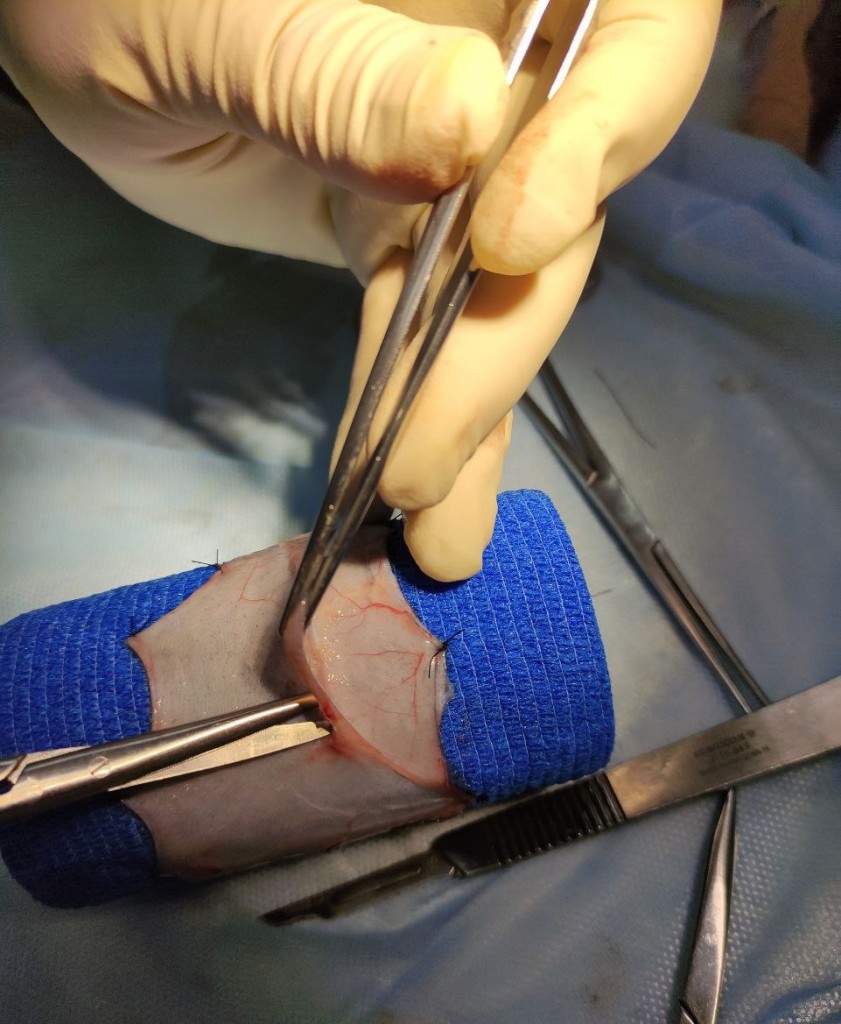
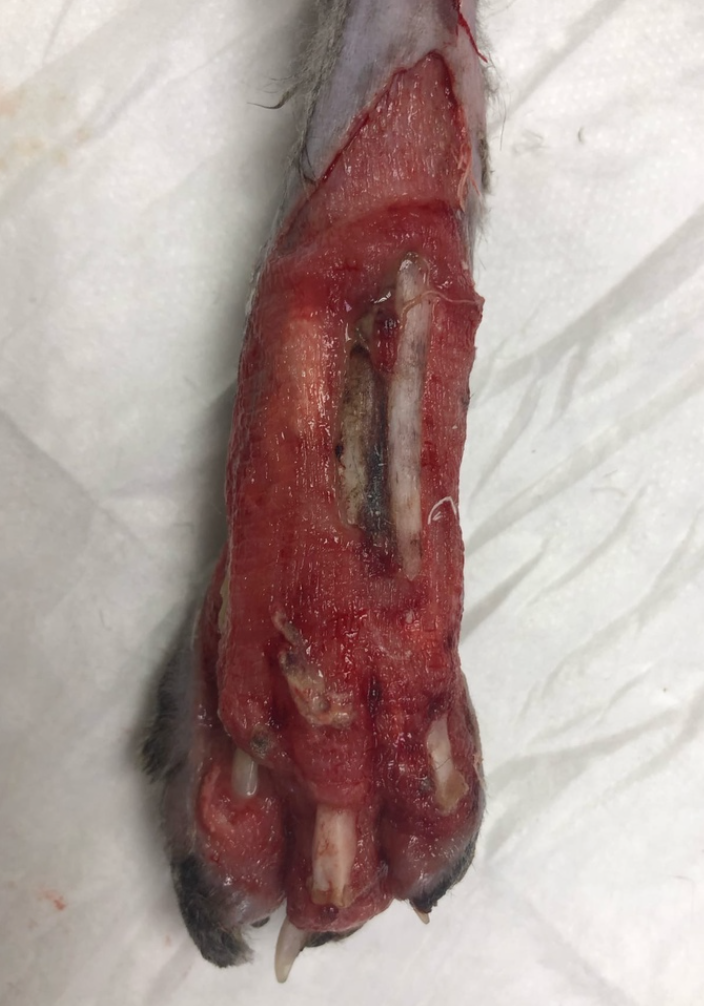
- Трансплантат очищается от жировой ткани путем удаления всей подкожной клетчатки, включая панникулярную мышцу, с помощью ножниц Метценбаума (фото 2).
- Начальное удаление жира может быть достигнуто путем закрепления собранной кожи (кожной поверхностью вверх) на рулоне самофиксирующегося бинта с помощью скоб для кожи или швов.
- Трансплантат также можно накинуть на указательный палец, продвигая ножницы Метценбаума поперек трансплантата для более полного удаления жира из дермы.
- После обезжиривания в дерме можно увидеть волосяные фолликулы, проявляющиеся в виде темных пятен (фото 3).
- Трансплантаты периодически погружают в емкость со стерильным физиологическим раствором или лактатным раствором Рингера, чтобы сохранить их влажными, смыть фрагменты подкожного жира и визуализировать участки прикрепленной подкожной ткани, которые необходимо удалить.
- Полезно иметь вторую емкость с физиологическим раствором для окончательного промывания трансплантата перед его размещением на ложе реципиента.
- Трансплантат накладывается поверх раны, позволяя ему соприкасаться с неровной поверхностью сосудистого русла реципиента.
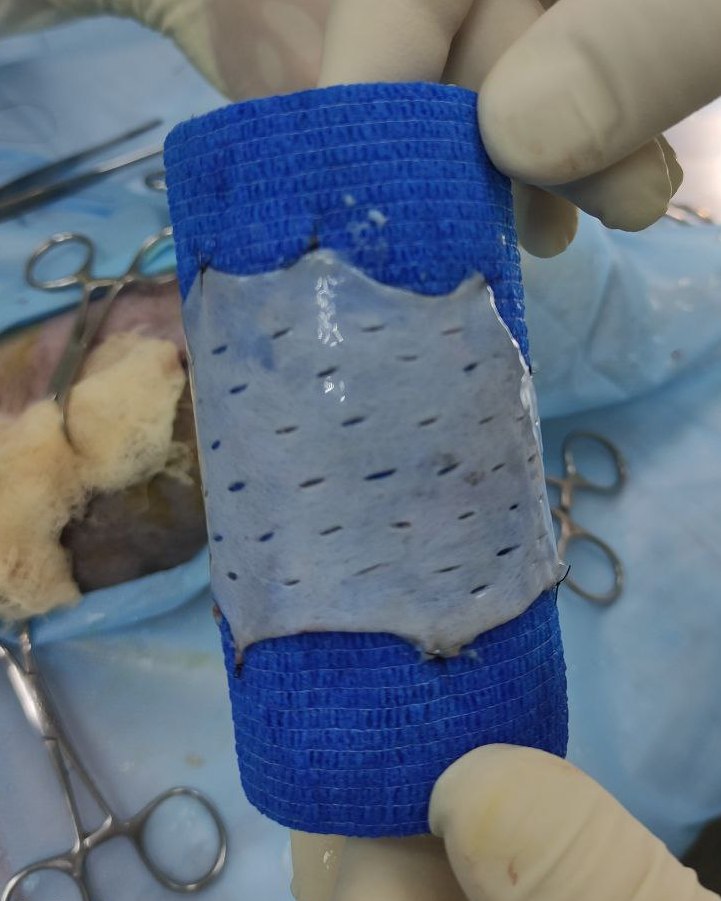
- Острым лезвием скальпеля № 15 формируются небольшие параллельные разрезы длиной примерно 1 см на расстоянии менее 2 см друг от друга по всей длине трансплантата. Последующие параллельные ряды дренажных отверстий располагают поочередно в шахматном порядке аналогичным образом, на расстоянии менее 2 см друг от друга. Данные отверстия в трансплантате делаются для улучшения дренажа и большего захвата площади дефекта (фото 3).
- Трансплантат должен слегка перекрывать края раны, чтобы обеспечить полное ее покрытие (фото 4, 5).
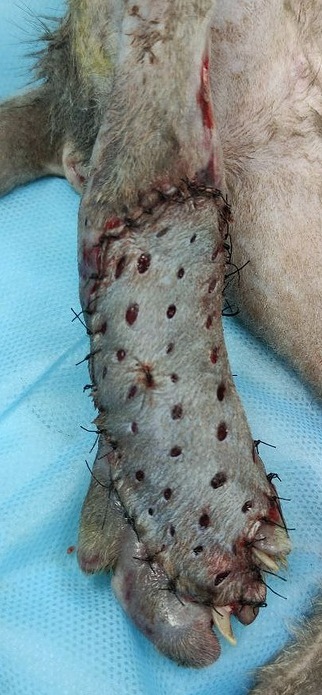
- Простые прерывистые швы или скобы для кожи используются для прикрепления границы трансплантата к нижележащей коже внахлест.
- Накладывается защитная повязка (фото 6).
Комментарии
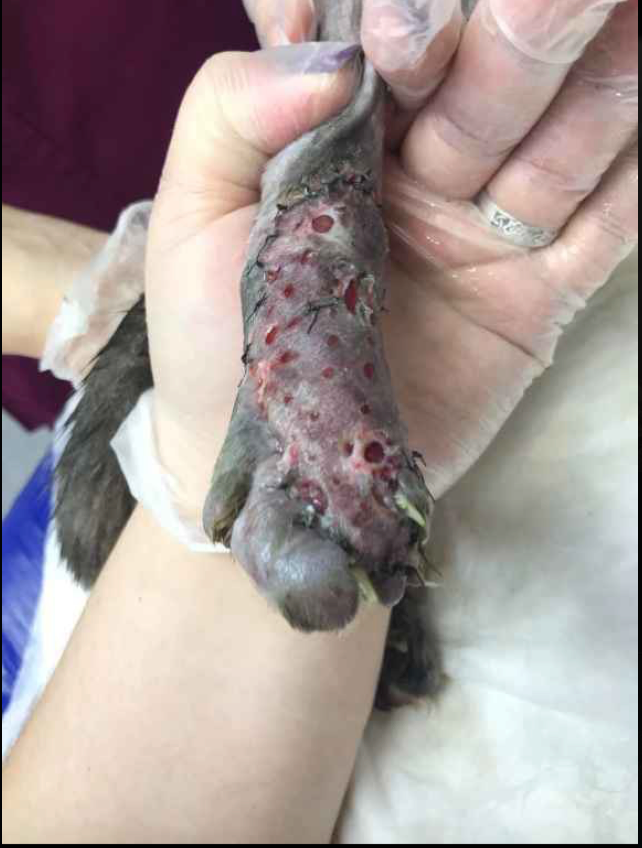
Несмотря на то что трансплантаты, полученные таким образом, считаются трансплантатами полной толщины, в действительности они различаются по толщине в зависимости от количества дермы, случайно отделенной во время удаления подкожных тканей. Рост волос зависит от количества выживших волосяных фолликулов. Трансплантат необходимо постоянно поддерживать влажным во время процедуры, периодически промывая его стерильным физиологическим раствором или лактатным раствором Рингера. Кожные трансплантаты не следует накладывать слишком свободно или слишком плотно, и они должны равномерно соприкасаться с раневым ложем. При правильном применении трансплантат обеспечивает небольшую подвижность кожи при манипулировании указательным пальцем. Выжившие трансплантаты первоначально приобретают оттенок от розового до лавандового. По мере улучшения кровообращения цвет кожи становится нормальным, а рост волос возобновляется.Перекрытие границ трансплантатом обеспечивает полное покрытие раны, предотвращая скручивание кожной границы под ней, и, следовательно, сохранение пограничной линии, однако не стоит перекрывать границы трансплантата, особенно в тех случаях, когда количество кожи для покрытия раны ограничено. При успешном приживлении перекрывающаяся граница кожи отслаивается и удаляется во время снятия швов через 7–10 дней.
Многочисленные прорези помогают предотвратить накопление жидкости, дренажные отверстия быстро закрываются после успешного приживления трансплантата.
Что может увеличить процент выживаемости свободного лоскута?
! Для успешной реваскуляризации трансплантаты должны равномерно прилегать к ложу реципиента, чтобы обеспечить прямой контакт. Закрепленный трансплантат должен иметь возможность слегка смещаться при прикосновении указательным пальцем после наложения, что гарантирует правильное натяжение.
Трансплантаты, наложенные с избыточным натяжением (эффект барабанной кожи), указывают на то, что они неправильно контактируют с ложем реципиента.
! Возможны случаи, при которых свежая хирургическая рана не может быть закрыта без использования кожного трансплантата (особенно на средних и нижних участках конечностей [средняя и дистальная треть]) и отсутствует вероятность процесса заживления по вторичному натяжению. В подобных ситуациях возникает вопрос: «Следует ли закрывать хирургический дефект немедленно или стоит отложить пересадку до тех пор, пока через несколько дней не образуется грануляционное ложе?».
В рамках одного из исследований5 было показано, что пересадка может быть успешно выполнена сразу после хирургической процедуры (например, удаление опухоли, резекция пораженной кожи и т. д.), однако в статье не был учтен факт наличия у многих трансплантатов частичного некроза толщины. Это означает, что кровообращение в раневом ложе было далеко не идеальным для поддержания полной выживаемости трансплантата. Еще одна проблема – это стоимость. При неудачном приживлении трансплантата потребуется повторная попытка пересадки этой области, в результате стоимость процедуры пересадки кожи удвоится, при этом финансовое бремя либо списывается ветеринарной клиникой, либо перекладывается на владельца животного.
Учитывая все вышеперечисленное, можно сделать следующее заключение: если хирургическое ложе не считается явно подходящим для свободной пересадки (здоровая мышечная поверхность, минимальная хирургическая травма и т. д.), более разумным и экономичным вариантом будет являться перенос операции на несколько дней (для обеспечения наличия здорового грануляционного ложа).
! Антибиотики и пересадка кожи. Все грануляционные слои, как правило, загрязнены бактериями. У хирургов есть свои предпочтения в отношении того, следует ли использовать местные и системные антибиотики при проведении процедур пересадки кожи. Некоторые врачи культивируют ткани из созревшей грануляции ложа перед пересадкой кожи, чтобы начать соответствующее лечение до наложения трансплантата. У людей бета-гемолитические стрептококки группы А (Streptococcus pyogenes) являются основным виновником лизиса трансплантата. Местные и системные пенициллины могут быть использованы для контроля этих микроорганизмов перед пересадкой. Другие микроорганизмы, включая Pseudomonas spp. и Klebsiella, также иногда являются проблемой для выживания трансплантата.
Ряд рекомендаций для увеличения процента выживаемости лоскута:
- как только будет сформировано здоровое грануляционное ложе (фото 7), следует нанести толстый слой сульфадиазина серебра или мази с тройным антибиотиком (бацитрацин, неомицин и полимиксин);
- необходимо наложить неприлипающую и защитную повязки за 24–48 часов до пересадки;
- системное назначение антибиотика широкого спектра действия (обычно цефазолин – 20 мг/кг) в периоперационном периоде с последующей пролонгацией каждые 6–8 часов во время госпитализации животного;
- применение перорального антибиотика широкого спектра действия после проведения операции в течение одной недели;
- необходимо тщательное ограничение раневого ложа стерильной марлей во время операции;
- обильное промывание кожи и ложа трансплантата раствором натрия хлорида или лактатным раствором Рингера;
- использование мягких марлевых салфеток для того, чтобы аккуратно очистить слой грануляционной ткани;
- после переноса на раневое ложе трансплантат покрывают слоем мази с тройным антибиотиком, затем накладывают неприлипающее раневое покрытие и защитную повязку;
- первая перевязка должна выполняться не ранее чем через 48–72 часа.
Выводы
На основании результатов, полученных нами при оперативном лечении пациентов с использованием данного метода, можно отметить следующее:- Большинство пациентов из числа тех, кому понадобилась кожная пластика для закрытия дефектов дистальных отделов конечностей, – это бездомные животные, в основном кошки.
- Всем животным перед пересадкой трансплантатов требовалось проведение предварительного лечения, включающего стабилизацию состояния пациентов, антибиотикотерапию и некрэктомию нежизнеспособных мягких тканей (фото 8).
- Лучшие результаты пересадки кожи могут быть достигнуты при нормализации значений гематокрита и альбумина.
- Общее время лечения, как правило, длительное, в некоторых случаях оно достигало нескольких месяцев.
- Вместо мази с антибиотиками в практике врачей нашей клиники используется антибактериальный гель «Пронтосан» (Prontosan + PHMB).
- Выбор раневого покрытия был сделан в пользу полиуретановой пены (Suprasorb P) и тюль-гра (Branolind) из-за их неадгезивных или слабоадгезивных свойств.
- При одновременном использовании системных антибиотиков («Синулокс» 15 мг/кг) были достигнуты хорошие результаты.
- После полного приживления лоскута рекомендуется носить защитную повязку как минимум в течение нескольких недель (в идеале до прорастания шерсти) – это позволит исключить самотравмирование.
- Очень важно не допускать развития хронической боли, которая может способствовать самоповреждению.
- Применение мультимодального обезболивания позволяет получить хороший результат лечения.
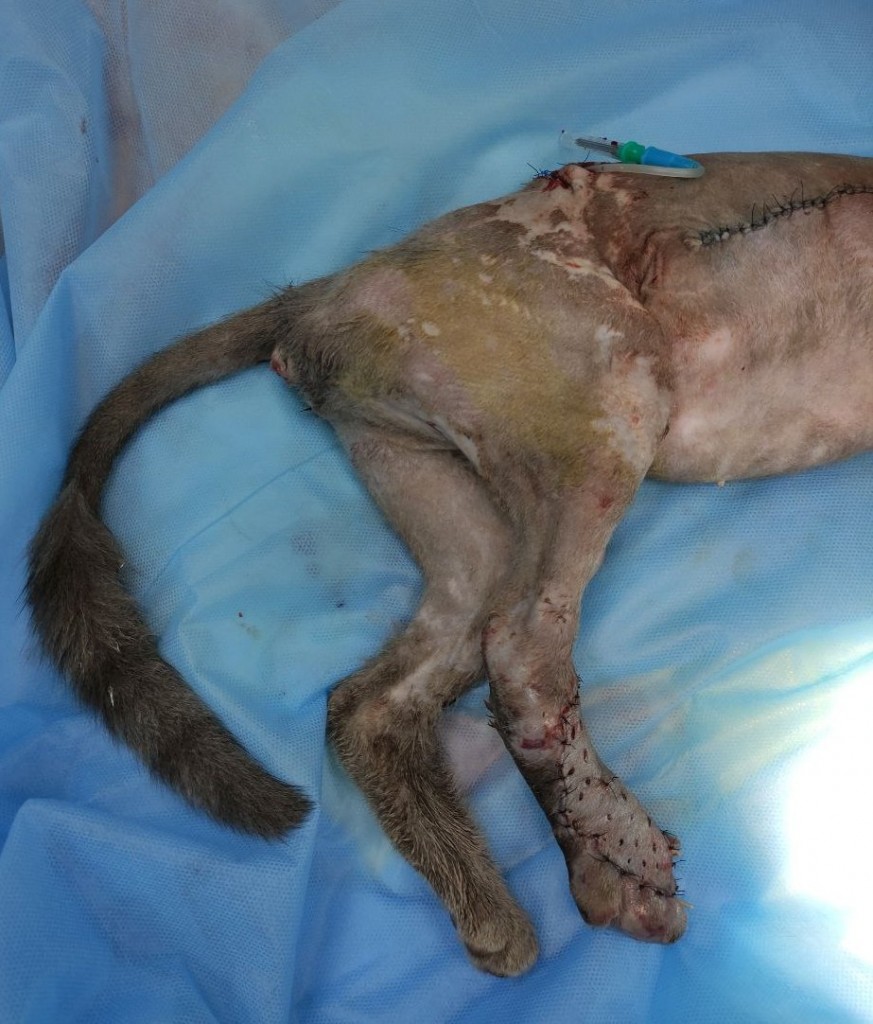
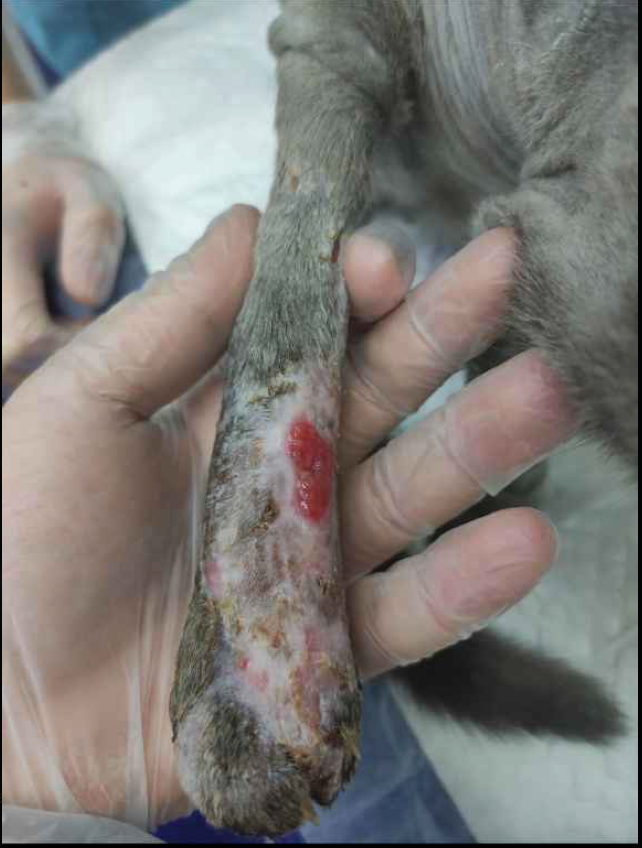
- Не всегда изначальный вид травмированной конечности будет соответствовать конечному результату (фото 9).
- Несмотря на получение хорошего результата пластической операции, пациенту может потребоваться дополнительное лечение (фото 10).
- Не стоит пугаться вида пересаженного лоскута при первых перевязках. Оценивать лоскут имеет смысл через 1–1,5 недели (фото 11- 13).
- Залог успеха – толстая защитная повязка (фото 6, 14).
Список литературы:
- Pavletic M. M. Atlas of Small Animal Wound Management and Reconstructive Surgery, 4th Edition. Hoboken, NJ: Wiley, 2018.
- Aragon C. L., Harvey S. E., Allen S. W., et al. Partial-thickness skin grafting for large thermal skin wounds in dogs. Compend Contin Educ Pract Vet, 26:200–212, 2004.
- Pavletic M. M. Surgery of the skin and management of wounds. In: Sherding R. D., ed. The Cat: Diseases and Clinical Management, 2nd ed., 1991−1996. New York: Churchill Livingstone, 1993.
- Pavletic M. M. Skin. In: Bojrab M. J., ed. Current Techniques in Small Animal Surgery, 4th ed., Philadelphia, PA: Lea & Febiger, 599−602, 1998.
- Tong T., Simpson D. J. Free skin grafts for immediate wound coverage following tumor resection from the canine distal limb. Journal of Small Animal Practice, 53(9): 520–525, 2012.
- Swaim S. F. Small Animal Wound Management, 2nd ed., Baltimore: Williams & Wilkins, 330–333, 1997.
- Swaim S. F. Skin grafts. In Slatter D. H., ed. Textbook of Small Animal Surgery, 3rd ed, Philadelphia, PA: WB Saunders, 423–476, 2012.
- White RAS. Skin grafting in the dog. Waltham Focus, 1: 2–8, 1991.






 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург