(Продолжение. Начало в №3.2012)
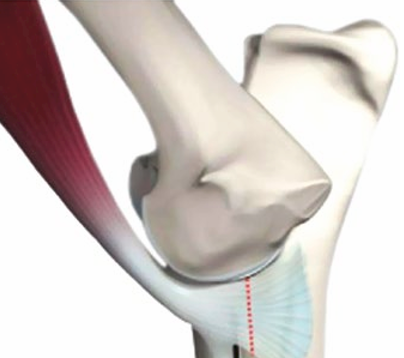
Учитывая предложенные способы, для лечения заболевания МВО на конечной стадии мы предпочитаем субтотальную остеотомию венечного отростка (рис. 2), при которой удаляется пирамидальная часть медиального венечного отростка, составляющая суставную часть дистальнее уровня лучевой вырезки. Хирургическое вмешательство включает тупое отделение лучевого сгибателя запястья/круглого пронатора и поверхностного/глубокого сгибателя пальцев каудальнее медиальной коллатеральной связки для обеспечения доступа, а затем разрез медиальной поверхности суставной капсулы проксимальнее веерообразной зоны присоединения двуглавой мышцы плеча на медиальной части венечного отростка. Для облегчения доступа к медиальному отделу сустава используются самоудерживающиеся ретракторы, которые закрепляют каудальнее медиальной коллатеральной связки. Для остеотомии мы использовали пневматическую маятниковую пилу, 28 однако сходной эффективности можно достичь с помощью остеотома или шейвера.
Каудолатеральной границей остеотомии являлась место соединения лучевой вырезки и точки на 1 – 2 мм дистальнее сагиттального края локтевой вырезки. Микротрещины подхрящевой кости распространялись до границы этой линии остеотомии, 6 но в зону остеотомии входила вся зона видимой патологии хряща и подхрящевой кости, определенная гистоморфометрически. 6 Наши начальные опасения по поводу нестабильности локтя (из-за нарушения локтевой части коллатеральной связки) не подтвердились.
Субтотальная остеотомия венечного отростка у 263 собак (437 локтевых суставов) позволила достичь постоянного и длительного (последующее наблюдение в некоторых случаях продолжалось 4-5 лет) устранения хромоты при низком проценте осложнений после хирургического лечения. 28 Прочие хирургические методы местного лечения патологии МВО включают удаление свободных фрагментов, различную степень очистки от разрушенного материала, кюретаж или иссечение части МВО с видимыми повреждениями, путем артроскопии или артротомии. 4,14,17,40–44
Хотя результаты гистологического исследования позволяют предположить, что при таком подходе значительная часть поврежденной подхрящевой кости остается на месте 6 , нам неизвестны какие-либо клинические исследования, которые бы очевидно показали преимущество более агрессивной артропластики (например, субтотальной остеотомии венечного отростка) перед менее агрессивными подходами в отношении исхода. Необходимо провести когортное сравнительное исследование. Если возможными причинами патологии МВО являются динамическая неконгруэнтность сустава или аномальная динамическая нагрузка, вероятно, следует рассмотреть возможность корректирующей остеотомии; однако без хорошего понимания механики неясно, какая конфигурация при остеотомии даст наилучший эффект. По нашему опыту, остеотомия локтевой кости приводит к хромоте длительностью в несколько недель. Кроме того, выраженность хромоты обычно больше, чем до операции или только после внутрисуставного вмешательства. Такой результат нивелирует любую возможную пользу, по крайней мере, по нашему опыту; долговременный результат эквивалентен таковому у собак с патологией МВО без значительных изменений мыщелка плечевой кости. Однако при наличии повреждений вследствие истирания в области медиальной части мыщелка плечевой кости или при явной неконгруэнтности плечевой и локтевой костей, видимой при КТ или артроскопии, остеотомия локтевой кости оправдана, как будет описано ниже. Мы не видим необходимости в остеотомии локтевой кости, за исключением случаев явной неконгруэнтности лучевой и локтевой костей >4 мм.
Чтобы установить, снижает ли ТСДМ контактное давление при несоответствии локтевой и плечевой костей, необходимо знать биомеханические параметры. Еще предстоит выяснить, способно ли ТСДМ изменить прогресс болезни, предотвратить поражение хряща или фрагментацию МВО в месте трещины, или снизить постоянное истирание медиального отдела после субтотальной остеотомии венечного отростка вследствие трения. Так же на этой стадии неизвестно, можно ли применять ТСДМ для успешного паллиативного лечения последней стадии эрозии медиального отдела, когда околосуставной фиброз или глубина патологии могут нивелировать положительный эффект освобождения сухожилия. Консервативное лечение остается основной альтернативой в случаях, когда местное хирургическое вмешательство не подходит или уже проводилось, но не привело к исчезновению симптомов. Планы успешного нехирургического лечения включают регулярные умеренные физические нагрузки, контроль массы тела; осмотрительное применение нестероидных противовоспалительных средств или обезболивающих, отпускаемых по рецепту; применение пищевых добавок или соединений, влияющих на течение болезни (например, наиболее многообещающими являются препараты глюкозамина и хондроитина сульфата, или такие соединения, как пентозана полисульфат). Также следует рассмотреть возможность дополнительной терапии, в том числе ограниченных силовых упражнений (например, гидротерапии); физиотерапии, например, массажа; чрескожной электростимуляции нервов; ударно-волновой терапии, холистической, магнитной или альтернативной терапии, например, иглоукалывания. Хотя научных доказательств эффективности применения многих из этих методов недостаточно, большое количество данных об их использовании для лечения других видов животных и малая заболеваемость оправдывают их применение в отдельных случаях.
Алгоритм выбора метода лечения при поражении МВО
В соответствии с использующимся нами в настоящее время алгоритмом (рис. 4), субтотальная остеотомия показана на конечной стадии процесса, когда при артроскопии обнаруживаются такие изменения, как фрагментация, крупные трещины или склероз суставного хряща на всю толщину. Если при артроскопии обнаруживается ранняя стадия или легкая степень поражения МВО, обычно в виде формирования волокнистого хряща на поверхности или размягчения хряща, которая часто ограничена самой краниомедиальной частью венечного отростка, перед принятием решения о субтотальной остеотомии, ТСДМ или консервативном лечении необходимо принять во внимание другие факторы.
Эти факторы необходимо взвесить, ответив на 3 вопроса:
1.Является ли патология подхрящевой кости достаточно значимой причиной хромоты или болезненности, оправдывающей субтотальную остетотомию, несмотря на отсутствие поверхностной патологии?
2.Свидетельствуют ли артроскопические изменения о возможной ротационной нестабильности, проявляющейся патологическими изменениями в области лучевой вырезки, что оправдывает ТСДМ в попытке уменьшить силы, действующие на сустав, при супинации?
3.Вероятен ли прогресс наблюдающейся патологии до конечной стадии поражения МВО с хромотой или болезненностью, если оставить ее без лечения?
При принятии решения о субтотальной остеотомии венечного отростка в случае сомнительных результатов артроскопии наиболее важны 2 фактора: тяжесть клинических признаков (хромота и болезненность при манипуляциях) и молодой возраст (когда незрелость скелета считается значительным показателем последующего развития конечной стадии поражения МВО).
Кроме того, следует принимать во внимание изменения на рентгене (включая субъективную интенсивность склероза в области блоковидной вырезки), возможность владельца и собаки соблюдать схемы консервативного лечения и отклик на предыдущие попытки консервативного лечения. Например, согласно нашему алгоритму, 6-летняя собака с незначительной хромотой или болезненностью локтевого сустава и поверхностным локальным формированием волокнистого хряща на верхушке венечного отростка будет получать консервативное лечение, а 6-месячной собаке с умеренной хромотой, связанной с поверхностным поражением медиальной поверхности венечного отростка незначительной выраженности, видимым при артроскопии, и интенсивным склерозом тканей под блоковидной вырезкой, видимым на рентгеновском снимке, показана субтотальная остеотомия венечного отростка или ТСДМ в зависимости от степени патологии медиального венечного отростка (разволокнение, трещины, фрагменатция).
Аналогия со скользящей шкалой удобнее всего при необходимости учета этих переменных (рис. 5) в сочетании; в отдельных случаях возможна небольшая степень субъективности. Несомненно, что продолжающиеся исследования, направленные на классификацию и установление значения поражений костного мозга МВО с использованием МРТ и КТ, помогут устранить эту субъективность. Сопоставление изменений, видимых на рентгеновском снимке или при артроскопии, с результатами микро-КТ и гистоморфометрического анализа иссеченных фрагментов венечного отростка, также поможет прояснить взаимоотношение между неконгруэнтностью и морфологическими изменениями и помочь разработать алгоритм принятия решений в будущем.
ПОРАЖЕНИЕ МЕДИАЛЬНОГО МЫЩЕЛКА ПЛЕЧЕВОЙ КОСТИ
ОХ (и развивающийся в результате РОХ) – хорошо известное заболевание медиального отдела локтевого сустава, которое часто встречается в сочетании с поражением МВО (30/33 локтевых суставов в одном из наших исследований 45). Это может отражать возможную роль неконгруэнтности в этиологии и патогенезе обеих болезней, хотя роль играет множество факторов, связанных с развитием, включая генетические факторы 46,47; питание 48; скорость роста 49 и эндокринные факторы 50. Во многих работах описано лечение этих двух заболеваний вместе, при этом в них не отражен весь спектр патологических изменений, обнаруженный внашей популяции собак. В частности, нам часто встречалось поражение МВО в сочетании с эрозией хряща медиального мыщелка плечевой кости разной степени, очевидно связанной с поражением МВО, что далее подтверждает роль неконгруэнтности в этиологии и патогенезе. Эти эрозии видны при артроскопии или артротомии как скопления линейных участков истирания/полос с осевой ориентацией, при этом картина может варьировать от поверхностного разволокнения хряща до склероза на всю толщину с обнажением подхрящевой кости. Кроме того, площадь пораженной поверхности медиального мыщелка плечевой кости значительно варьирует: от ограниченных участков несколько миллиметров в диаметре до эрозии почти по всей медиальной поверхности суставного хряща. Эти повреждения часто располагаются вокруг или непосредственно около пораженной поверхности МВО, однако остаются четко различимыми как по внешнему виду, так и по глубине дефекта подхрящевой кости. Картина поражения хряща в медиальной части венечного отростка всегда сходна в пределах одной зоны поверхности (зеркальное отражение), в то время как дополнительная макроскопическая фрагментация или образование трещин, хотя встречается чаще, более вариабельно.И при хирургическом, и при консервативном лечении РОХ медиального мыщелка плечевой кости (с поражением МВО или без) неизбежен прогресс остеоартрита,3 однако разные варианты исхода в пределах спектра диагностированного заболевания, а также подробные результаты в средне- и долговременной перспективе в большинстве источников не описаны. По нашему опыту, наличие выраженного поражения хряща медиального мыщелка плечевой кости связано с относительно неблагоприятными клиническими исходами и, в некоторых случаях, может продолжать прогрессировать до эрозии медиального отдела сустава на всю толщину ткани, даже при одновременном лечении МВО методом субтотальнойостеотомии. В некоторых случаях в тяжесть поражения вносит вклад относительно равное распределение нагрузки между крупной зоной контакта плечевой и лучевой костей и маленькой зоной контакта плечевой и локтевой костей в нормальном локтевом суставе 51. Представляется маловероятным, что рост волокнистого хряща от подхрящевой кости в эту зону (который стимулируется трефинацией кости) обеспечит сколько-нибудь значительную или длительную защиту подхрящевой костной пластинки, особенно учитывая ее весовую нагрузку, постоянное трение и любую возможную динамическую неконгруэнтность. Этот исход подтвержден результатами повторной ревизии результатов артроскопии в ряде случаев, в которых проводилось только удаление фрагментов, кюретаж, лечение микротрещин хряща или трефинация 24. Таким образом, был предложен ряд методов лечения этих проблемных повреждений медиального мыщелка плечевой кости и алгоритм выбора метода стал относительно сложным (рис. 6) 34,52.
РОХ
При обнаружении РОХ в отсутствии поражения МВО или эрозии соответствующего медиального мыщелка плечевой кости выбор методов лечения относительно прост. Патологию МВО можно исключить преимущественно по результатам артроскопии (отсутствие размягчения хряща, разволокнения, трещин и фрагментации). Однако в случаях, когда эти проявления конечной стадии поражения МВО еще не развились, несмотря на значительную патологию подхрящевой ткани, особенно у молодых собак, следует учитывать также результаты рентгенографии, в особенности, отсутствие обильного или интенсивного склероза в области под блоковидной вырезкой или венечным отростком 22,53. Традиционные методы хирургического лечения (включая кюретаж, микротрещины, микропроколы), направленные на стимуляцию роста волокнистого хряща, по-прежнему считаются оправданными для лечения небольших (максимальный диаметр <5 мм у собак средних и крупных размеров), мелких (дефект подхрящевой кости на глубину<1 мм) или абаксиальных поражений, когда прогноз, исходя из опыта, расценивается как относительно благоприятный. Опыт показывает, что при более значительных поражениях большего диаметра, с глубоким дефектом подхрящевой ткани или регенерацией с образованием волокнистого хряща такой метод недостаточен и не обеспечивает достаточной реконструкции контура сустава. Возможными причинами неблагоприятного клинического исхода считаются два аспекта: Во-первых, полагают, что по сравнению с гиалиновым хрящом, волокнистый хрящ с худшими механическими свойствами способствует снижению прочности в средне- и долговременной перспективе, что в конечном итоге приводит к склерозу, повторному обнажению подхрящевой кости и рецидиву хромоты.Во-вторых, что может быть еще важнее, точное восстановление контура, несущего весовую нагрузку, за счет волокнистого хряща маловероятно, особенно при значительных дефектах подхрящевой костной пластинки. Это может способствовать постоянному напряжению вокруг остаточного дефекта, 54 результатом которого будет истирание хряща, отек подхрящевой кости и повреждения противоположной суставной поверхности. В результате, хотя это не доказано у собак, может быть основной причиной неблагоприятного исхода, в частности, потому, что в локтевом суставе возможно поражение значительной части ограниченной поверхности, несущей весовую нагрузку. Реконструкция контура сустава – основная цель восстановления остеохондральных дефектов у людей, и для этой цели исследовался ряд материалов (аутотрансплантаты, чужеродные трансплантаты, рассасывающиеся и нерассасывающиеся наполнители). Из методик, доступных для практического использования, для собак лучше всего подходит применение остеохондрального аутотрансплантата. При этом из кости неконтактной поверхности другого сустава собаки, покрытой неповрежденным хрящом, берется цилиндрический фрагмент (обычно из области медиальной суставной поверхности коленного сустава), который имплантируется в углубление, созданное на месте остеохондрального дефекта (рис. 7). Эта процедура позволяет точно восстановить контур сустава и подхрящевой кости, а также создать прочную поверхность из гиалинового или гиалиноподобного хряща. 45
При использовании пробок из полиуретанового «заменителя хряща» можно обойтись без взятия трансплантата из донорского участка, уменьшить длительность операции и снизить сложности, связанные с топографическим картированием поверхности.
(B) Артроскопическое изображение через 12 недель после операции, на котором виден здоровый вид хряща остеохондрального аутотрансплантата (правая часть изображения), примененного для лечения повреждения вследствие РОХ медиального мыщелка плечевой кости без сопутствующего поражения МВО. Снимки локтевого сустава лабрадора- ретривера в возрасте 3 лет 8 месяцев, ранее перенесшего операции по закрытию дефекта мыщелка плечевой кости вследствие РОХ аутотрнсплантатом, в краниокаудальной (C) и медиолатеральной (D) проекциях, без признаков прогресса околосуставного остеофитоза.
Такие методики являются предметом текущих исследований, и результаты оценки исхода в среднесрочной перспективе (6 мес.) по данным клинического исследования, артроскопии и МРТ обнадеживают. 55 Наши результаты по клиническим и артроскопическим критериям, полученные при вмешательстве на 3 локтевых суставах с диагностированным поражением МВО после применения аутотрансплантата были превосходными (рис. 7В), и последующее наблюдение за одной собакой до 3 лет не показало прогресса остеоартрита (рис. 7С и D). 45
РОХ и поражение МВО
РОХ – наиболее распространенная патология, обнаруживающаяся в сочетании с поражением МВО в одном суставе. При этом подход к лечению основывается на тяжести патологии хряща, одновременном поражении венечного отростка и медиального мыщелка плечевой кости вокруг или рядом с очагом РОХ. При обнаружении поражения МВО в сочетании с РОХ медиального мыщелка плечевой кости мы считаем субтотальную остеотомию оправданной, независимо от тяжести патологии при артроскопии или рентгенографии.Этот подход основан на понимании роли неконгруэнтности или точечного повышения нагрузки в этиологии и патогенезе обеих болезней, которые могут препятствовать заживлению после лечения РОХ любым выбранным методом. Мы не исследовали возможное значение ТСДМ в этом аспекте. В дальнейшем эти сомнения подтвердились недостаточно хорошими результатами лечения 10 из 24 локтевых суставов с сопутствующим РОХ и поражением МВО с применением субтотальной остеотомии и аутотрансплантации. 45
Через 12-18 недель при артроскопической ревизии был обнаружен прогресс патологии хряща медиального мыщелка плечевой кости вокруг места наложения трансплантата (и соответствующей зоны контакта медиальной суставной поверхности локтевой кости проксимальнее места субтотальной остеотомии). По нашему мнению, это вызвано несоответствием локтевой и лучевой костей 39; таким образом, в последующей серии суставов с поражением МВО и РОХ без дополнительных эрозий медиального мыщелка плечевой кости мы использовали сочетание аутотрансплантации, субтотальной остеотомии и проксимальной остеотомии локтевой кости. Результат по данным клинического осмотра и артроскопической ревизии представляется многообещающим, и, по- видимому, за такой результат ответственно включение остеотомии локтевой кости в подход к лечению. 45
Проксимальная остеотомия локтевой кости. Хотя оптимальная конфигурация, проксимально-дистальная ориентация и необходимость интрамедуллярной стабилизации при проведении остеотомии локтевой кости не установлены в клинических условиях, мы считаем важным ряд характеристик. На модели неконгруэнтности локтевого сустава in vitro было показано, что дистальная остеотомия локтевой кости не позволяет восстановить конгруэнтность суставной поверхности за счет прочной межкостной связки, в то время как проксимальная остеотомия дает лучший эффект. 56
Для предотвращения чрезмерного наклона проксимального сегмента локтевой кости за счет тянущей силы двуглавой мышцы плеча на локтевой отросток, для максимального снижения вероятности замедленного сращения после остеотомии, а также для уменьшения чрезмерного образования костной мозоли в результате неизбежной нестабильности в местах поперечной остеотомии рекомендуется косая остеотомия в каудопроксимальном-краниодистальном направлении 2.
Моделирование нагрузки на конечность In vitro при косой остеотомии без интрамедуллярной фиксации ведет к варусной деформации. Если предполагается, что эти последствия клинически незначимы,57 предлагается профилактика путем интрамедуллярной стабилизации,58 но она связана с некоторым ростом осложнений (например, поломка штифта).59 Следовательно, мы использовали косую конфигурацию проксимальной остеотомии локтевой кости в направлении от каудопроксимальной к краниодистальной точке (примерно 40о по длинной оси) и отпроксимолатеральной к дистомедиальной точке (примерно 50о по длинной оси).45 Результаты применения этого метода остеотомии без интрамедуллярного штыря для устранения несоответствия лучевой и локтевой кости и состояний, подобных не сращению локтевого отростка (с самофиксирующим винтом для закрепления фрагментов) многообещающи, так как свидетельствуют о надежном сращении кости без избыточного формирования костной мозоли и положительном клиническом результате.60
Продолжение в следующем номере





 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург