Методика узи органов брюшной полости при травме
Методика узи органов брюшной полости при травме
Автор: Иванов В. В., к.в.н., ветеринарный врач УЗ-диагностики. Ветеринарный центр «Солнышко», г. Казань.Введение
Для выявления повреждений органов брюшной полости кошек и собак используются современные методы визуальной диагностики (рентгенография, ультрасонография, компьютерная томография, сцинтиграфия, магнитно-резонансная томография). Однако не всем ветеринарным клиникам доступен полный спектр диагностических методик (например, таких как компьютерная томография, спиральная компьютерная томография, магнитно-резонансная томография и даже лапароскопия). В большинстве ветеринарных клиник на сегодняшний день используется ультрасонография, при этом применяются переносные ультразвуковые сканеры (скрининговый класс) и сканеры среднего класса.
Критерии информативности для ультразвукового исследования по данным разных авторов в экспериментальных работах составляют: точность – до 91,5%, чувствительность – до 83,3%, специфичность – до 92,7%, однако при диагностике закрытых травм брюшной полости ультрасонография используется ограниченно в основном из-за невладения методикой исследования, возможностями аппаратуры и диагностического алгоритма.
Цель УЗ-исследования: диагностика травм и осложнений, сокращение срока лечения, уменьшение числа «напрасных» («эксплоративных») лапаротомий.
Задачами ультразвукового исследования при травмах брюшной полости являются:
- Визуализация свободной жидкости, ее объема и динамики.
- Визуализация ограниченных жидкостных образований, их объема, динамики, дифференциация.
- Визуализация целостности органов.
- Визуализация наличия свободных газов.
- Распознавание патологий, не связанных с травмой.
Недостатки ультразвуковой диагностики: необходимость подготовки кожи, сложность получения хорошей акустической картины при травме (газы, воздух, метеоризм), субъективизм оператора, необходимость в наличии современного ультразвукового оборудования.
Алгоритм реанимационных, диагностических и лечебных мероприятий при травме брюшной полости:
- Клиническое и лабораторное определение тяжести состояния животного.
- Реанимационные (противошоковые) мероприятия (стабилизация гемодинамики).
- Исследование состояния органов брюшной и грудной полостей (УЗИ, рентгенография, лапароскопия, перитонеальный лаваж и др.).
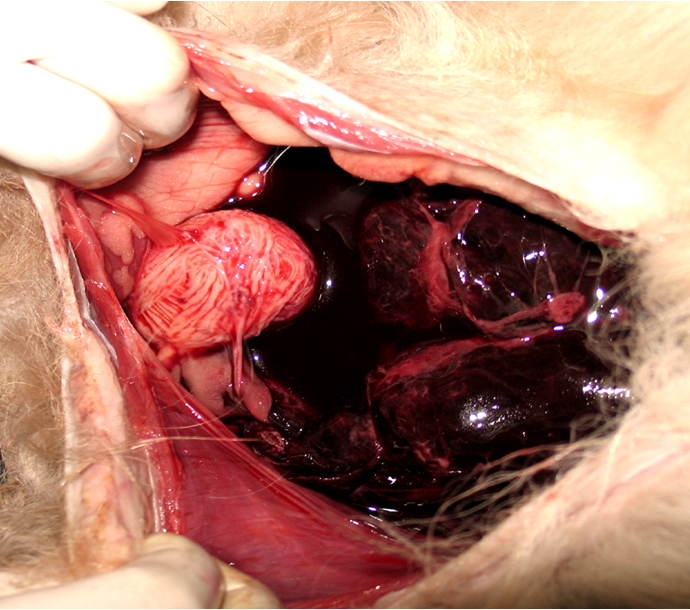
- Лапаротомия (лапароскопия), устранение источника кровотечения.
- Повторная диагностика.
В связи с выраженным метеоризмом, наличием обширной тканевой эмфиземы, органы удается визуализировать лишь фрагментарно, поэтому задачей №1 является исследование, нацеленное на обнаружение межорганной свободной жидкости. При обнаружении гемоперитонеума опасного объема (табл. 2) ультразвуковым или другим способом (лапароскопия) приступают к неотложной лапаротомии (после парацентеза).
Этапы УЗ-исследования
- УЗ-скрининг (экстренное УЗИ, FAST) – для выявления свободной жидкости, степени кровопотери (тяжести) и необходимости к лапаротомии.
- Тщательное исследование паренхиматозных и полых органов.
- Повторное исследование (УЗИ в динамике).
- Отсроченное УЗИ.
Степень тяжести травмы
Различают несколько видов классификаций степени тяжести, обычно выделяют 4-5 степеней, но основными критериями остаются объем и степень повреждения, а также тактика лечения в зависимости от тяжести травмы.Первая и вторая степени травмы почек являются легкими (тактика лечения преимущественно консервативная), третья, четвертая и пятая – тяжелые травмы (возможно хирургическое вмешательство).
Первая степень: ушиб или субкапсулярная гематома, без паренхиматозного (тканевого) разрыва.
Вторая степень: наличие околоорганной гематомы, поверхностные повреждения коркового слоя, менее глубиной, без гематурии (кровь в моче).
Третья степень: паренхиматозные (тканевые) повреждения, более чем 1 см в глубину, без гематурии.
Четвертая степень: глубокие повреждения; либо тромбоз сегмента артерии, без паренхиматозного повреждения
Пятая степень: возможны ситуации: тромбоз основной ветви артерии, множественные объемные повреждения ткани почки, разрыв основной артерии и/или вены.
Визуализация свободной жидкости, ее объема и динамики
Основной задачей экстренного ультразвукового обследования при травмах (Focused Assessment with Sonography in Trauma, FAST), является обнаружение свободной жидкости в брюшной и грудной полостях.В гуманной медицине при FAST протоколе в 1999 году исследовалась одна точка – гепаторенальный карман, в наше время исследуются 8 стандартных точек: в гепаторенальном кармане и правой плевральной полости, спленоренальном кармане и левой плевральной полости, поиск жидкости в пространстве около мочевого пузыря, поиск жидкости в перикарде, поиск признаков пневмоторакса.
Место скопления интраперитонеальной свободной жидкости зависит от длительности однообразного положения тела в пространстве и источника кровотечения. Гемоперитонеум начинается в месте поражения, затем свободная жидкость (кровь или моча) под действием гравитации скапливается на дне и в карманах брюшной полости. Большинство животных после травмы располагаются в положении «лежа на животе» или «на боку». В однообразном положении пациента «лежа на животе» свободная жидкость скапливается в подпеченочном и околомочепузырном пространстве, поэтому очевидно, что оптимальные точки приложения ультразвукового датчика (если животное при исследовании не переворачивать на спину) будут находиться в области мечевидного отростка (подмечевидный доступ) и в области мочевого пузыря.
При поиске свободной жидкости в абдоминальной полости рекомендуется начинать с околомочепузырного пространства – самого раннего и наиболее частого места скопления мочи при разрыве мочевого пузыря. Точка исследования – по белой линии живота, между лонной костью и предпоследней парой сосков. Рекомендуется использовать стол с вырезом для размещения датчика вентрально от тела животного. При целом мочевом пузыре корректируются настройки аппарата, мочевой пузырь используется как акустическое окно для осмотра других органов. При подмечевидном доступе для исследования органов грудной полости акустическим окном служит печень. При повреждениях кишечника или брыжейки кровь чаще скапливается между петлями кишечника (в межпетлевых пространствах), поэтому датчик располагают в пупочной области по белой линии живота.
Таблица 1. Точки приложения датчиков при исследовании брюшной полости при травме
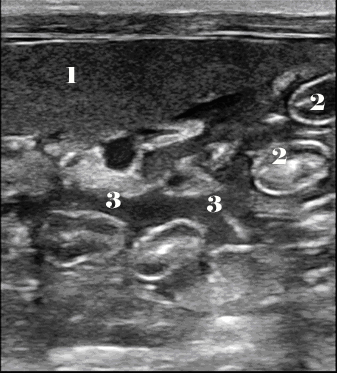
В положении пациента «на правом боку» жидкость скапливается в гепаторенальном пространстве (между капсулой печени и капсулой правой почки), в этом случае датчик располагают в правом подреберье, в области проекции правой почки. В норме между этими органами жидкость не визуализируется и фасции выглядят, как яркая гиперэхогенная линия, отделяющая печень от почки. При положении животного «на левом боку» поиск гемоперитонеума проводят в гепатолиенальном пространстве (в левом подреберье, в проекции селезенки).
При ультразвуковом исследовании свободной жидкости обращают внимание на следующие моменты:
- Локализация – в карманах брюшной полости (рассмотрено выше).
- Объем (размеры): по степени расхождения листков брюшины (то есть по степени расхождения соприкасающихся органов, например правой почки и печени).
- Эхогенность – анэхогенная, эхогенная (эхогенность связана с плотностью свободной жидкости).
- Включения: жидкостные, гиперэхогенные, акустические тени; эффект дистального усиления.
- Динамика: увеличение объема, уменьшение, без динамики, изменение эхоструктуры.
Таблица 2. Оценка кровопотери
Показания к лапаротомии определяют исходя из объема гемоперитонеума, умноженного на количество карманов, а также совокупности результатов УЗИ, клинических и лабораторных факторов.
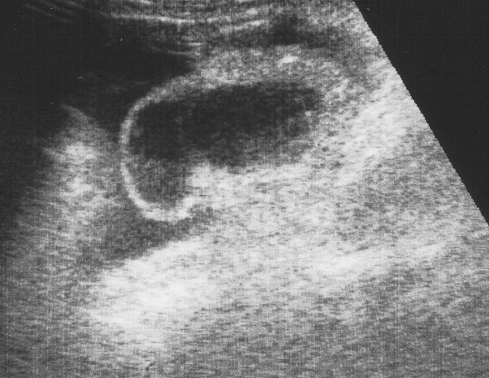
Визуализация ограниченных жидкостных образований. Учитывают локализацию, объем (размеры) по формуле подсчета объема геометрической фигуры: А х В х С х 0,52, эхогенность (анэхогенная, эхогенная), включения (жидкостные, гиперэхогенные, акустические тени), эффект дистального усиления, динамику (увеличение объема, уменьшение, без динамики, изменение эхоструктуры).
В контексте травмы наиболее часто визуализируется гематома. По расположению: околоорганная, подкапсульная, центральная. По увеличению размеров с течением времени: стабильная, нестабильная. Стабильная гематома – это объемное образование, не увеличивающихся размеров, обусловленное состоявшимся внутрипаренхиматозным кровотечением. Нестабильная гематома при динамическом почасовом или ежедневном наблюдении характеризуется достоверным нарастанием объема с увеличением максимального диаметра более чем в 1,5 раза.
Эволюция гематомы проявляется стадийно:
Первая стадия – образование гематомы. Характеризуется образованием сгустка крови в результате геморрагии, возникающей как следствие механического воздействия на ткань органа, а именно на сосуды различного диаметра. Геморрагия может возникать как на микроуровне (на уровне капилляров), так и на макроуровне (повреждение более крупных сосудов). Данный процесс связан с особенностями свертывания крови и составляет от нескольких минут до одних суток.
Эхографически данная стадия характеризуется появлением гипоэхогенных фокусов (участков пониженной эхогенности) в паренхиме как следствие проявления жидкостного компонента (несвернувшаяся кровь). В режиме цветового допплеровского картирования (ЦДК) кровоток в данных областях не определяется или ослаблен. Снижение или отсутствие кровотока в основном обусловлено сдавлением в результате отечно-инфильтративных изменений в паренхиме органа сосудов, а также в результате прямой травмы сосуда (разрыва сосудистой стенки). Данная стадия характеризуется увеличением органа в размерах, его асимметричностью, нарушением конфигурации.
Стадия гемолиза. В результате данной стадии патологического процесса в образовавшейся гематоме начинается гемолиз – отделение плазмы и фибрина, расслоение крови на «жидкий» и «твердый» компоненты. Он протекает в течение последующих 2–3 суток, характеризуется появлением анэхогенных и гиперэхогенных включений различной формы и размеров. Данные изменения начинаются, как правило, с центра патологически измененного очага к периферии. Во время этого процесса возможно увеличение размеров очага повреждения за счет вовлечения окружающих тканей в процесс некроза и лизиса. В режиме ЦДК сохраняется та же картина, что и при 1-й стадии развития повреждения. Возможно частичное восстановление кровотока в участках с явлениями отечно-инфильтративных проявлений за счет регресса патологических изменений. Репарации (организации гематомы). Этот процесс является заключительным и характеризуется пролиферацией фибробластов. Происходит восстановление поврежденного участка, которое эхографически характеризуется уменьшением анэхогенных очагов.
Процесс восстановления травмированной ткани и непосредственно зоны травматического повреждения начинается с периферии патологической области к центру и может продолжаться до 9 месяцев. Отмечается восстановление сосудистого рисунка поврежденной области. При наличии больших дефектов и гематом возможно образование посттравматических псевдокист (псевдо, так как не имеют оболочки). Эхографически посттравматические псевдокисты характеризуются как объемные образования без четкой границы, с неровными, «изъеденными» краями, без эхо-признаков капсулы, с различным содержимым по эхогенности (чаще с гетерогенным содержимым).
Двухмоментные, или «отсроченные», разрывы паренхиматозного органа из-за нестабильности гематомы, по литературным данным и по данным наших исследований, развиваются через 3–30 дней и составляют от 30% всех повреждений.
Визуализация целостности органов
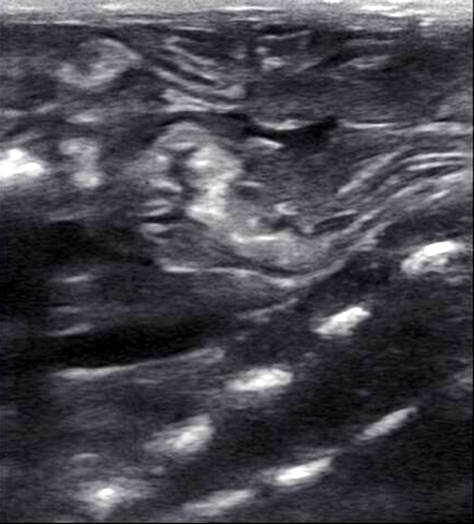
Ультразвуковая семиотика травматических повреждений органа включает в себя увеличение размера органа, его деформацию, изменение положения, нарушение контура, наличие свободной жидкости в брюшной полости.Гиперэхогенная стенка. Гипоэхогенное ограниченное образование серповидной формы. Подкапсульная гематома щелевидной формы. Околопочечная гематома с гиперэхогенными включениями.
Виды травматических повреждений органов:
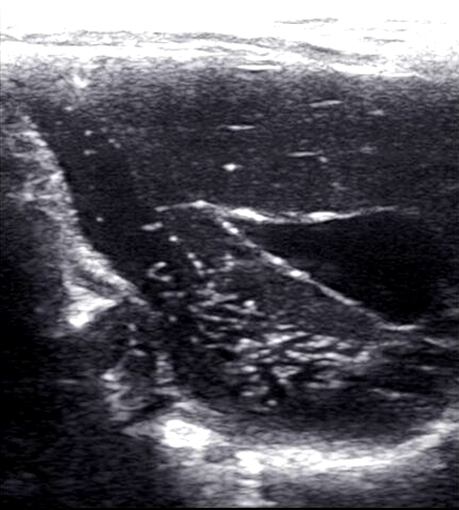
Ушиб (контузия) – закрытое повреждение тканей и органов без существенного нарушения их структуры. Гематома (см. раздел «визуализация ограниченных жидкостных образований»). Разрыв по размерам: мелкий (неполный), полный. По целостности капсулы органа – подкапсульный, чрезкапсульный. Размозжение – разрыв органа на несколько фрагментов. Отрыв сосудистой ножки (авульсия). В ранние сроки после травмы не всегда можно достоверно определить тип повреждения и дифференцировать ушиб от разрыва органа. Изменения при ушибе: снижение эхогенности, потеря четкости изображения, разреженность структуры, увеличение органа, нарушение конфигурации, симметричности. Это обусловлено наличием интерстициального отека, а визуализация в зоне поражения множественных точечных эхосигналов высокой плотности свидетельствует о геморрагическом пропитывании тканей с характерным увеличением размеров и нарушением конфигурации всего органа или пораженного сегмента. В динамике острого периода травмы внутреннего органа (с 2–3 суток после травмы) отмечается тенденция к уменьшению его размеров.
Изменения при разрыве. Прямыми эхографическими признаками чрескапсульных разрывов органов являются нарушение непрерывности контуров и визуализация линии разрыва (фактически – гематома). Эхогенность линии разрыва варьирует в зависимости от времени, прошедшего после травмы, определяется степенью ретракции и лизиса сгустков крови. Устойчивая визуализация зон разрывов возможна по истечении 4–6 часов после травмы. Признаком подкапсульных разрывов органов является наличие в паренхиме гематомы, форма которой определяется локализацией и особенностями разрыва, а эхогенность – временем после момента травмы. При исследовании поврежденного органа в первые 3–5 часов после травмы подкапсульные разрывы выявляются в виде нечетко очерченных участков паренхимы сниженной акустической плотности. Визуализация внутритканевой гематомы как эхонегативной зоны становится возможной по истечении первых суток после травмы. В процессе заживления подкапсульных разрывов печени и поджелудочной железы возможно образование ложных кист, не отделенных от паренхимы капсулой, что определяется связью с протоковой системой органов.
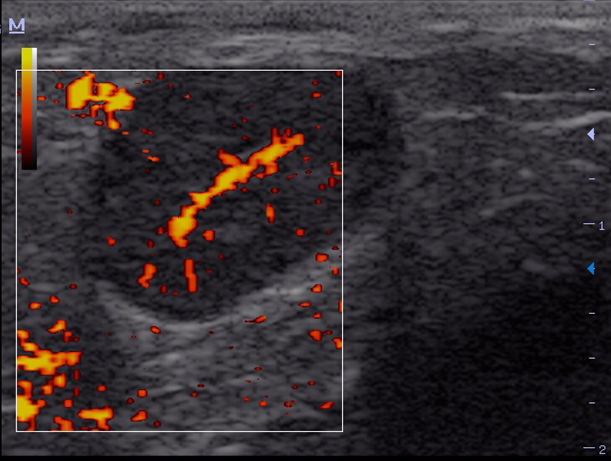
Изменения при размозжении. Визуализируется значительная деформация органа, фрагментация, значительная периорганная гематома. Изменения при разрыве крупного сосуда. При ультразвуковом исследовании в В- режиме отрыв сосуда (сосудистой ножки) не визуализируется. При эхографии визуализируются косвенные признаки – быстро нарастающая околоорганная гематома. При исследовании в режиме ЦДК и режиме энергетического допплера устанавливают отсутствие кровотока в органе.
Визуализация наличия свободных газов
Присутствие интраперитонеального газа является косвенным подтверждением перфорации полого органа. Артефакт реверберации («хвост кометы») характеризующий наличие свободного газа будет визуализироваться в случаях подкожной эмфиземы, флегмоны с образованием газов, газа в брюшной полости, газа в полом органе (кишечнике). Подкожная эмфизема или флегмона характеризуется отсутствием визуализации перитонеальной линии (визуализируется только слой кожи и поверхностные слои брюшной стенки). При наличии газа в брюшной полости всегда будет визуализироваться перитонеальная линия, а при небольшом давлении на абдоминальную стенку датчиком прорисовываются поверхностно расположенные органы. Интралюминальный газ всегда расположен ниже перитонеальной линии и отделен от нее гипоэхогенной или анэхогенной тонкой полоской, представленной стенкой кишечника.
Литература:
1. Анисимов А. Ю., Галяутдинов Ф. Ш., Галимзянов А. Ф., Иванов В. В. Экспериментальная модель травмы живота. Актуальные проблемы медицины катастроф: Сб.ст. – Казань: Медицина, 2001 г. – 356 с.
2. Иванов В. В. Ультразвуковое исследование почек и мочевого пузыря у кошек и собак при травмах. Девятый Московский международный ветеринарный конгресс. Тезисы докладов. Москва, 2001 г. – с. 67–69.
3. Иванов В. В. Экстренное ультразвуковое исследование органов брюшной полости собак при травмах. Материалы десятого московского международного ветеринарного конгресса. Тезисы докладов. Москва, 2002 г., с. 302–305.
4. Курбанов Р. З., Мавлитов С. С., Иванов В. В., Равилов Р. Х. Ультразвуковая диагностика органов брюшной полости у кошек и собак. Учебно-методическое пособие КГАВМ, 2002 г. – 21 с.
5. Иванов В. В. Ультрасонографическая дифференциация перитонитов у мелких домашних животных. Ветеринарный врач № 1–2, 2004 г., с. 70–78.
6. Иванов В. В. Ультразвуковая семиотика при травме мочевых путей у мелких домашних животных. VIII международный Московский ветеринарный конгресс. Москва, 2005 г., с. 44–45.
7. Иванов В. В. Ультразвуковые маркеры при неотложных состояниях у собак и кошек. Актуальные вопросы ветеринарной медицины: Материалы сибирского международного ветеринарного конгресса. Новосиб. гос. аграрн. ун-т. – Новосибирск, 2005 г., с. 28–29.
8. Иванов В. В., Усманов Р. А. Клиническая эффективность визуальных методов диагностики разрыва мочевого пузыря у кошек и собак. Ветеринарный доктор № 12, 2007 г., с.28–31.
9. Иванов В. В., Афанасьев А. В., Усманов Р. А. Требования к качеству эхограмм органов брюшной полости мелких домашних животных. Ветеринарная медицина домашних животных: Сборник статей. – Выпуск 7. – Казань: Печатный двор, 2010 г., с.110–111.
10. Иванов В. В. Эффективность эндоскопии при визуализации жидкостных образований брюшной полости. Материалы московского конгресса. 2011 г., с. 130–132.
2. Иванов В. В. Ультразвуковое исследование почек и мочевого пузыря у кошек и собак при травмах. Девятый Московский международный ветеринарный конгресс. Тезисы докладов. Москва, 2001 г. – с. 67–69.
3. Иванов В. В. Экстренное ультразвуковое исследование органов брюшной полости собак при травмах. Материалы десятого московского международного ветеринарного конгресса. Тезисы докладов. Москва, 2002 г., с. 302–305.
4. Курбанов Р. З., Мавлитов С. С., Иванов В. В., Равилов Р. Х. Ультразвуковая диагностика органов брюшной полости у кошек и собак. Учебно-методическое пособие КГАВМ, 2002 г. – 21 с.
5. Иванов В. В. Ультрасонографическая дифференциация перитонитов у мелких домашних животных. Ветеринарный врач № 1–2, 2004 г., с. 70–78.
6. Иванов В. В. Ультразвуковая семиотика при травме мочевых путей у мелких домашних животных. VIII международный Московский ветеринарный конгресс. Москва, 2005 г., с. 44–45.
7. Иванов В. В. Ультразвуковые маркеры при неотложных состояниях у собак и кошек. Актуальные вопросы ветеринарной медицины: Материалы сибирского международного ветеринарного конгресса. Новосиб. гос. аграрн. ун-т. – Новосибирск, 2005 г., с. 28–29.
8. Иванов В. В., Усманов Р. А. Клиническая эффективность визуальных методов диагностики разрыва мочевого пузыря у кошек и собак. Ветеринарный доктор № 12, 2007 г., с.28–31.
9. Иванов В. В., Афанасьев А. В., Усманов Р. А. Требования к качеству эхограмм органов брюшной полости мелких домашних животных. Ветеринарная медицина домашних животных: Сборник статей. – Выпуск 7. – Казань: Печатный двор, 2010 г., с.110–111.
10. Иванов В. В. Эффективность эндоскопии при визуализации жидкостных образований брюшной полости. Материалы московского конгресса. 2011 г., с. 130–132.
Автор:
Рубрика: Терапия





 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург