Первый опыт эндоскопической гемиламинэктомии при дегенеративном заболевании межпозвонкового диска Хансен тип I у собак в клинической практике
Первый опыт эндоскопической гемиламинэктомии при дегенеративном заболевании межпозвонкового диска Хансен тип I у собак в клинической практике
Авторы: Н. В. Уланова, В. В. Мануйлова, А. В. Багатов, С. С. Горшков (vet.best@mail.ru), (gorschkov.vet@gmail.com). Ветеринарная клиника «Бэст» (Новосибирск).Сокращения: ВМН – верхний моторный нейрон, ГБЧ – глубокая болевая чувствительность, ГКС – глюкокортикостероиды, ГЛ – гемиламинэктомия, ГММ – геморрагическая миеломаляция, ГПО – грудопоясничный отдел, ДЗ – дегенеративное заболевание, МПГС – метилпреднизолона гемисукцинат, МПД – межпозвонковый диск, НД – неврологический дефицит, НМН – нижний моторный нейрон, НПВС – нестероидные противовоспалительные средства, ОНЭ ЯМПД (ANNPE) – острая некомпрессионная экструзия ядра МПД, синоним – Hansen тип III (Acute non-compressive nucleus pulposus extrusion), СМ – спинной мозг, ПК – позвоночный канал, ПС – позвоночный столб, ПЯ – пульпозное ядро, ФК – фиброзное кольцо, ЭГЛ – эндоскопическая гемиламинэктомия, DAMNNIITTV – Degenerative, Anomalous developmental, Metabolic, Nutritional, Neoplastic, Inflammatory, Idiopathic, Trauma, Toxic, Vascular (дегенеративные патологии, аномалии развития, метаболические нарушения, нарушения, связанные с питанием, неопластические нарушения, воспалительные, идиопатические, травматические, интоксикации, сосудистые), IVDD – Intervertebral Disk Disease, Th – thoracic (грудной отдел позвоночного столба), L – lumbar (поясничный отдел позвоночного столба).
В данной работе рассмотрена ЭГЛ у собак – новый, не описанный в литературе метод оперативного лечения ДЗ МПД тип I. Материалом для исследования послужили собаки (n=15) с диагнозом ДЗ МПД тип I, которым была выполнена ЭГЛ (n=15). Через двое суток после операции у всех пациентов (n=15) наблюдали отсутствие выраженного болевого синдрома в ГПО ПС. На 7–9-е сутки у 60 % пациентов (n=9) отмечено восстановление опорной функции тазовых конечностей (2-я степень НД, амбулаторный парапарез). У 26 % пациентов (n=4) опорная функция тазовых конечностей восстановилась через 18 дней после ЭГЛ, у 7 % (n=1) – через 21 день, у 7 % (n=1) – спустя 24 дня. У 7 % пациентов (n=1) ГБЧ восстановилась через 48 ч после ЭГЛ.
Методика ЭГЛ при ДЗ МПД тип I обеспечивает оперативное вмешательство с 16-кратным оптическим увеличением, что позволяет достичь высокого уровня детализации невральных структур. В результате риск интраоперационного повреждения СМ ниже, а манипуляции в ПК менее агрессивны в сравнении со стандартной ГЛ. За счет системы дилатационных гильз травмирование мягких тканей, а также вероятность кровотечения при выполнении оперативного доступа минимальны. При использовании данной методики удается выполнять фенестрацию МПД соседних сегментов ПС через единый доступ.
Введение
Дегенеративное заболевание межпозвонкового диска – это генетически обусловленная патология собак таких хондродистрофичных пород, как такса, французский бульдог, пекинес, спаниель, пудель, бигль, ши-тцу; встречается также у собак нехондродистрофичных пород [15, 21, 31]. Еще в 1952 г. H. J. Hansen [16] предположил, что дегенерация МПД может предшествовать процессу грыжевого выпячивания, что впоследствии было подтверждено другими авторами [2, 12, 15, 17, 18].Стоит отметить, что термин «грыжа диска» некорректен и в современной ветеринарной неврологии не употребляется, так как не отражает суть патологии, а представляет собой лишь примитивное упрощение сложного патогенетического механизма данного заболевания. Протрузия – неспецифический термин, обозначающий внедрение любых составляющих МПД в просвет ПК со сдавливанием ткани СМ или корешков нервов [4, 35]. Экструзия, или пролапс, – проникновение ядра МПД через ФК в эпидуральное пространство [35]. К сожалению, зачастую эти термины применяют вперемешку. В настоящее время под общим названием ДЗ МПД понимают не одно заболевание, а группу патологий, таких как дегенеративный пояснично-крестцовый стеноз, шейная спондиломиелопатия (синдром Вобблера), ДЗ МПД Hansen тип I (экструзия) и тип II (протрузия) МПД [4, 12, 36]. Таким образом, в дальнейшем авторы будут использовать общий термин ДЗ МПД для ДЗ МПД тип I-III, а также других патологий диска, которые не соответствуют по описанию тем или иным критериям оценки. При ДЗ МПД в ГПО ПС предпочтение отдается оперативному методу лечения; в последнее время некоторые авторы рекомендуют оперативное вмешательство и на ранней стадии ДЗ МПД (при 1-й степени НД) [27, 34, 36]. Наиболее распространенные техники ламинэктомии – ГЛ, мини-ГЛ и педикулэктомия [36]. В данной работе пойдет речь об ЭГЛ у собак – новом, не описанном в литературе методе оперативного лечения ДЗ МПД типа I.
Этиология заболевания
H. J. Hansen предложил выделять два основных типа дегенерации МПД – фиброзную и хрящевую метаплазию [17, 33]. Исходя из этого, в клинической практике выделяют две основные категории данной патологии, называемые ДЗ МПД Hansen тип I и Hansen тип II [21, 31, 33, 36]. Однако не все дегенерации МПД вписываются в данную классификацию, что создает путаницу в терминологии. В результате на сегодняшний день в ветеринарной неврологии собак и кошек нет четкой, унифицированной классификации ДЗ МПД. Патология диска Hansen тип I, или ДЗ МПД тип I, представляет собой грыжевое выпячивание ПЯ МПД через ФК с его дальнейшей экструзией в ПК, как правило, в результате процесса хрящевой метаплазии МПД, вызывая компрессию СМ [2, 6, 12, 35]. У собак хондродистрофичных пород хрящевую или хрящеподобную метаплазию и дегенерацию диска наблюдают в возрасте от 2 месяцев до 2 лет, однако чаще всего ДЗ МПД проявляется в возрасте 3–6 лет [17, 37]. В результате хрящевой метаплазии ядро МПД заменяется гиалиновым хрящом с дальнейшей его минерализацией [18, 21]. ДЗ МПД тип I обычно поражает позвоночные сегменты на уровнях Th11 и L3 – 50 % случаев [2, 6, 21]. Уровень Th12-Th13 и Th13-L1 – наиболее распространенное место локализации ДЗ у собак мелких пород, составляет 85 % случаев [2, 33]. В нашей практике были случаи ДЗ МПД тип I у собак нехондродистрофичных пород, что также подтверждается рядом исследователей [2, 4, 33]. Патология диска Hansen тип II (упоминается как «выпуклый диск»), или ДЗ МПД тип II, представляет собой частичный разрыв ФК МПД с дальнейшим его выпячиванием, приводящим к сужению просвета ПК, постепенно развивающейся хронической компрессией СМ, и характеризуется процессом фиброзной метаплазии МПД [4, 15, 33, 36]. Данный тип ДЗ МПД встречается у собак старше 6–8 лет, чаще крупных нехондродистрофичных пород (лабрадор, ротвейлер и золотистый ретривер), что является не абсолютным правилом, а скорее общей закономерностью [33]. Фиброзная метаплазия связана с прогрессирующим снижением количества протеогликанов и гликозаминогликанов [33]. Фиброзная дегенерация редко сопровождается минерализацией [28, 38]. При ДЗ МПД тип II ПЯ постепенно замещается коллагеновой тканью [17, 33, 34]. Постепенное выпячивание МПД может клинически не проявляться до определенного момента, поскольку нервная ткань способна выдерживать постепенно усиливающуюся компрессию намного лучше, чем быстрое сдавливание при ДЗ МПД тип I [25]. У собак крупных пород уровень L1-L2 и L2-L3 ПС – наиболее распространенное место локализации ДЗ МПД тип II [33, 36]. У кошек также встречается ДЗ МПД и наиболее распространенные места экструзии МПД – сегменты L4…L5 ПС [15, 33]. Стоит отметить, что ДЗ МПД типа I и II могут встречаться как у хондродистрофичных, так и у нехондродистрофичных пород собак [18, 34]. Возможно одновременное наличие обоих типов ДЗ МПД [33]. Авторы статьи наблюдали сверхострую (1–4 ч) травматическую экструзию МПД с малым объемом, вызвавшую высокую степень НД (5-я степень) на фоне ДЗ МПД тип II в сегменте L2-L3 протрузии МПД у немецкой овчарки с дальнейшим развитием ГММ СМ в течение 2 суток. Пациент погиб на 3-и сутки от синдрома нейрогенного мочевого пузыря. Также некоторые авторы выделяют еще один тип ДЗ МПД – Hansen тип III, который встречается не очень часто. Некоторые ветеринарные врачи не считают этот тип отдельным видом [12, 15]. Однако в литературе данный тип повреждения можно встретить под названием «ракета-диск», или «ОНЭ ЯМПД», а также высокоскоростная экструзия МПД (high-velocity disk extrusions) [25]. ОНЭ ЯМПД представляет собой экструзию гидратированного ПЯ в результате резкого повышения внутридискового давления, что может быть вызвано нагрузкой или резким амплитудным движением (бег, прыжки, травма) [2, 10]. Материал диска буквально «взрывается» с такой силой, что может вызвать внедрение вещества диска в ткань СМ [12].
Данный «удар» по СМ способен вызвать быстро развивающуюся ишемию ткани СМ. Подобный тип разрыва МПД наиболее часто связывают с необратимым повреждением ткани СМ, ее дальнейшим разрушением и развитием миеломаляции [36]. У таких животных может развиться восходящая миеломаляция, которая представляет собой разрушение ткани СМ и при восходящем прогрессировании разрушает паренхиму и корешки спинномозговых нервов, идущих на диафрагму и межреберные мышцы [33, 36]. Это нарушает дыхательную функцию из-за невозможности осуществить акт вдоха и в большинстве случаев приводит к асфиксии и смерти пациента [33, 36]. В медицине человека, на основании данных МРТ, выявлено 4 типа различных дегенеративных изменений в МПД в ГПО ПС [1, 4]: 1) дисковая дегенерация (disk degeneration); 2) выпирание МПД (bulging of the intervertebral disk); 3) дисковое выпячивание (disk protrusion); 4) дисковое вытеснение (disk extrusion).
В ветеринарной медицине собак и кошек нет подобной утвержденной классификации дегенеративных изменений МПД, что обусловило большую путаницу в терминологии. Существует прямая зависимость между содержанием протеогликанов и интерстициальной жидкости ПЯ МПД [4, 7]. Содержание протеогликанов и интерстициальной жидкости в ФК с возрастом уменьшается (рис. 1 а, б). Потеря содержания интерстициальной жидкости изменяет состав ПЯ МПД и уменьшает его способность поглощать удары и распределять нагрузку равномерно по структурам МПД [6, 10, 11, 17, 34, 36]. В результате механических воздействий на ПС (флексия/экстензия) или незначительного резкого амплитудного движения из пораженного МПД происходит экструзия массы ПЯ в полость ПК, что приводит в дальнейшем к компрессии СМ [4]. Вентральная часть ФК МПД в 1,5–3 раза толще дорсальной [4]. Такое соотношение обусловливает эксцентричное положение ПЯ со смещением к дорсальной части ФК, тем самым делая эту зону относительно слабой [4, 17, 28]. В случае возникновения экструзии диска разрыв ФК происходит преимущественно в зоне наиболее слабой резистентности, а именно в месте его минимальной толщины [4]. Это объясняет причину попадания ПЯ в ПК. ГПО как одна из самых подвижных областей ПС в наибольшей степени подвергается такого рода нарушениям [12, 17].
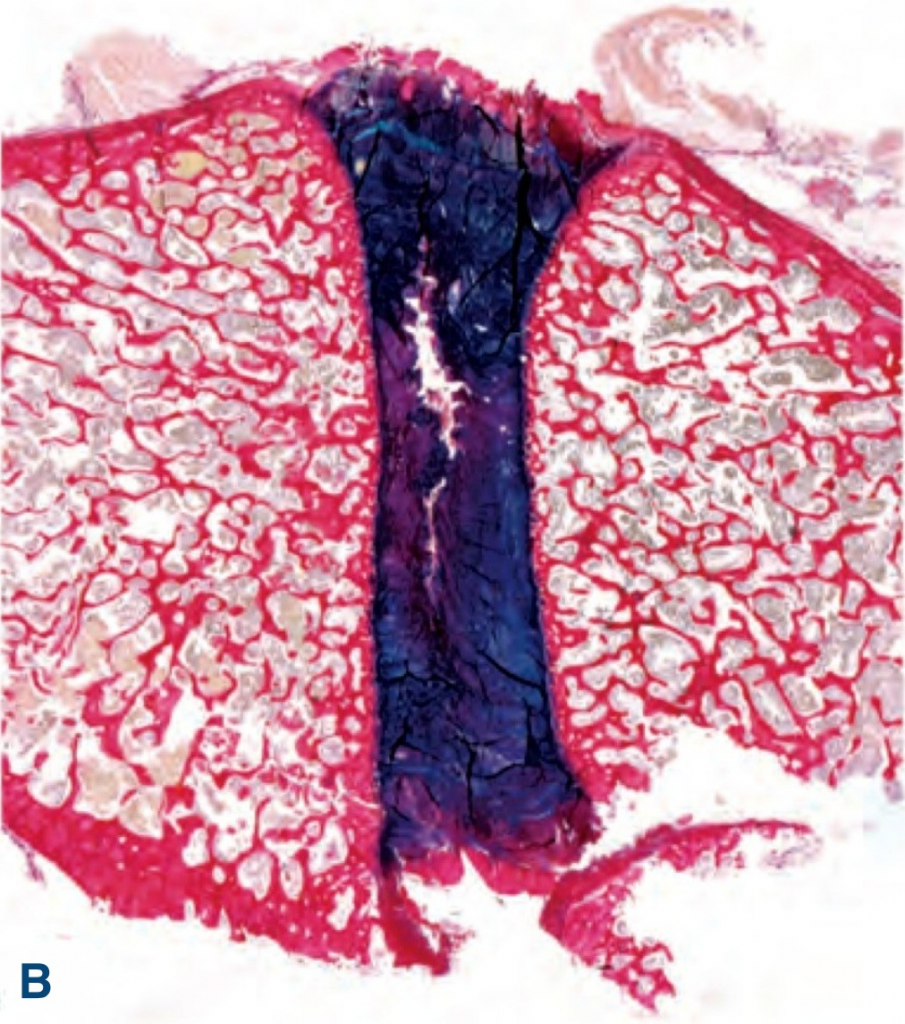
A) Здоровый МПД собаки. B) МПД с умеренной степенью дегенерации у собаки с ДЗ МПД. На фото А) изображен здоровый МПД и B) МПД с умеренной дегенерацией, окрашенный пикросириусом красным (picrosirius red) и альциановым синим (alcian blue). Синее окрашивание – протеогликаны, красное окрашивание – преимущественно коллаген 1-го типа. В здоровом МПД (А) можно достаточно четко провести различие между структурой ПЯ, содержащего в основном протеогликаны, и структурой ФК, окрашиваемого темно-синим (фиолетовым), что указывает на смесь протеогликана и коллагена 1-го типа. В МПД, подвергнутом дегенерации (B), визуализируется нечеткое разграничение между структурами ПЯ и ФК, что является результатом увеличения содержания количества коллагена 1-го типа.
Дегенерация МПД изменяет распределение внутридискового давления, вызывая фокусы механического стресса в ФК [4] (рис. 2). ФК разрывается в наиболее тонком месте, поэтому вещество диска смещается дорсально [13, 17, 18]. Но вещество может смещаться и в других направлениях – вентрально или латерально [4]. Наиболее выраженные дегенеративные изменения МПД отмечают в самых подвижных отделах ПС – каудальном шейном, грудопоясничном, пояснично-крестцовом [7, 17]. При экструзии формируется асептический воспалительный процесс, который служит причиной возникновения локальной спайки между ПЯ и твердой оболочкой СМ, что сопровождается болевым синдромом [4]. Само воспаление сопровождается сосудистой реакцией с дальнейшим развитием отека СМ, что усугубляет компрессию последнего [36]. В ряде случаев возможен разрыв венозных синусов с формированием гематомы как в самом ПК, так и в субдуральном пространстве. В результате некроза ишемизированных тканей впоследствии может развиться восходящая или нисходящая ГММ, которая представляет собой разрушение (некроз) ткани СМ [4]. Частота возникновения ГММ у пациентов с экструзией МПД в ГПО ПС с острым началом и высокой степенью НД (5-я степень) может превышать 10 % [12, 31]. ГММ – также нередкий сценарий у пациентов с ОНЭ ЯМПД, где экструдированный материал распространяется в эпидуральное пространство и может находиться на некотором расстоянии от места первоначального выпадения, полностью окружать поперечник СМ или проникать в твердую мозговую оболочку [12, 15]. Это состояние клинически, как правило, проявляется признаками респираторного дистресс-синдрома, гипертермии, расстройствами ЖКТ [12, 15]. Патогенез указанного состояния до конца не ясен, предполагают, что это происходит в результате обширного васкулярного повреждения. Также часто ОНЭ ЯМПД связывают с ДЗ МПД Hansen тип III [7, 11]. Прогноз для пациентов с ГММ, как правило, неблагоприятный. Однако были сообщения об улучшении неврологического статуса у пациентов с фокальной (локальной) ГММ [11, 15]. Клиническая картина экструзии диска на уровне ГПО ПС сопровождается, как правило, острым болевым синдромом, который может длиться от нескольких часов до нескольких суток, нарушением постуральных реакций, атаксией проприоцептивного типа и, в зависимости от локализации и степени НД, амбулаторным или неамбулаторным парапарезом/параплегией. По ряду данных, болевой синдром присутствует в 70 % случаев [33]. Большинство пациентов с ДЗ МПД при неврологическом осмотре демонстрируют рефлексы по типу ВМН (Th3-L3) и лишь 10–15 % пациентов – по типу НМН с локализацией на уровне L3-4 и L6-7 включительно [12].
Часто такие пациенты демонстрируют гипо- или арефлексию коленного сустава, что указывает на локализацию патологии на уровне L5 ПС (сегмент СМ L4-6). Степень НД, а также тяжесть повреждения СМ, вызванного ДЗ МПД, зависит от ряда факторов: скорости экструзии ПЯ, продолжительности компрессии СМ, объема экструдированного дискового материала и его расположения (вентрально, дорсально, латерально, в области корешка), а также от отдела пораженного сегмента СМ [4, 15, 20, 33]. Динамическая сила сжатия экструдируемого материала при ДЗ МПД типа I, который воздействует на СМ, вызывает ишемию ткани СМ, воспаление и в ряде случаев, при повреждении венозных синусов, кровотечение. Все эти процессы приводят к вторичному повреждению СМ и развитию неврологических симптомов [15, 16, 21, 28].
Для оценки степени НД в данном исследовании была использована модифицированная по Griffits шкала оценки неврологических расстройств (classification scheme adopted from Griffiths) при ДЗ МПД ГПО ПС, которая включает в себя 5 степеней НД [31, 33]: 0 – норма, нет признаков болевого синдрома; 1 – только болевой синдром (гиперестезия); 2 – нарушение лишь проприоцепции (проприоцептивная атаксия) или амбулаторный парапарез, опорная функция конечностей сохранена; 3 – неамбулаторный парапарез, опорная функция конечностей нарушена; 4 – неамбулаторный парапарез, опорная функция конечностей нарушена, есть нарушение мочеиспускания (присутствует ГБЧ); 5 – неамбулаторный парапарез с отсутствием ГБЧ.
Диагностика ДЗ МПД является комплексной и включает в себя инструментальные и физикальные методы исследования, а также данные анамнеза; обращают внимание на соответствующую клиническую картину заболевания, породу, вид и возраст животного. Физикальные методы сводятся к клинико-неврологическому исследованию, результатом которого должен быть нейроанатомический диагноз с указанием наиболее вероятной локализации патологии в соответствии с делением СМ на отделы C1-C5; C6-Th2; Th3-L3; L4-S3 [31]. На основании уже полученных данных необходимо сформулировать дифференциальный диагноз, то есть указать наиболее вероятные причины, вызвавшие неврологические расстройства у конкретного пациента с учетом нейроанатомической локализации. Полный дифференциальный диагноз можно сформулировать, используя общепринятый в ветеринарной медицине акроним DAMNNIITTV [31]. Также необходимо исключить патологии опорно-двигательного аппарата и ПС (переломы, вывихи ПС). Чтобы определить уровень поражения СМ и степень неврологических расстройств, необходимо выполнить клинико-неврологическое исследование: проверяют постуральные реакции, а также рефлексы (сухожильные, анальный, panniculus, подтягивания), оценивают функцию мочевого пузыря, ГБЧ, сенсорное восприятие [6, 15, 16, 28]. Оценка ГБЧ имеет важное значение, так как позволяет в большинстве случаев дать прогноз, а также принять решение о необходимости экстренного оперативного вмешательства [7, 19, 23, 33].
Инструментальные методы исследования могут включать в себя обзорную рентгенографию, миелографию (контрастную рентгенографию или спондилографию), КТ, МРТ. Диагностическая визуализация – наиболее важный шаг в определении клинически значимой экструзии МПД у конкретного пациента [36]. Постановка диагноза при ДЗ МПД не может базироваться лишь на данных рентгенологического исследования [12]. Обзорная рентгенография характеризуется низкой чувствительностью в идентификации патологического диска (55…60 %) [36]. Рентгенографию целесообразно использовать для скрининг-диагностики, чтобы исключить переломы, вывихи ПС, дискоспондилит [28, 35, 36]. Чувствительность рентгенологического исследования на основании косвенных признаков (сужение межпозвонкового пространства диска, «заклинивание» межпозвонкового дискового пространства, сужение щели суставного отростка, минерализованный материал внутри межпозвонкового отверстия) для определения конкретного места экструзии при ДЗ МПД с дальнейшим интраоперационным подтверждением, по результатам ретроспективных исследований на популяции собак с патологиями ГПО ПС, составляет лишь 51–61 % [22, 29].
Кроме того, пациенты с рентгенологическими признаками дегенерации МПД могут иметь в данном сегменте ПС клинически не значимую дегенерацию диска [12]. Ряд других исследований, проведенных на популяции собак с хирургически подтвержденным ДЗ МПД, продемонстрировали точность обзорной рентгенографии лишь в 68–72 % случаев в идентификации места протрузии диска; точность миелографии составила 86–97 % [22, 28, 29, 36]. Посредством рентгенографии не удается идентифицировать СМ, поэтому оценить степень компрессии и выявить участок пораженного сегмента СМ также не представляется возможным [36].
Миелографию или контрастную спондилографию начали широко применять в ветеринарной медицине после популяризации данной методики доктором Hoerlein в конце 1950-х гг. [8, 14, 34]. По разным данным, чувствительность миелографии при ДЗ МПД составляет 85,7–90 % [10, 31].
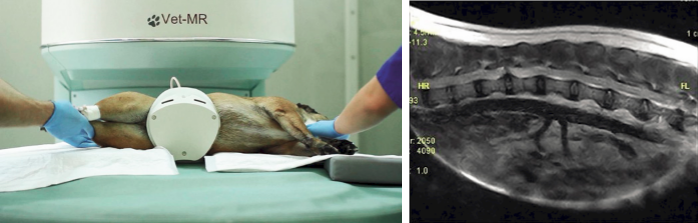
Чувствительность КТ при ДЗ МПД для обнаружения места экструзии достигает 81,8 % [28, 36]. Определение латерализации экструдируемого материала МПД было точным у 96 % собак при использовании КТ и у 92 % собак при использовании миелографии [28, 36]. МРТ является «золотым стандартом» в диагностике ДЗ МПД в медицине человека [10, 11, 15, 34]. У хондродистрофичных пород собак МРТ – более точный и быстрый метод диагностики ДЗ МПД, чем миелография [28, 29] (рис. 3). МРТ превосходит КТ по чувствительности, если нет минерализации экструдируемого материала [12, 15, 33]. Благодаря высокой чувствительности МРТ при исследовании можно обнаружить несколько патологических областей (дисков) с экструдированным содержимым. В таком случае необходимо дифференцировать хронические и клинически значимые экструзии у данного пациента [8, 10, 12]. В настоящее время при диагностике ДЗ МПД у собак многие авторы вместо миелографии предпочитают использовать МРТ [14, 15, 28]. В одном исследовании была продемонстрирована прогностическая ценность МРТ у собак с ДЗ МПД ГПО ПС. У исследуемой группы собак, имеющих площадь гиперинтенсивного сигнала (перифокального отека) от СМ в T2-взвешенном режиме при ДЗ МПД ГПО ПС на
уровне пораженного сегмента больше или равного длине тела второго поясничного позвонка (L2), прогноз для восстановления неврологического статуса был хуже [12, 36]. При отсутствии признаков четкой минерализации экструдированного материала, чтобы улучшить визуализацию при МРТ ПС, можно использовать контрастные агенты на основе гадолиния (gadolinium) [34, 36].
Методы лечения включают в себя консервативные и оперативные
Консервативные методы лечения. Концепция консервативного лечения пациентов с ДЗ МПД ГПО ПС базируется на cледующих принципах:1) строгое ограничение подвижности (клетка или переноска) сроком на 4–6 недель; цель ограничения – обеспечить заживление области поврежденного МПД;
2) анальгетическая терапия, направленная на борьбу с вторичным повреждением СМ; сводится к применению миорелаксантов, ГКС, НПВС для уменьшения болевого синдрома и воспаления;
3) реабилитация, направленная на поддержку и улучшение мышечной массы, силы, диапазона и объема движений у пациента [10, 19, 36].
По результатам исследований, консервативное лечение у пациентов с ДЗ МПД на уровне ГПО ПС и амбулаторным парапарезом (1–2-я степень) эффективно в 82…88 % случаев, у пациентов с неамбулаторным парапарезом (3–4-я степень) – в 43–51 % [36]. Даже если первоначально консервативное лечение было эффективно, высока вероятность рецидива; по ряду данных, такие пациенты в дальнейшем нуждаются в оперативном вмешательстве [2, 28, 29]. Следует информировать владельцев, что при применении ГКС уменьшается отек СМ и болевой синдром становится менее выраженным, что в свою очередь может спровоцировать еще большее вытеснение вещества диска и привести к нарастанию неврологических симптомов из-за увеличения активности животного [14, 34]. Если владельцы отказываются содержать собаку в клетке, рекомендуется не назначать ГКС [15, 34].
На основании исследований пациентов с неамбулаторным парапарезом сделан вывод, что оперативное лечение приводит к более полному и быстрому восстановлению неврологической функции (89 %) в сравнении с консервативным лечением (45 %) [14, 23]. Использование НПВС в сравнении с ГКС более оправдано с точки зрения побочных эффектов, которые наблюдаются редко [36]. В сравнительном исследовании на популяции собак (n=161) с ДЗ МПД, подтвержденным хирургически, было выявлено, что применение ГКС не улучшает неврологический статус у пациентов в пред- и постоперационный период [19]. Однако использование ГКС увеличивало вероятность развития диареи и инфекции [19]. Побочные эффекты от ГКС со смертельным исходом составляют 2 % и, по ряду свидетельств, включают в себя геморрагический гастроэнтерит, панкреатит, перфорацию ободочной кишки (чаще были связаны с использованием дексаметазона) [3, 5, 9, 26, 32].
В экспериментальной модели острой травмы СМ у собак не удалось выявить пользу от применения ГКС [9, 32]. В другом исследовании использование МПГС привело к развитию постоперационных осложнений без видимого улучшения неврологического статуса [5]. Исходя из представленных данных и общей мировой тенденции в ветеринарной неврологии, в настоящее время нет оснований рекомендовать ГКС пациентам с ДЗ МПД как в пред-, так и в постоперационный период [10].
Оперативные методы лечения. Основная цель оперативного лечения при ДЗ МПД – обеспечить декомпрессию СМ. Необходимо удалить выпавшее вещество МПД из ПК, чтобы уменьшить давление на СМ [15–17]. Оперативному методу лечения отдают предпочтение при лечении ДЗ МПД в ГПО ПС [34]. Показаниями для оперативного лечения служат неврологические расстройства различной степени (как правило, 3–5-я степень), а также выраженный и некупируемый болевой синдром при неэффективности консервативной терапии, прогрессировании и рецидиве симптомов заболевания [34]. В последнее время ряд врачей рекомендуют оперативное лечение при 1-й степени НД, указывая на более короткий период восстановления пациента в этом случае [21, 24, 31]. По мнению ряда авторов, при ДЗ МПД оперативное лечение предпочтительнее консервативного, так как ускоряется выздоровление и уменьшается воспалительная реакция [7]. Перед операцией рекомендован повторный неврологический осмотр: на основании системы оценки НД нужно определить степень неврологических расстройств, что в большинстве случаев позволяет дать адекватную прогностическую оценку [36]. Для адекватного планирования оперативной тактики лечения необходимы данные, полученные с помощью систем нейровизуализации, как правило, КТ или МРТ [36]. Оперативный доступ должен обеспечить хирургу возможность выполнения оперативного приема в области пораженного сегмента с минимальной мобилизацией СМ и минимальным травмированием мягких тканей [36].
Оперативные методы, описанные для лечения ДЗ МПД у собак в ГПО ПС, включают в себя следующие: боковая, дорсолатеральная и брюшная фенестрация; дорсальная ламинэктомия и ГЛ. Наиболее распространенные техники ламинэктомии – ГЛ, мини-ГЛ и педикулэктомия [36] (рис. 4). ГЛ как стандартную, наиболее распространенную оперативную технику для доступа к сегментам СМ в ПК используют у собак и кошек при ДЗ МПД [2, 14, 27]. Однако при мини-ГЛ экспозиция СМ оказывается недостаточной, что может привести к неполному удалению экструдируемого содержимого из ПК [36]. В экстренном оперативном вмешательстве нуждаются пациенты с острым началом (несколько часов) и быстрым прогрессированием степени НД [14, 34].
Положительный результат после декомпрессионных операций составляет 59–90 % по разным данным [4, 33, 36]. ГЛ предпочтительнее дорсальной ламинэктомии, так как остаются интактными одна из дужек позвонка и остистый отросток, что уменьшает вероятность развития послеоперационного фиброза и нестабильности; кроме того, уменьшается травматичность операции [18, 20, 21].
Цель исследования
Апробировать, адаптировать и внедрить методику ЭГЛ для широкого использования в клинической практике в качестве метода оперативного лечения ДЗ МПД тип I, а также сравнить методику ЭГЛ со стандартной ГЛ на основании серии клинических случаев.Материалы и методы
Данные операции (ЭГЛ) были выполнены на базе ветеринарной клиники «Бэст» в период с января 2012 г. по ноябрь 2014 г. Животные проходили плановое оперативное лечение.
Выбор пациентов, характеристика оборудования
Пациентов для ЭГЛ отбирали на основании результатов клинико-неврологического исследования, определения степени НД (преимущественно 3–5-я по Griffiths), данных МРТ по расположению материала МПД в ГПО ПС. Все пациенты (n=15) имели парамедианные экструзии без смещения более 1/2 тела позвонка в краниокаудальном направлении. Возрастная категория пациентов варьировалась от 2 до 9 лет. Породное распределение: такса (n=7), французский бульдог (n=3), английский кокер спаниель (n=1), русский спаниель (n=1), пекинес (n=2), метис (n=1). Самцы (n=9) превалировали над самками (n=6).Поводом для обращения владельцев в клинику послужила различная степень НД у собак (с 1-ю по 5-ю по Griffiths). В предоперационный период всех поступивших животных подвергли рентгенологическому исследованию в дорсовентральной проекции, чтобы убедиться в правильности установки рентген-маркера (стерильная игла 18G), введенного в тело позвонка области интереса, для дальнейшего позиционирования эндоскопического оборудования. На момент поступления два пациента (13 %) имели амбулаторный парапарез (2-я степень НД); шесть пациентов (40 %) – неамбулаторный парапарез (3-я степень НД); шесть пациентов (40 %) – параплегию (4-я степень НД) и у одного пациента (7 %) отмечена неамбулаторная параплегия с отсутствием ГБЧ (5-я степень НД) на протяжении 12 ч. Болевой синдром при пальпации в области ГПО ПС присутствовал у всех пациентов. Всем животным выполнили МРТ ГПО ПС (см. рис. 3 б). У 10 животных (67 %) экструзия МПД была обнаружена на уровне Th3-L3, у 5 животных (33 %) – на уровне L3-S1.
Диагноз устанавливали комплексно: на основании клинико-неврологического, рентгенологического исследований, МРТ. Рентгенологические исследования были выполнены на аппарате EXAMION DR 810 Case Solution / Examion® Maxivet FPS (DR 1417). Для МРТ-диагностики использовали аппарат ESAOTE VET MR GRANDE.
Для выполнения методики ЭГЛ использовали эндоскопическую систему для спинальной хирургии EasyGO (Endoscopic Spinal Surgery with the EasyGO® System), эндоскопическую стойку KarlStorz, мультифункциональную моторную систему High-Speed UNIDRIVE® S III NEURO.
Система для спинальной хирургии включает в себя набор следующих инструментов (рис. 5): дилататоры (расширяющие гильзы различного диаметра с цветовой маркировкой) для раздвигания мягких тканей и мышц ПС; операционные троакары, обеспечивающие оперативное вмешательство через разрезы 15, 19 и 23 мм; поворотные насадки, обеспечивающие обзор операционного поля на 360°; оптику переднебокового видения на 30°; набор кусачек Керрисона; ложкообразные кусачки; корешковые элеваторы и набор диссекторов. Для неподвижной фиксации инструментов в операционном поле используют специальный поворотный штатив, который фиксируется к хирургическому столу.
Анестезиологический протокол
Использовали мультимодальную комбинированную анестезию. За 15–20 мин до индукции выполняли премедикацию по общепринятой методике (атропин 0,04 мг/кг, в/м, преднизолон 0,5 мг/кг, в/м). Для индукции использовали пропофол 6–8 мг/кг болюсно, затем золетил в дозе 4 мг/кг. Поддерживающая доза пропофола составляла 12 мг/кг/ч. Вводную индукцию осуществляли ручным, болюсным введением препаратов, в дальнейшем использовали шприцевой двухканальный дозатор (Sensitec SN-50F6, SinoMDT). При мониторинге использовали кардиомонитор Vet Monitor
BiOCARE iM12E, оценивали ЧСС, показатели ЭКГ, ЧДД, АД, SpO2, температуру тела. Степень анестезиологического риска у оперируемых животных соответствовала 1–2-й по классификации ASA. Периоперационную антибиотикопрофилактику выполняли с использованием препарата синулокс (12,5 мг/кг, однократно) за 30 мин до оперативного вмешательства.
Методика ЭГЛ
Пациента укладывали в положение на живот, операционное поле готовили в соответствии с правилами асептики. В область суставного отростка позвонка области интереса вводили стерильную инъекционную иглу (22G) и выполняли прицельную дорсовентральную рентгенографию, чтобы определить локализацию необходимого сегмента ПС. Осуществляли стандартный, паравертебральный дорсолатеральный доступ к суставным отросткам позвоночного сегмента области интереса [4, 8]. Длина кожного разреза зависела от размера пациента, но не превышала 19 мм. Скелетировали край дужки вышележащего позвонка. При портальном методе вместо полного скелетирования только рассекали апоневроз паравертебральных мышц. С помощью кусачек Люэра резецировали суставные отростки соседних позвонков (краниального и каудального) области интереса. Затем под углом 45° к удаленному суставному отростку устанавливали направляющую спицу (струну). Это место пункционно легко локализуется, и установка здесь порта создает достаточный угол для обзора как вентральной поверхности дурального мешка, так и латерального края нервного корешка. Следующий этап – последовательная установка дилататоров на спицу от малого до наибольшего диаметра. Таким образом, мягкие ткани и сосуды удавалось раздвинуть, не допуская кровотечения.
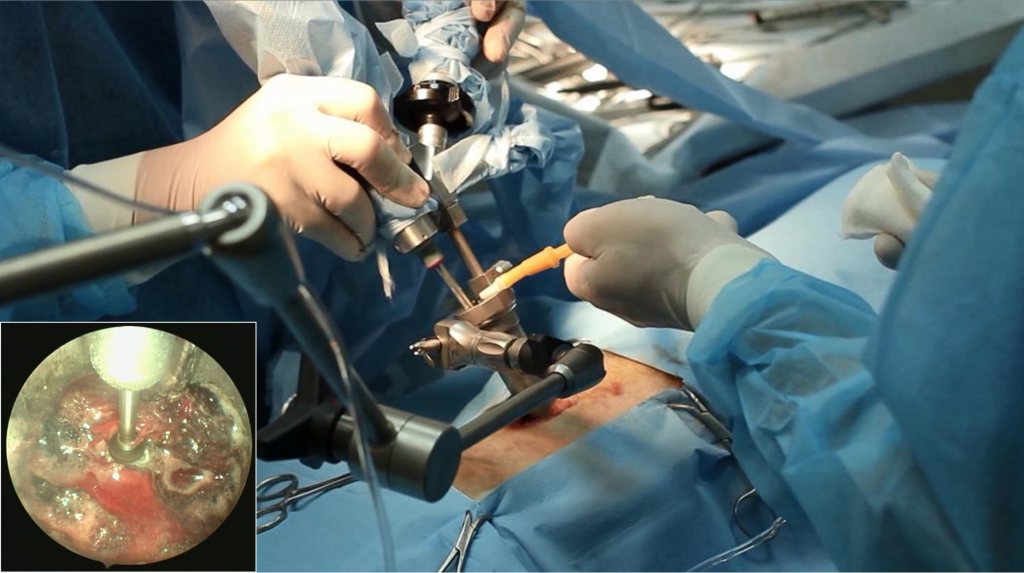
Далее устанавливали порт (тубус) необходимого размера, который неподвижно фиксировали шарнирным штативом к операционному столу в заданном положении (рис. 6), и устанавливали эндоскоп в порте. При правильном позиционировании порта 2/3 операционного поля должна занимать дужка вышележащего позвонка. Сверху на порт надевали поворотную насадку, в которую вставляли оптику. Благодаря поворотной насадке оптика может вращаться, изменяя угол обзора на 360°. Также эндоскоп можно перемещать вверх и вниз, что позволяет при необходимости сместить тубус с инструментарием на соседний сегмент ПС в процессе фенестрации МПД. Выполняли латеральное расширение для визуализации латерального края нервного корешка. На этом этапе можно изменять положение эндоскопа, получая более выгодные углы обзора области интереса.
Установив порт и оптику, приступали непосредственно к ламинэктомии. Необходимый этап перед рассверливанием — аспирация и точечный гемостаз с помощью электрохирургической системы ERBE VIO 300D Electrosurgical Unit. Ламинэктомию выполняли с помощью моторной системы UNIDRIVE® S III NEURO (рис. 7). Фрезой формировали продольную овальную борозду, расширяясь и углубляясь до внутреннего кортикального костного слоя позвонков. В процессе ламинэктомии осуществляли ирригацию операционной раны, используя стерильный физиологический раствор, с одновременной аспирацией жидкости. После входа в ПК операционный доступ расширяли с помощью кусачек Керрисона.
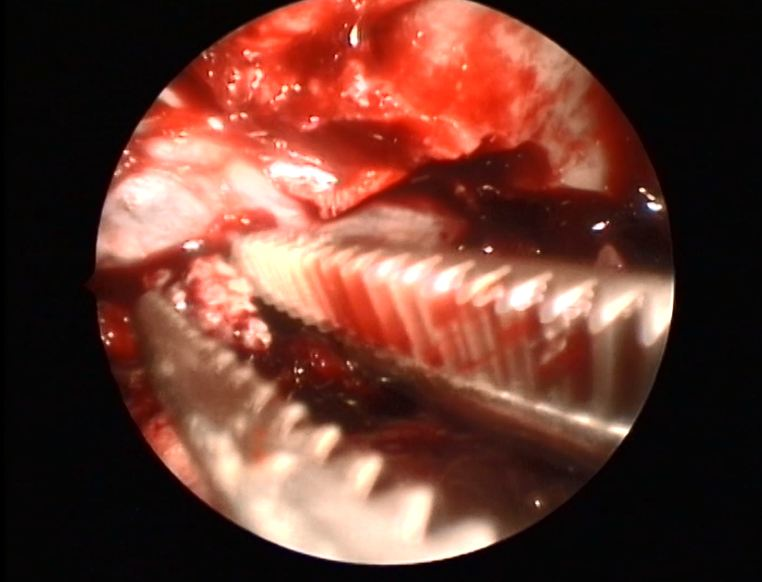
Затем, мобилизуя СМ и его корешки элеватором, проводили ревизию ПК и извлекали фрагменты МПД (рис. 8, 9,10). Следующий этап — фенестрация МПД (рис. 11) аналогично стандартной ГЛ. Скальпелем № 11 резецировали часть ФК с латеральной стороны и затем с помощью диссектора удаляли остатки ПЯ (рис. 11). После удаления всего содержимого МПД из ПК осуществляли контроль, аспирацию и гемостаз. Завершали оперативный прием, раскручивая шарнирный штатив, затем удаляли оптику и сам порт. На мягкие ткани (мышцы, подкожную клетчатку) накладывали простой узловатый шов, используя абсорбирующий монофиламентный шовный материал (PDX). Кожный разрез закрывали с помощью медицинского клея или степлера.
В некоторых случаях (n=8), чтобы оценить качество выполненной ЭГЛ, повторно выполняли МРТ в послеоперационный период (рис. 12).
Послеоперационный период. Все животные в ранний послеоперационный период находились на стационарном лечении (1–3 дня), после чего их выписывали на амбулаторное лечение. Рекомендуемые сроки послеоперационной реабилитации составляют 2–4 недели [4, 5, 10]. В этот период терапия включала в себя применение препаратов карпрофен в дозировке 2,2 мг/кг – 2 раза в день, курсом 10 дней или фирококсиб в дозировке 5 мг/кг – 1 раз в день, курсом 10 дней, или мелоксидил в дозировке 0,2 мг/кг – 1 раз в день, курсом 14 дней. Также на протяжении 14 дней использовали антибактериальные препараты в таблетированной форме: синулокс (12,5 мг/кг, 2 раза в день).
Результаты
Через 2 суток после операции у всех пациентов (n=15) наблюдали отсутствие выраженного болевого синдрома в ГПО ПС. На 7–9-е сутки у 60 % пациентов (n=9) отмечено восстановление опорной функции тазовых конечностей (2-я степень НД, амбулаторный парапарез). У 26 % пациентов (n=4) опорная функция тазовых конечностей восстановилась спустя 18 дней после ЭГЛ, у 7 % (n=1) – спустя 21 день, у 7 % (n=1) – спустя 24 дня.Через 3 месяца после ЭГЛ на контрольном осмотре у одного пациента (7 %) определена 2-я степень НД. У двух пациентов (13 %) наблюдали НД и снижение проприоцепции на одной из тазовых конечностей со стороны экструзии фрагментов МПД (2-я степень НД). У 12 пациентов (80 %) НД не выявлен. Владельцы были не только удовлетворены восстановлением опороспособности у своих питомцев, но также испытывали эстетическое удовлетворение от косметического эффекта операции, что было обеспечено минимальным кожным разрезом (12–15 мм) и отсутствием швов.
Обсуждение
Несмотря на то что «золотым стандартом» при ДЗ МПД в медицине человека долгое время оставалась микрохирургическая техника, приоритет в последнее время приобретают эндоскопические методики [35].На основании нашего опыта, при ЭГЛ, в отличие от стандартной ГЛ, за счет 16-кратного оптического увеличения удается визуализировать все анатомические структуры области интереса, более детально выполнить ревизию области корешка нерва, визуально оценить степень повреждения СМ, более прецизионно осуществить декомпрессию СМ с извлечением из просвета ПК максимального количества дискового материала.
В результате риск интраоперационного повреждения СМ, а также вероятность кровотечения из венозных синусов, по нашим наблюдениям, ниже, а манипуляции в ПК менее агрессивны. За счет системы дилатационных гильз травмирование мягких тканей также минимально. Данная методика позволяет выполнять фенестрацию МПД соседних сегментов ПС через один доступ.
Из отрицательных аспектов методики можно отметить следующие: требуется дорогостоящее оборудование; необходимо относительно длительное обучение для овладения методикой; при апробации метода время оперативного вмешательства может превышать время стандартной ГЛ. Согласно данным медицины человека, для освоения нейрохирургической эндоскопии требуется больше времени, в отличие от лапароскопии; это технически более сложная методика, которая в меньшей степени, чем другие эндоскопические процедуры, дает право на ошибку [1]. Однако, по нашему опыту, методика ЭГЛ достаточно проста и легка в освоении, что позволяет рекомендовать ее для внедрения в широкую практику, а также в качестве альтернативы стандартной ГЛ при ДЗ МПД Hansen тип I. Жесткая фиксация в заданном положении ограничивает движения хирурга и препятствует изменению угла обзора во время манипуляций. Фиксированность операционной вставки освобождает руки хирурга для манипуляций. Благодаря достаточно широкому порту можно манипулировать одновременно тремя инструментами, а боковое угловое расположение эндоскопа дает возможность не загораживать инструментами поле зрения. Это так называемый эффект Eye Inside (глаз внутри), который является общим преимуществом всех эндоскопических технологий [1]: вектор зрения начинается внутри операционного поля, а не снаружи, как при использовании операционного микроскопа. Портальные технологии существенно расширяют показания к операции и приближают таковые к «золотому стандарту», как в медицине человека – микрохирургическому способу удаления грыж дисков, сохраняя преимущества минимального доступа и применения эндоскопа.
Общие осложнения, по разным данным, после декомпрессии СМ при ДЗ МПД на уровне ГПО ПС могут включать в себя пневмоторакс, кровотечение, кратковременную нервно-мышечную дисфункцию, деформацию ПС (сколиоз), ухудшение неврологического статуса (НД), миеломаляцию [14, 21, 33, 36]. У группы животных (n=15), которым была выполнена ЭГЛ, отсутствовали послеоперационные осложнения. Однако мы считаем, что выборка пациентов недостаточна, и необходимы дальнейшие исследования с большим числом пациентов, чтобы рекомендовать данную методику для широкого применения.
Заключение
Методика ЭГЛ при ДЗ МПД тип I обеспечивает оперативное вмешательство с 16-кратным оптическим увеличением, что позволяет достичь высокого уровня детализации невральных структур. В результате риск интраоперационного повреждения СМ ниже, а манипуляции в ПК менее агрессивны в сравнении со стандартной ГЛ. За счет системы дилатационных гильз травмирование мягких тканей, а также вероятность кровотечения при выполнении оперативного доступа минимальны. При использовании данной методики удается выполнять фенестрацию МПД соседних сегментов ПС через единый доступ.
Литература:
- Гуща, А.О. Эндоскопическая спинальная хирургия: руководство / А.О. Гуща, С.О.Арестов. — М.: Гэотар-Медиа, 2010. — 96 с.
- Bagley, R.S. Fundamentals of Veterinary Clinical Neurology. — Ames: Blackwell,2005. — рр. 584.
- Bellah, J.R. Colonic perforation after corticosteroid and surgical treatment of intervertebral disc disease in a dog / J.R. Bellah // J Am Vet Med Assoc. — 1983 Nov. — Vol.1. — No. 183(9). — P. 965, 1002–1003.
- Bergknut, N. Intervertebral Disc Degeneration in Dogs / N. Bergknut. — Utrecht: SLU Service/Repro, Uppsala, 2010. — pp. 182.
- Besalti, O. Magnetic resonance imaging findings in dogs with thoracolumbar intervertebral disk disease: 69 cases (1997–2005) / O. Besalti, Z. Pekcan, Y.S. Sirin, G. Erbas // J Am Vet Med Assoc. — 2006. — No. 228. — P. 902–908.
- Boag, A.K. Complications of methylprednisolone sodium succinate in dachshunds with surgically treated intervertebral disc disease / A.K. Boag, K. J. Drobatz // J Vet Emerg Crit Care. — 2001. — N. 11. — P. 105.
- Braund, K.G. Clinical syndromes in veterinary neurology / K.G. Braund. — St Louis: Mosby, 1994. — pp. 272.
- Bray, J.P. The canine intervertebral disk: part two: degenerative changes —nonchondrodystrophoid versus chondrodystrophoid disks / P. Bray, H.M. Burbidge // J Am Anim Hosp Assoc. — 1998. — V. 34. — No.135. — P. 78–80.
- Coates, J. Clinicopathologic effects of a 21-aminosteroid compound (U7439G) and highdose methylprednisolone on spinal cord function afer simulated spinal cord trauma / J. Coates, D. Sorjonen, S. Simpson, et al // Vet Surg. — 1995. — N. 24. — P. 128.
- Davies, J.V. A comparison of conservative treatment and fenestration for thoracolumbar intervertebral disc disease in the dog / J.V. Davies, N.J.H. Sharp // J Small Anim Pract. — 1983. — N. 24. — P. 721.
- De Lahunta, A. Veterinary neuroanatomy and clinical neurology / A. De Lahunta, E.Glass. — Saunders W.B., 2009. — pp. 600.
- De Risio, L. Association of clinical and magnetic resonance imaging findings with outcome in dogs with presumptive acute noncompressive nucleus pulposus extrusion: 42 cases (2000–2007) / L. De Risio, V. Adams, R. Dennis, F.J. McConnell // J Am Vet Med Assoc. — 2009. — N. 234. — P. 495.
- De Risio, L.. Traumatic Disc Extrusions. In book: Advances in Intervertebral Disc Disease in Dogs and Cats / L. De Risio. — Wiley Blackwell, 2015. — pp.121–126.
- Fingeroth, J.M. Advances in Intervertebral Disc Disease in Dogs and Cats / J.M. Fingeroth, B. Thomas. — India, Pondicherry: Publisher Services, 2015. — pp. 330.
- Fossum, T. Small Animal Surgery / T. Fossum. — Mosby, 2012. — pp. 1640.
- Griffin, J.F. Canine thoracolumbar intervertebral disk disease: diagnosis, prognosis, and treatment / J.F. Griffin, J.M. Levine, S.C. Kerwin, R.C. Cole // Comp. Cont. Educ. Pract. Vet. — 2009. — No. 31. —E1–E14.
- Hansen, H.J. A pathologic-anatomical study on disc degeneration in dog / H.J. Hansen // Acta Orthop Scand. — 1952. — Suppl XI: 1.
- Hoerlein, B.F. Non-neurological complications following decompressive spinal cord surger/. B.F. Hoerlein, J.S. Spano // Arch Am Coll Vet Surg. — 1975. — N. 4. — P. 11.
- Jaggy, A. Small Animal Neurology. / Jaggy, A. — Hannover: Schluetersche, 2010, — рр. 528.
- Jeffery, N.D. Intervertebral Disk Degeneration in Dogs: Consequences, Diagnosis, Treatment, and Future Directions / N.D. Jeffery, Levine J.M., Olby N.J. et al. / Journal of Veterinary Internal Medicine. — 2013. — Vol. 27. — Is. 6. — Р. 1318–1333.
- Lamb, C.R. Accuracy of survey radiographic diagnosis of intervertebral disc protrusion in dogs / C.R. Lamb, A. Nicholls, M. Targett, et al. // Vet Radiol Ultrasound.— 2002. — No. 43. — P. 222.
- Levine, J.M. Adverse effects and outcome associated with dexamethasone administration in dogs with acute thoracolumbar intervertebral disc herniation: 161 cases (2000–2006) / J.M. Levine, G.J. Levine, L. Boozer, et al. / J Am Vet Med Assoc. —2008. — No. 232. — P. 411.
- Levine, J.M. Noble-Haeusslein. / J.M. Levine, G.J. Levine, B.F. Porter et al. / J Neurotrauma.— 2011 Apr. — No. 28(4). — P. 675–688.
- Lockwood, A.A. Comparison of two minimally invasive approaches to the thoracolumbar spinal canal in dogs / A.A. Lockwood, D.J. Griffon, W. Gordon-Evans,J.A. Matheson, N. Barthelemy, D.J. Schaeffer // Vet Surg. — 2014 Feb. — N. 43(2). — P. 209–221.
- Moore, R.W. Gastrointestinal hemorrhage and pancreatitis associated with intervertebral disc diseases in the dog / R.W. Moore, S.J. Withrow // J Am Vet Med Assoc. — 1982 Jun. — Vol. 15. — No. 180(12). — P. 1443–1447.
- Naturally Occurring Disk Herniation in Dogs: An Opportunity for PreClinical Spinal Cord injury Research // J Neurotrauma. — 2011 Apr. — No. 28(4). — P. 675–688.
- Olby, N.J. A comparison of computed tomography and myelography in the diagnosis of acute intervertebral disc disease in dogs / N.J. Olby, K.R. Munana, N.J.H Sharp, et al. // J Vet Intern Med. — 1999. — No. 17. — P. 705.
- Olby, N.J. Correlation of plain radiographic and lumbar myelographic findings with surgical findings in thoracolumbar disc disease / N.J. Olby, J. Dyce, J.E.F. Houlton // J Small Anim Pract. — 1994. — No. 35. — P. 345.
- Piermattei, D.L.; An atlas of surgical approaches to the bones and joints of the dog and cat / D.L. Piermattei. — Saunders, 2004. — pp. 416.
- Platt, S. Small Animal Neurology / S. Platt, N. Olby. — BSAVA, 2012. — pp. 552.
- Rabinowitz, R.S. Urgent surgical decompression compared to methylprednisolone for the treatment of acute spinal cord injury: a randomized prospective study in beagle dogs / R.S. Rabinowitz, J.C. Eck, C.M.J. Harper, et al. // Spine (Phila Pa 1976). — 2008 Oct. — Vol. 1. — No. 33(21). — P. 2260-2268.
- Sharp, N. Small Animal Spinal Disorders. Diagnosis and surgery / N. Sharp, S. Wheeler. — Mosby, 2005. — pp. 722.
- Shores, A. Spinal trauma. Pathophysiology and management of traumatic spinal injuries/ A. Shores // Vet Clin North Am Small Anim Pract. — 1992. — No. 22. — P. 859–888.
- Tidwell, A.S. Magnetic resonance imaging features of extradural hematomas associated with intervertebral disc herniation in a dog / A.S. Tidwell, A. Specht, L. Blaeser et al. // Vet Radiol Ultrasound. — 2002. — No. 43. — p. 319–324.
- Thrall, D. Textbook of Veterinary Diagnostic Radiology / D. Thrall. — Saunders, 2002. — рр. 758.
- Tobias, K. Veterinary surgery: small animal / K. Tobias, A. Johnston. — Saunders, 2012. — pp. 2332.
- Toombs, J.P. Colonic perforation following neurosurgical procedures and corticosteroid therapy in four dogs / J.P. Toombs, D.D. Caywood, A.J. Lipowitz, et al // J Am Vet Med Assoc. — 1980. — No.177. — P. 68.
- Wood, B.C. Endoscopic-assisted lumbosacral foraminotomy in the dog / B.C. Wood O.I. Lanz, J.C. Jones, P.K. Shires // Vet Surg. — 2004 May-Jun. — No. 33(3). — P. 221–231.
Рубрика: Неврология











 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург